Салонные процедуры для ног
Хотите, чтобы за кожей ног ухаживал профессионал? Идите в салон красоты, нейл-бар или клинику, где принимает подолог — специалист по медицинскому педикюру.
Педикюр
Эта приятная и полезная процедура длится около 1,5–2 часов и состоит из нескольких этапов:
- дезинфицирующая распаривающая ванночка;
- обработка кутикулы и ногтей;
- отшелушивание кожи — аппаратное, механическое, с помощью кислотного пилинга;
- нанесение маски;
- нанесение лака;
- нанесение крема или бальзама, массаж ног и стоп.
Парафиновые ванночки
Эта процедура рекомендована при сухой грубой коже ног для смягчения и увлажнения. Чистые обработанные ступни опускают в специальный парафиновый раствор, нагретый до определенной температуры (вам должно быть комфортно).
На щиколотках, ступнях и голенях мало сальных желез, поэтому кожа здесь чаще становится сухой и грубой.
Сначала — 3 реальные истории наших пациентов
История 1: похудение, дорогие кремы и желчный пузырь
Пациентка П., 36 лет. На новом рабочем месте – высокие требования к внешности. Пациентка села на строгую диету, занялась спортом и похудела за месяц на 8 кг. Однако, усилились высыпания на коже – появились участки покраснения, шелушения, акне. Лечение у косметолога не помогло и даже дорогие средства для кожи не давали результата.
По совету очередного дерматолога пациентка пришла на обследование к гастроэнтерологу-гепатологу. На приеме пациентка вспомнила, что во время занятий спортом иногда ощущала покалывание в правом боку, но внимания не обращала. Врач назначил УЗИ, где были выявлены изменения в желчном пузыре: из-за нерегулярного питания он был спазмирован, стала накапливаться густая желчь, и это тормозило перистальтику кишечника. Врач назначил лечение, и порекомендовал питание 4-5 раз в день небольшими порциями. Постепенно состояние кожи улучшилось, боли перестали беспокоить.
Вывод: грамотные косметологи знают, как состояние кожи связно с работой внутренних органов. Поэтому часто советуют при проблемной коже проконсультироваться у гастроэнтеролога. Прислушайтесь, красивая кожа начинается со здоровья внутри.
История 2: высыпания на коже и гепатит
Пациент К, 34 года. Никогда не страдал от аллергии. Неожиданно появились высыпания по типу крапивницы, которые стали регулярно рецидивировать. Пациент неоднократно консультировался у аллерголога и гематолога. Противоаллергические средства совсем не помогали. Дошло до того, что высыпания стали появляться вообще без видимых причин. Состояние ухудшалось, присоединилась слабость, сонливость, утомляемость.
Заметив это, пациент пришел на обследование к гастроэнтерологу. Врач куратор назначил анализы, УЗИ с эластографией. Диагноз: хронический гепатит С, генотип 1а, фиброз 2 стадии. При дообследовании обнаружили лямблии – именно они и вызывали высыпания на коже. Пациент прошел соответствующий курс лечения и противовирусную терапию, высыпания исчезли.
Вывод: если у вас высыпания, не спешите закупать дорогие лекарства и садиться на строгую диету. Часто причина в другом. Проверьте печень и желчный пузырь.
История 3: кожный зуд и цирроз печени
Пациентка О., 54 года, обратилась в «ПолиКлинику ЭКСПЕРТ» по рекомендации дерматолога с жалобами на кожный зуд. Длительное лечение у дерматолога оказалось неэффективным, и была назначена консультация гастроэнтеролога-гепатолога.
Врач выяснил, что за несколько лет до появления кожного зуда в биохимическом анализе крови были выявлены изменения, из-за проблем с выработкой и выведением желчи из печени. Много лет пациентка работала с химическими удобрениями. Кроме того, гинеколог назначил ей для нормализации менструального цикла гормональные контрацептивы, которые она принимала длительное время.
Пациентку полностью обследовали по одной из комплексных диагностических программ, в том числе провели биопсию печени. Исключили токсический и лекарственный гепатит. Все это помогло установить окончательный диагноз: первичный билиарный цирроз печени. Пациентке назначены препараты желчных кислот и лечение кожного зуда. Сейчас пациентка чувствует себя удовлетворительно, кожный зуд исчез, биохимические показатели печени в норме.
Вывод: если ваша печень подвергалась перегрузкам — вы контактировали с токсичными веществами, длительно принимаете лекарства – периодически обследуйтесь. Так можно вывить потенциально опасное заболевание на ранней стадии.
Причины появления
Предпосылок образования корочек достаточно много, поэтому самостоятельно, без помощи лор-врача определить истинную причину нельзя. Условно, все причины можно разделить на две большие категории: физиологические и патологические.
К первой категории относятся достаточно «безобидные» факторы, которые не связаны с заболеваниями и другими нарушениями в организме. Патологические причины связаны с инфекцией и воспалительными процессами в организме.
Запишитесь на услугу
лечение кровяных корок в носу
прямо сейчас!
Какие факторы провоцируют образование корочек в носу?
- Врождённые особенности строения носовой полости: некоторые лор-врачи считают, что слишком широкий нос и слишком широкая лицевая часть черепа наряду с недоразвитыми околоносовыми пазухами напрямую связаны с появлением неприятного симптома.
- Недостаточный уровень увлажнения в помещении. Проблема обостряется в разгар отопительного сезона. Лечить сухость в носу в этом случае не надо. Достаточно приобрести воздухоувлажнитель, который прекрасно справляется с поставленной задачей – поддержанием комфортного уровня влажности в квартире.
- Изменение гормонального фона. Менопаузы, определённые дни менструального цикла, беременность – всё это может стать катализатором появления сухости в носовой полости.
- Бесконтрольное использование сосудосуживающих капель и кортикостероидных препаратов для носа. Слишком частое использование капель приводит не только к нафтизиновой зависимости, когда человек не может нормально дышать без очередной порции лекарства, но и сильно «бьёт» по слизистой, иссушая её.
- Стрессовые состояние и нервное перенапряжение. Негативное воздействие стресса на организм человека доказано давно. Неслучайно появилось выражение «Все болезни от нервов». Депрессия, страх, проблемы на работе и в личной жизни – всё это может пагубно сказаться на состоянии слизистой носовой полости.
- Переохлаждение: низкие температуры могут привести к атрофии участков слизистой оболочки, что негативно влияет на её функции, и как следствие – появление неприятного симптома.
- Острый ринит. Это воспаление слизистой носовой полости, которое мы обычно называем насморком. Болезнь протекает с выделением слизи, которая, засыхая, образует корочки.
- Атрофический ринит. Это хроническое воспаление слизистой оболочки носовой полости, которое характеризуется её пересыханием и истончением. Одной из самых неприятных форм атрофического ринита является озена – зловонный насморк. При озене выделяется очень плохо пахнущий секрет, который превращается в корки. Лечить корки у взрослого при озене нужно исключительно под контролем оториноларинголога.
- Аллергический ринит. Появление сухости в носовой полости может быть следствием воздействия аллергена на слизистую оболочку. Помимо насморка аллергия сопровождается слезотечением, зудом в глазах, приступами чихания, отёчностью слизистой.
- Хронический сфеноидит (это хроническое воспаление слизистой клиновидной пазухи). Основные симптомы заболевания: боли в затылочной области и гнойные выделения из пазухи с неприятным запахом, которые выделяются в носоглотку.
- Гранулематоз Вегенера – это тяжёлое заболевание, поражающее верхние дыхательные пути, почки и лёгкие и относящееся к категории васкулитов (воспаление сосудов). Оно проявляется язвенно-некротическим ринитом с образованием кровянистых корочек.
- Склерома (хроническое инфекционное заболевание, протекающее с сильной сухостью в носовой полости и образованием корочек, имеющих неприятный запах).
- Механические травмы носа, вызвавшие повреждения сосудов.
- Привычка ковыряться в носу. Эта «плохая» привычка не только неэстетична со стороны, но может привести к повреждениям слизистой, через которые может попасть инфекция.
Может показаться, что корочки – не такая большая проблема. Они вызывают лишь навязчивое желание их сковырнуть и всё. Это не так. Отсутствие лечения может вызвать ряд осложнений: постоянную заложенность носа, отсутствие нормального носового дыхания, частые носовые кровотечения, проблемы с обонянием, истончение слизистой
Поэтому важно вовремя обратиться к лор-врачу за квалифицированной помощью.
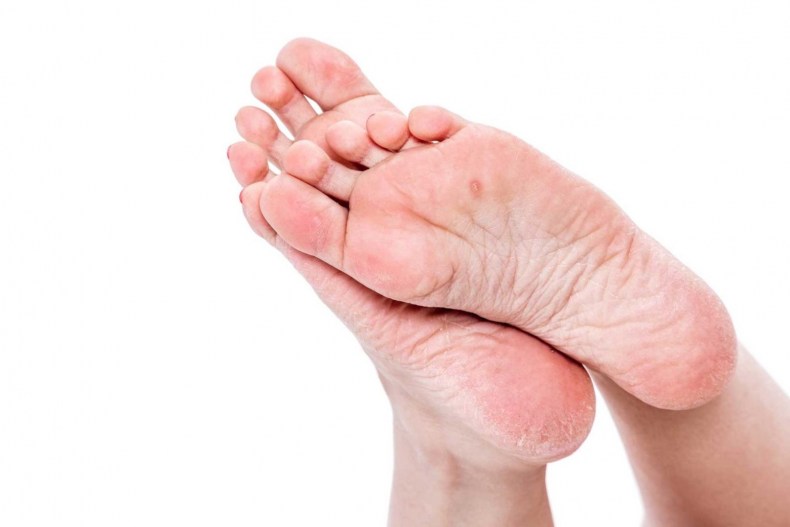
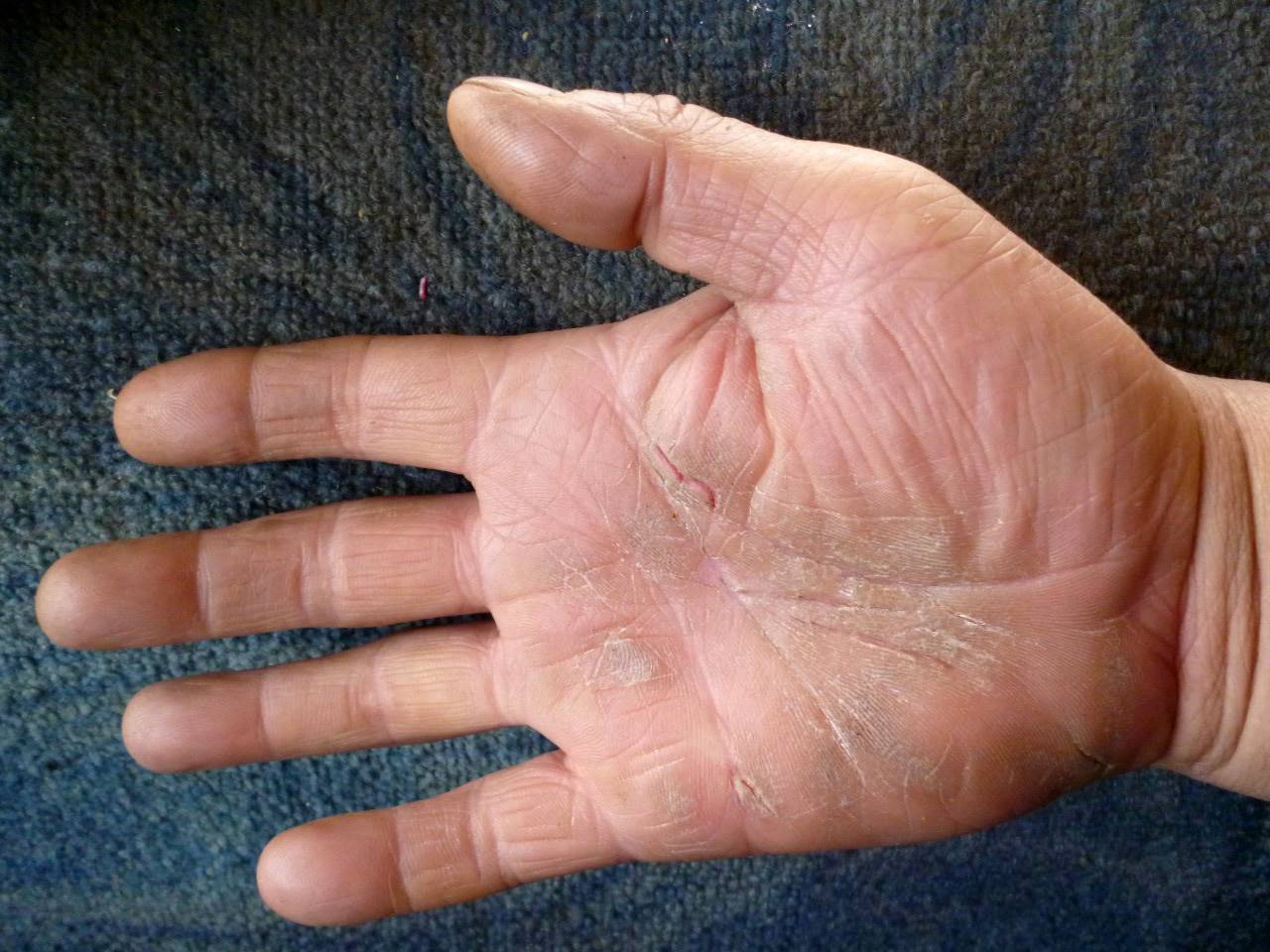
Как еще можно избавиться от сухости и шелушения кожи ног?
Что еще можно сделать, если сохнет и шелушится кожа на ногах? В первую очередь, пересмотреть базовые ритуалы ухода за
своими ногами. Вот небольшой список советов, которые могут вам помочь.

Наносить средства для ежедневного ухода лучше не обычными, а массажными движениями: снизу вверх, от стопы к
щиколотке, затем на голень и область до колена. Это способствует снятию усталости, повышению тонуса и легкости.
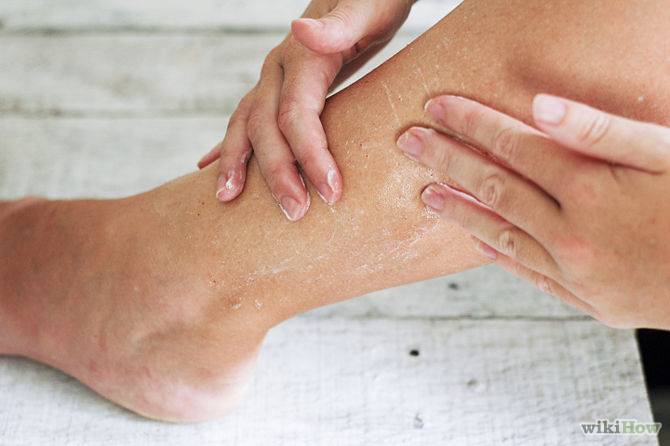
После бритья или эпиляции желательно пользоваться интенсивно увлажняющим и восстанавливающим кожу средством. При
склонной к сильной сухости коже допустимо использовать специальное косметическое масло, которое может помочь
дополнительно питать и смягчать раздраженную эпиляцией кожу
Обратите внимание, что все средства, которые
подходят для применения после эпиляции, содержат пометку об этом на своей упаковке.
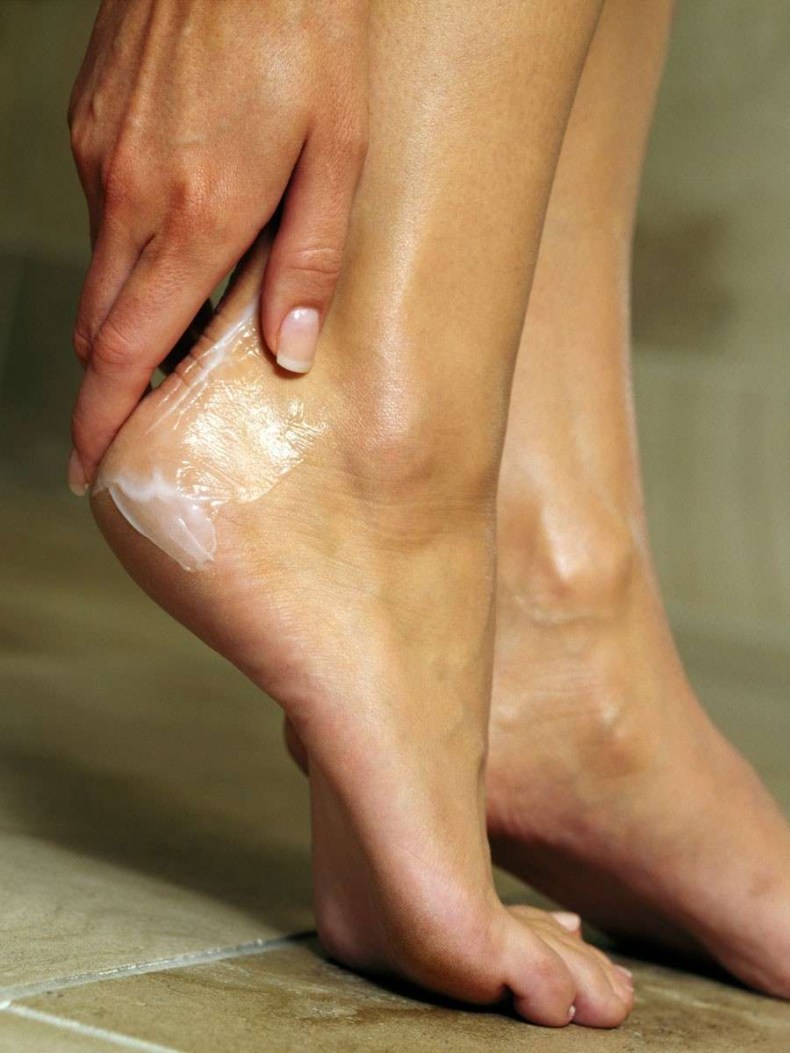
Бороться с сухостью ступней можно не только при помощи корректного ухода, но и путем применения дополнительных
средств: питательных масок, успокаивающих ванночек, мягких скрабов и атравматичного педикюра
Помните, что при
наличии на коже трещин, мозолей и ранок к этим процедурам нужно прибегать с особой осторожностью, либо вовсе
отложить их проведение.

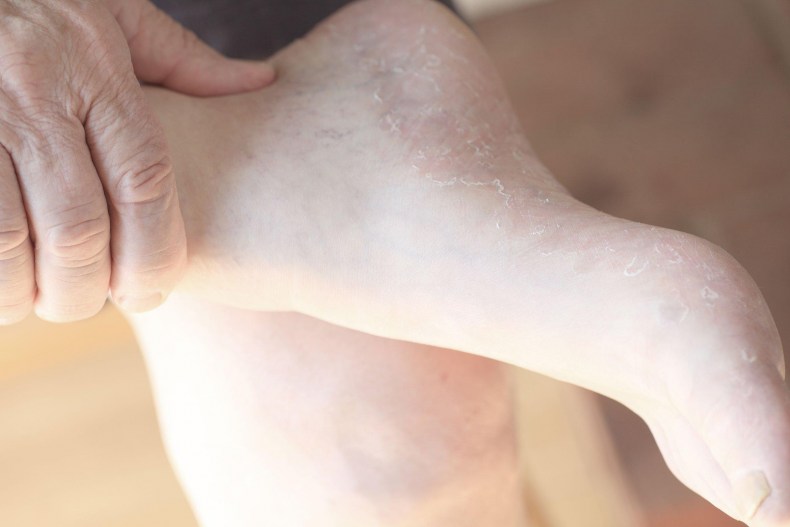
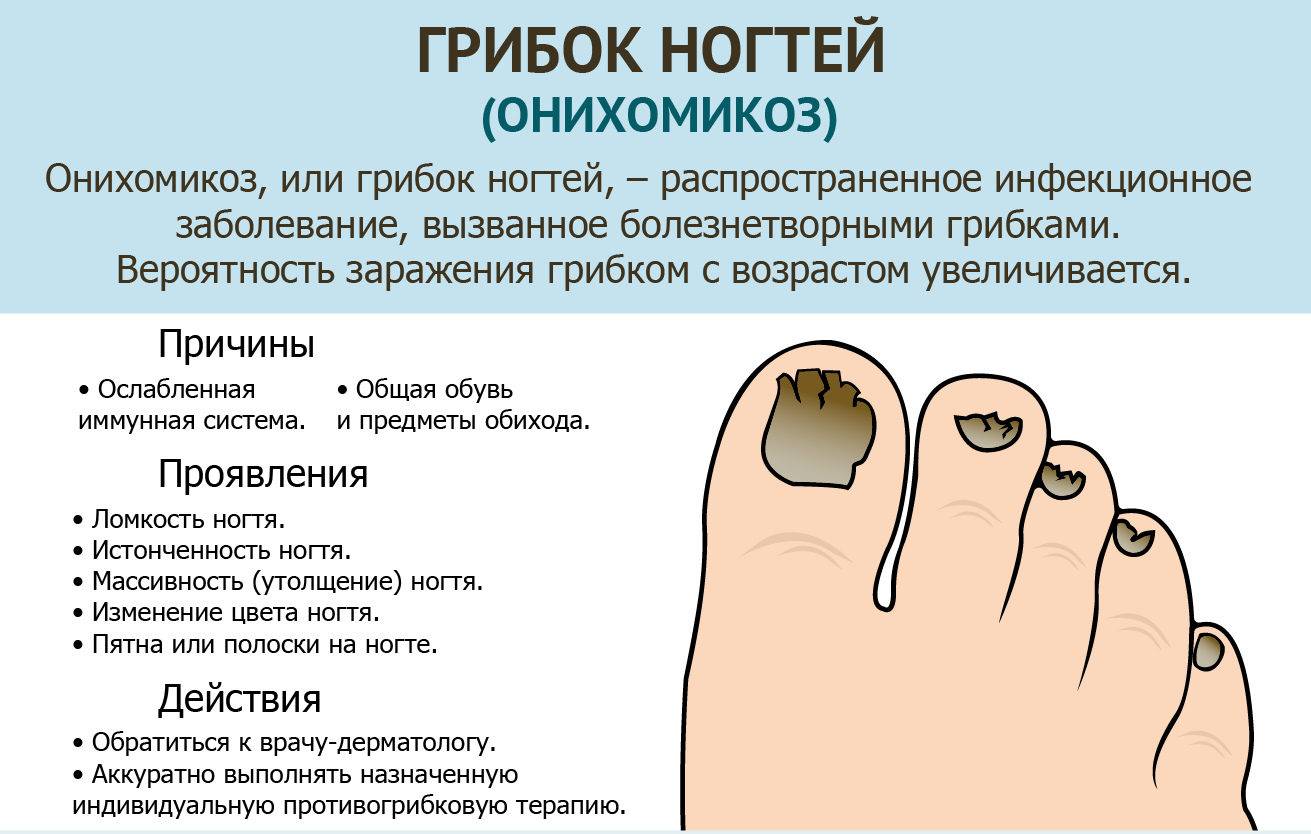
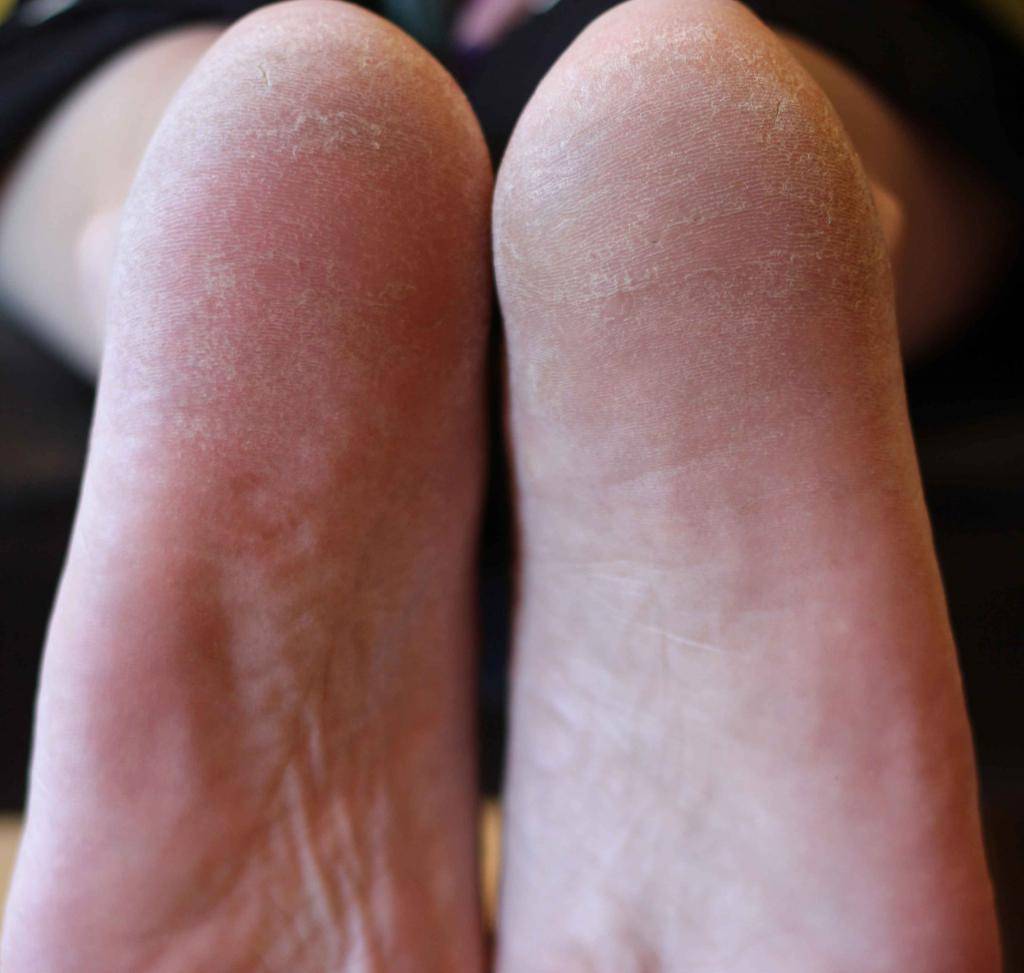
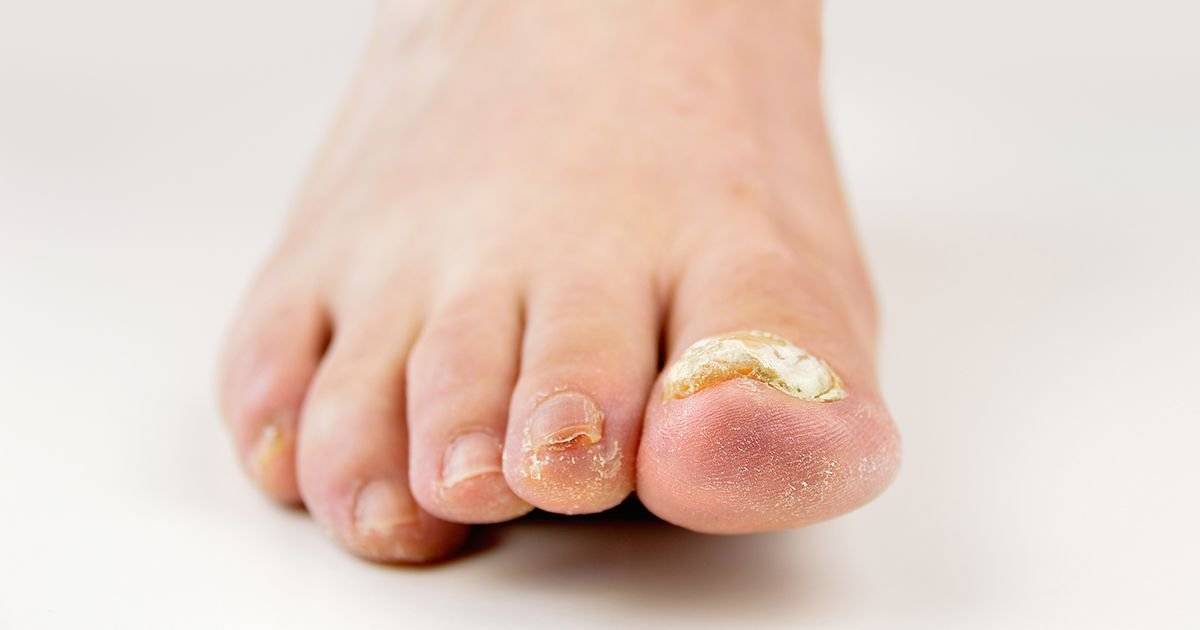
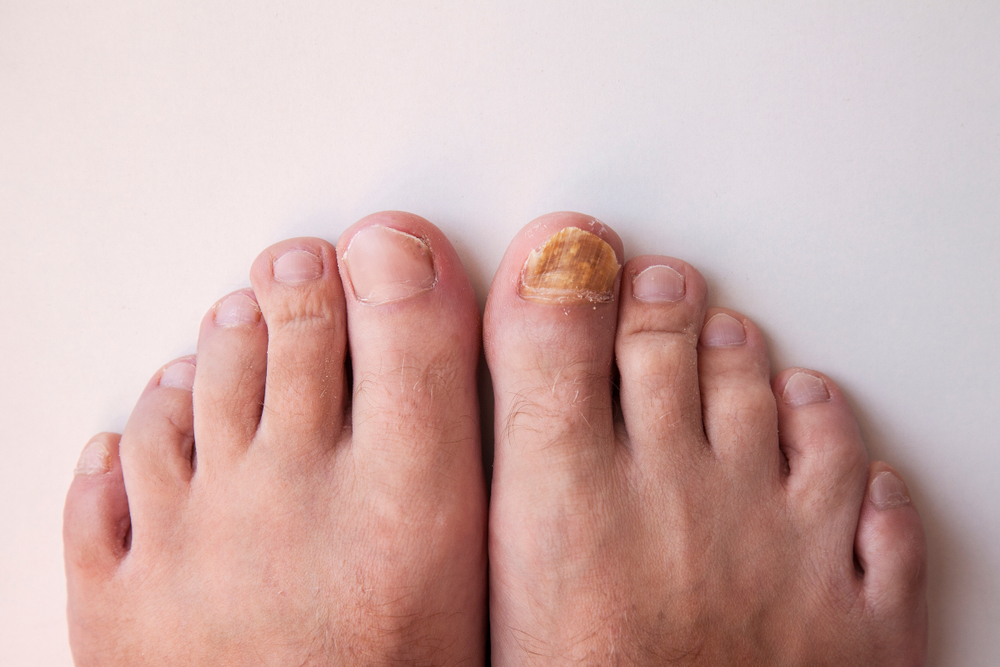
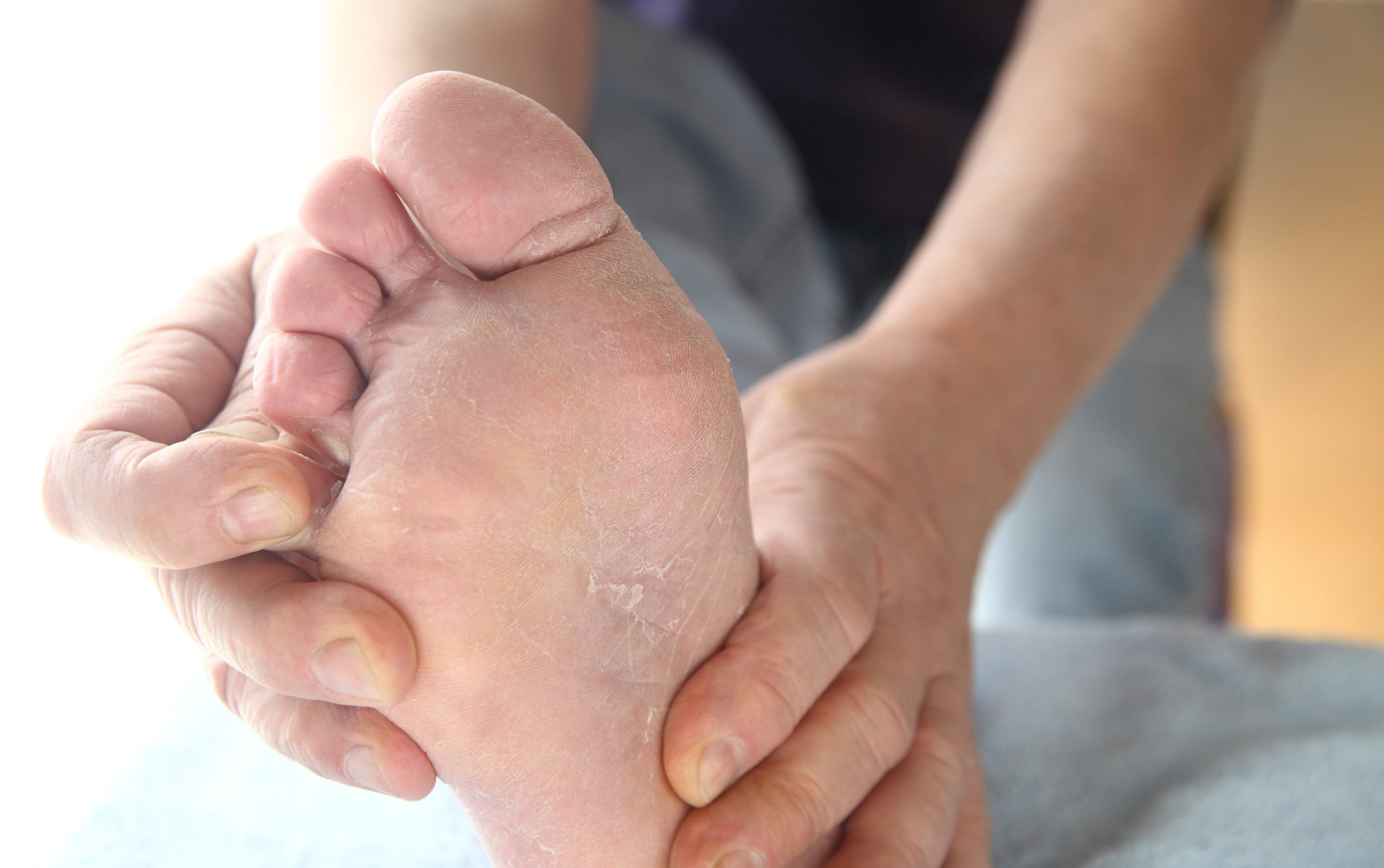
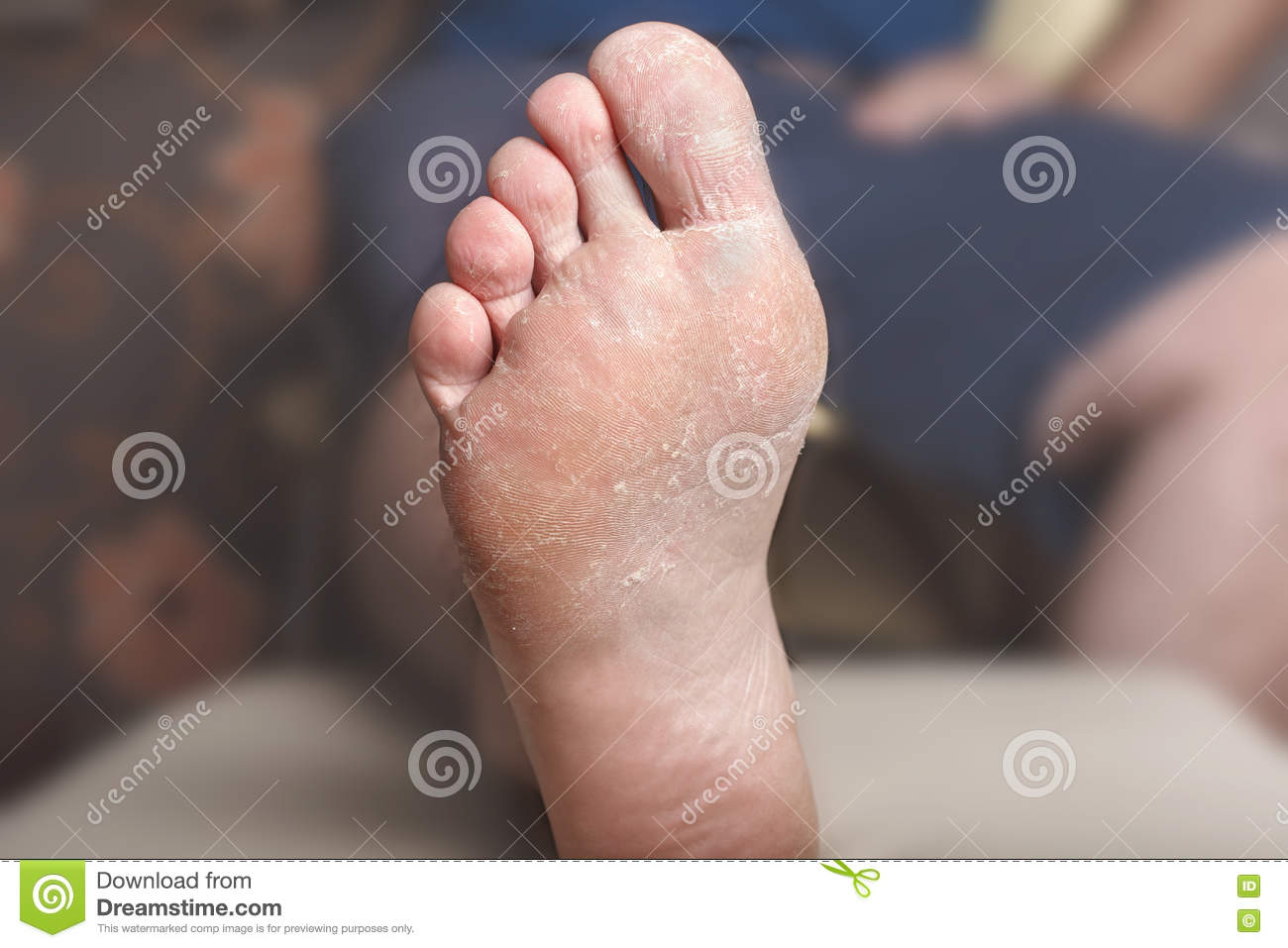
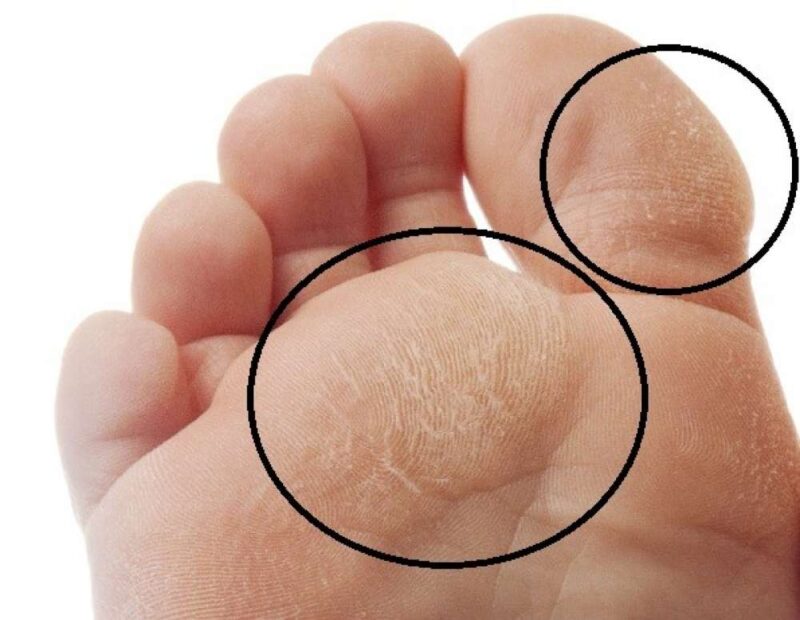
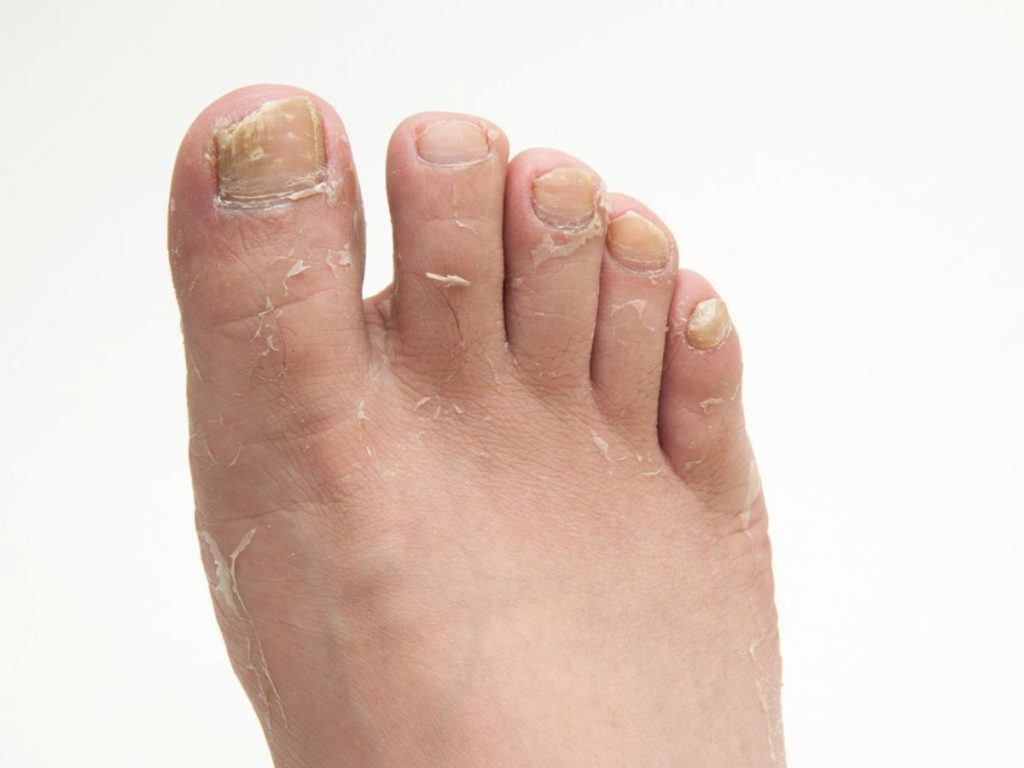
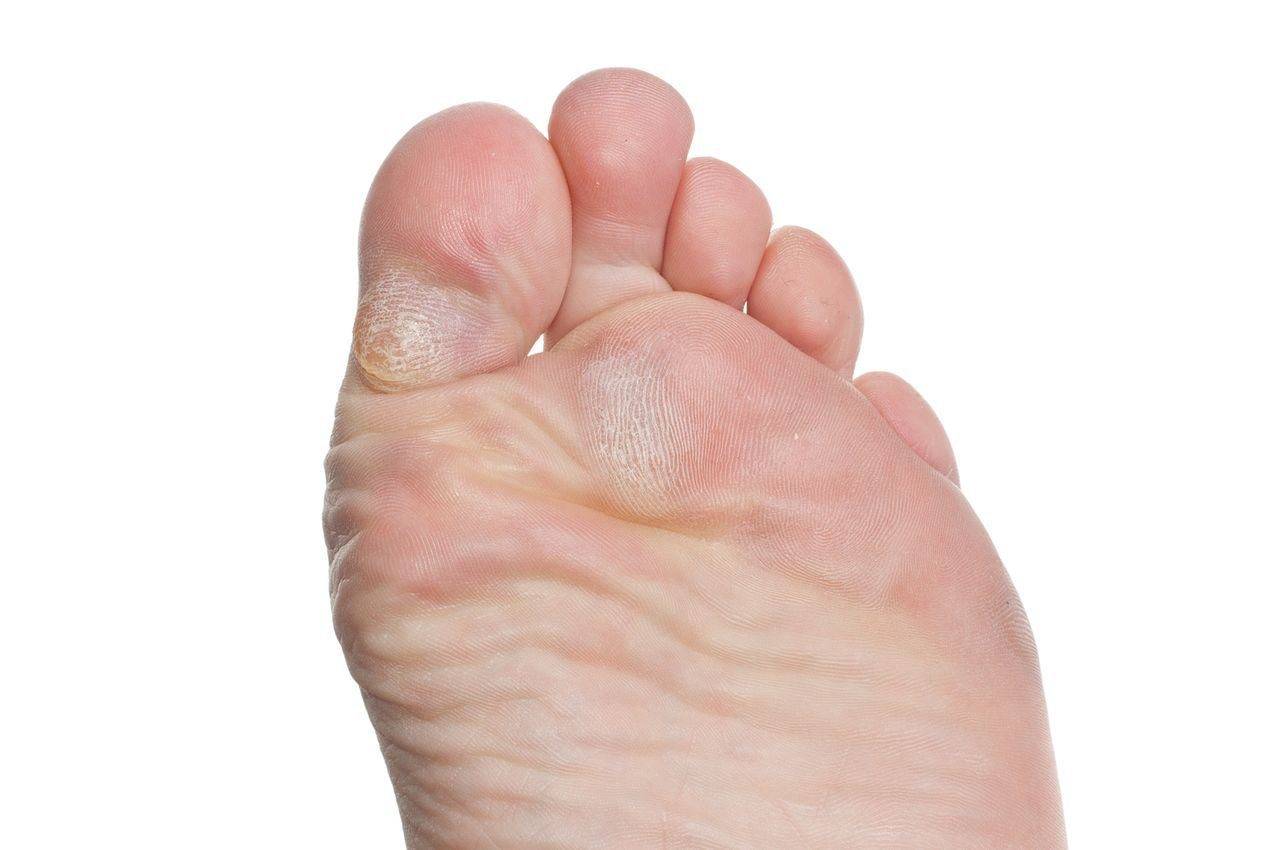
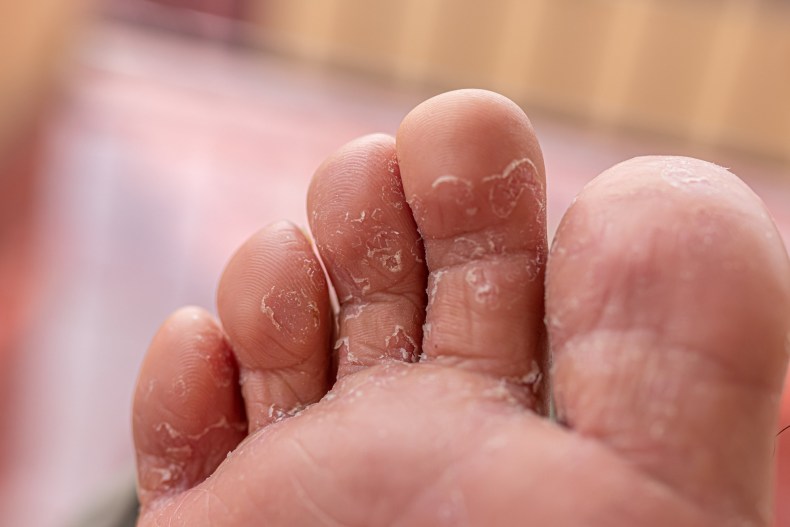
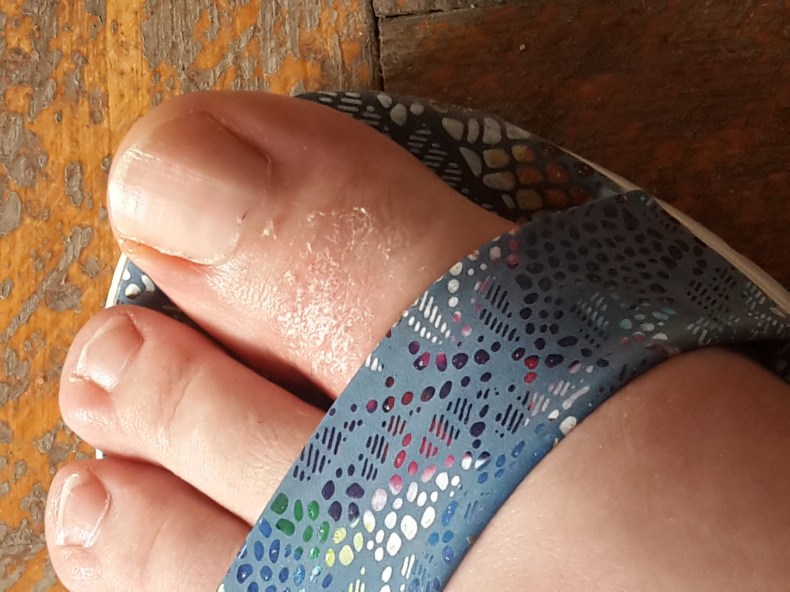
Почему слезает кожа с пальцев?
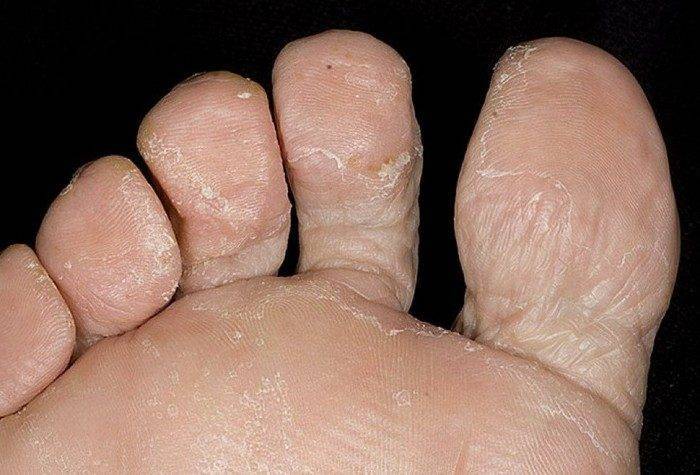
Кожа на пальцах ног облазит не просто так, в вашем организме вероятней всего произошел сбой, который вызвал дисбаланс гормонов или же недостаток, какого-то из витаминов. Если в организме не хвата кальция, а также витаминов А и Е — облезает кожа на пальцах ног. Одновременно наблюдается ее шелушение на стопах, появляется ломкость ногтей и теряется их блеск. Если вы отмечаете обострение патологического процесса периодически — со сменой сезона, то можете быть уверены, это типичные симптомы гиповитаминоза.
Если облазит кожа на пальцах ног и рядом находящиеся участки отечны и красные, можно предположить аллергическую реакцию. Ее спровоцировать может что угодно — моющее средство, некачественные носки, контакт с агрессивными веществами или неправильно проведенный педикюр.
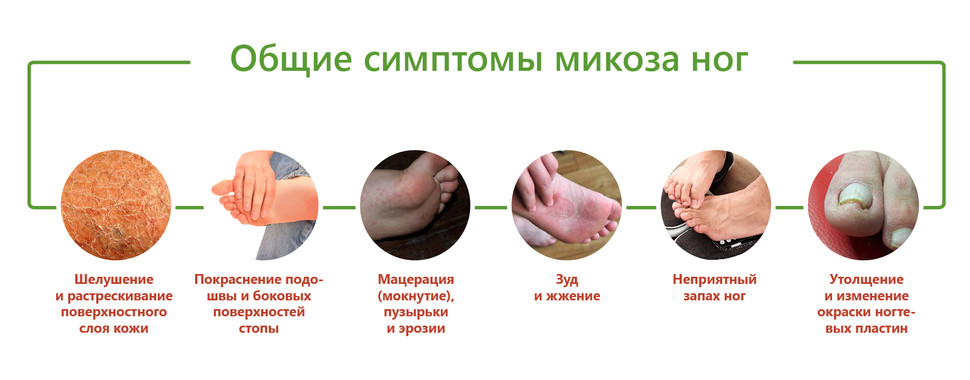
Шелушится кожа между пальцев ног из-за чрезмерной потливости или заражения грибковой инфекцией. Причиной тому может стать ношение обуви из некачественных материалов, отсутствие гигиены или посещение общественных душевых кабин и бассейнов. Узнать грибковую инфекцию можно по характерному белому налету на коже, огрубении пораженных участков и быстрому распространению шелушения. Типичным симптомом грибковой инфекции являться неприятный запах, что исходит от ног, даже после посещения душа.
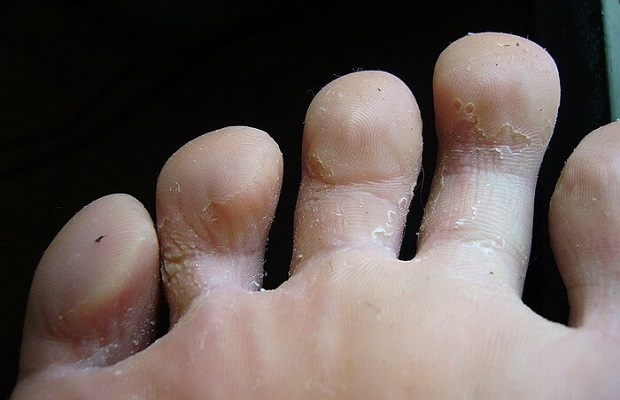
Шелушение между пальцев ног может спровоцировать и резкий перепад температурных режимов. У людей с чувствительной кожей, организм, таким образом, реагирует на раздражитель
Медикаментозного вмешательства эта ситуация не требует, но человеку важно проследить за своим иммунитетом. Организм с повышенными защитными свойствами, менее восприимчив к раздражающим факторам
Если с пальцев ног слезает кожа постоянно, то причина может скрываться в некачественной хлорированной воде, что вы используете для гигиенических процедур. Хлор пересушивает эпидерму, которая реагирует соответственно. Верхний шар клеток погибает из-за недостатка влаги, и начинает отслаиваться.
Ситуация, при которой облазит кожа на пальцах ног причины, может иметь и очень серьезные. Именно безобидным шелушением на большом пальце ноги, может начинаться псориаз. Это системное заболевание, которое со временем затрагивает и внутренние органы
Важно также отметить, что пока что, врачи не научились устранять болезнь. Однажды столкнувшись с недугом человек, теперь регулярно будет сталкиваться с обострениями. Все, что смогут сделать доктора, это продлить период ремиссии, и снизить интенсивность симптоматики
Народные средства против трещин
Вот самые распространенные способы народного лечения кожи ступней:
- Возьмите 30 грамм сухой травы зверобоя (можно купить в аптеке), а затем зверобой залейте 2 литрами кипятка.
- Дайте 30 минут настояться этому лечебному средству, потом можно опустить в тазик с настое ноги на 10-15 минут.
- Затем ноги следует вытереть чистым сухим полотенцем, а затем намазать питательным кремом.
- Такое замачивание ног помимо обычного увлажнения, подразумевает и ускоренное заживление трещинок.
- Желательно выполнять эту процедуру перед сном, так как ночью коже дается больше времени на восстановление и заживление.


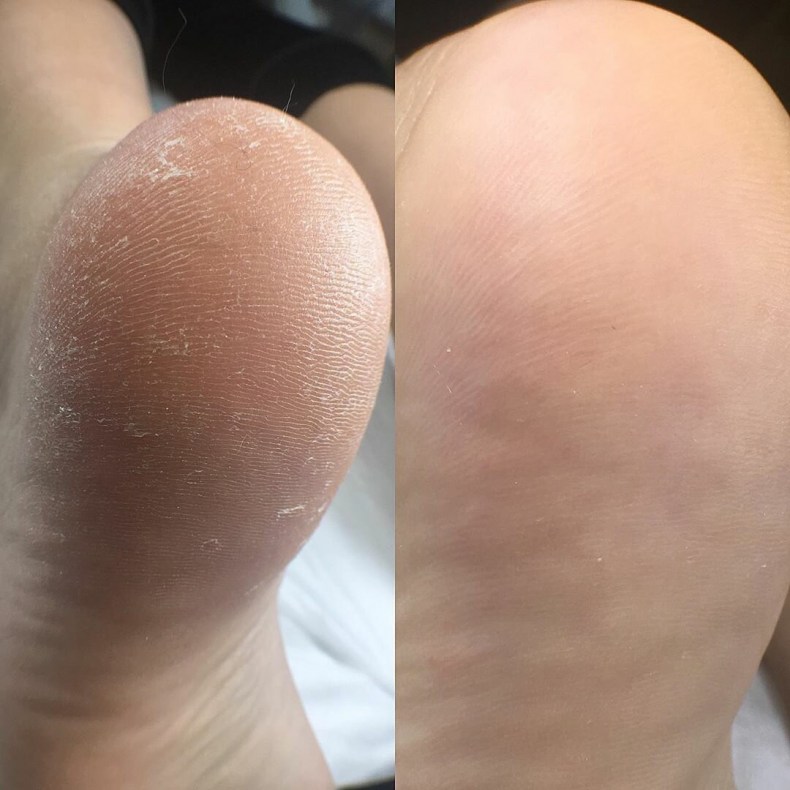
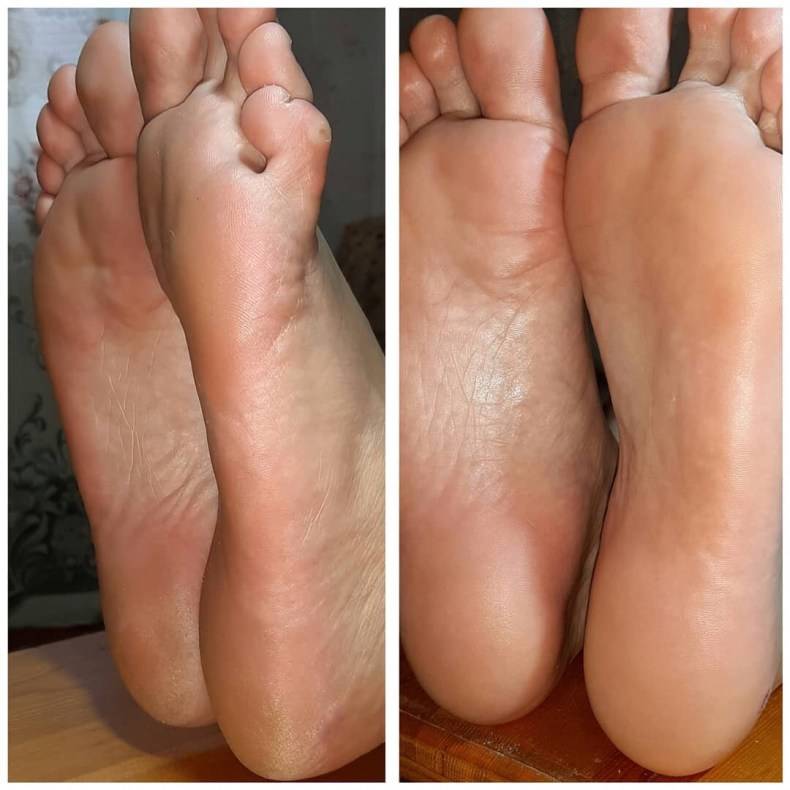
Если кожа на ногах трескается и облазит, то наиболее эффективным считается этот способ лечения.
- Конопляное масло и липовый мед комнатной температуры смешайте в равном объеме.
- Покройте полученной смесью ступни, а затем поместите их в специальные влагонепроницаемые носочки или обычные полиэтиленовые кульки на 20 минут.
- Этот способ заживления трещин лучше всего работает в бане или сауне, когда потовые железы ног активно работают.

С только что отваренного 1 кг картошки снимите кожуру, желательно захватывать часть картофеля (слой около 2-3 мм).
- После этого очистки поместите в блендер и добавьте 2 ст. л. оливкового масла.
- Полученная масса равномерно распределяется по сухой помытой коже стоп.
- Через 20 минут смесь смывается в душе, а кожа обрабатывается питательным кремом.
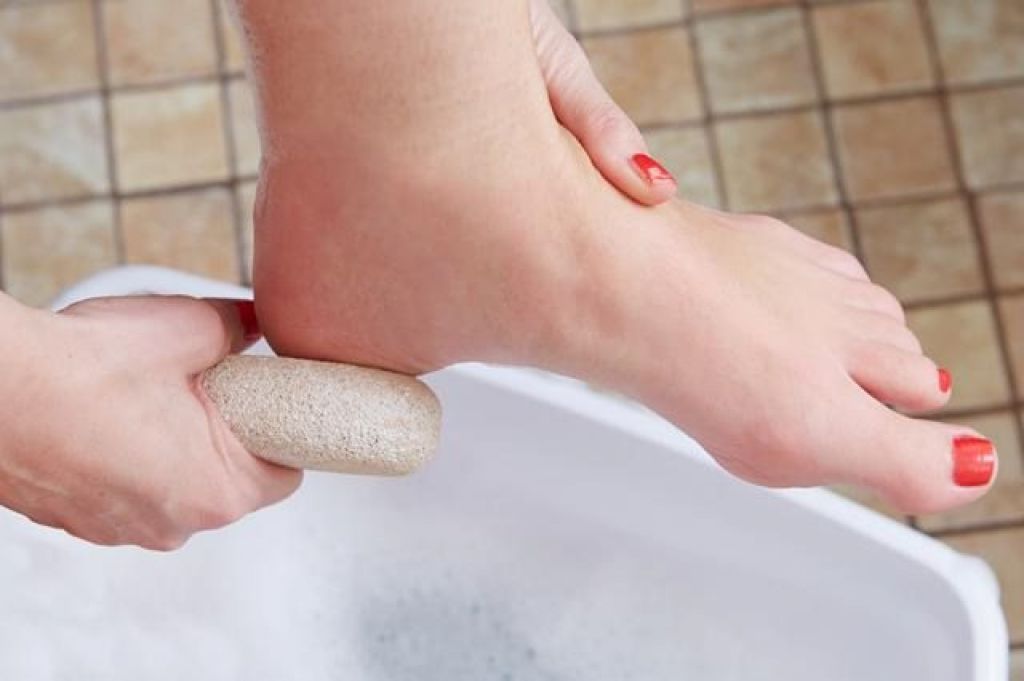
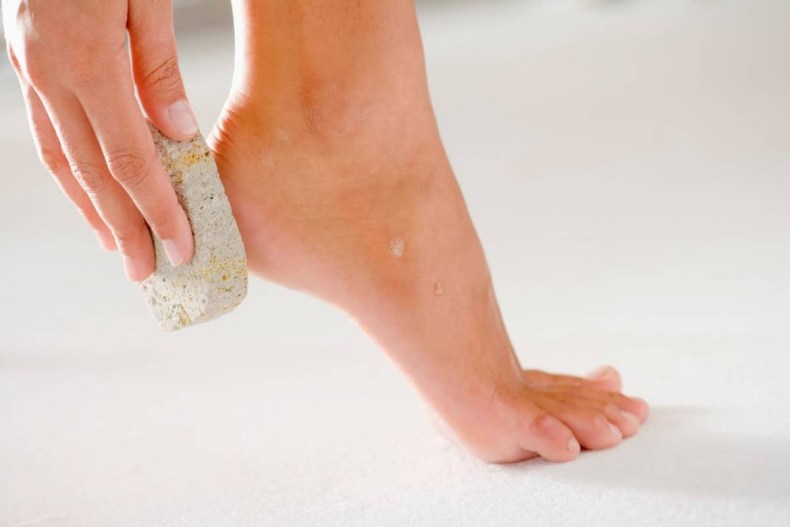
Избавиться навсегда от трещин действительно можно вышеописанными способами, только вот не стоит забывать помимо народных способов и об обычно уходе. Поэтому чаще мойте ноги, увлажняйте и удаляйте огрубевшую кожу пемзой.

Лечение мозолей
Первая помощь при мозолях
Первая помощь при мокрой мозоли заключается в следующих мероприятиях:
- устранение механического фактора, вызвавшего мозоль;
- дезинфекция мозоли;
- прокалывание мозоли;
- перевязка мозоли.
Устранение механического фактора, вызвавшего мозольДля снижения механического раздражения мозоли можно применить следующие меры:
- Смена обуви. Необходимо сменить обувь с таким расчетом, чтобы в новой паре травмированная зона не подвергалась трению.
- Смена носка. Смена носка без смены обуви малоэффективная мера, однако замена пропотевшего носка может несколько снизить влажность стопы и, соответственно, уменьшить коэффициент трения.
- Заклеивание мозоли специальным пластырем. Мозоль можно заклеить специальным бактерицидным пластырем. Обычный пластырь не подходит для этих целей, так как он не позволяет коже дышать и увеличивает ее влажность, а кроме того, он может сорвать покрышку мозоли. Лучше всего пользоваться специальными перфорированными пластырями, снабженными неклейкой прокладкой, которую нужно располагать над пузырем.
Дезинфекция мозолибетадин, хлоргексидин, йод, 70% раствор этилового или изопропилового спирта.Прокалывание мозолиПрокалывание мозоли возможно только при соблюдении следующих условий:
- наличие антисептических растворов;
- наличие чистой иглы;
- возможность последующей перевязки или заклеивания пластырем области мозоли.
обработать спиртом, подержать над открытым пламенемжелательно – стерильнойПеревязка мозолитетрациклиновая мазь, эритромициновая мазь, левомекольпантодерм, мазь ихтиоловая, бальзамический линимент, прополис и пр.
Как избежать осложнения мозолей?
Чтобы не допустить осложнения мозолей необходимо соблюдать несколько простых правил:
- прокалывание необходимо осуществлять стерильной или продезинфицированной иглой;
- необходимо максимально сохранять целостность покрышки мозоли;
- мозоль необходимо защищать от трения или загрязнения;
- мозоль необходимо перевязывать стерильным материалом;
- следует регулярно менять повязку над мозолью.
Лечение твердых и стержневых мозолей
специалисту по педикюру, врачу-дерматологу, врачу-подологуСледующие средства способны размягчать кожу:
- салициловая кислота (10 – 20% раствор);
- молочная кислота (3% раствор);
- мочевина;
- карболовая кислота.
Народное лечение мозолей
Для лечения мозолей применяют следующие средства народной медицины:
- Нашатырный спирт. Для размягчения мозоли ее распаривают в горячей воде с добавлением 15 – 20 мл нашатырного спирта. После распаривания мозоль счищают с помощью пемзы. При необходимости эту процедуру повторяю через 2 – 3 дня.
- Сок репчатого лука. Смазывание мозоли свежим соком репчатого лука или кашицей, полученной при измельчении лука, позволяет значительно размягчить огрубевшую кожу.
- Алоэ. Разрезанный пополам лист алоэ прикрепляется к мозоли на ночь. После размягчения огрубевшая кожа счищается.
- Картофель. Очищенный картофель натирают на мелкой терке и, завернув в марлю, прикладывают к мозоли. Данное средство снимает болевое ощущение, а также обладает некоторым противовоспалительным эффектом.
- Прополис. Разогретый и раскатанный прополис необходимо приложить к мозоли и перебинтовать. Через 10 – 12 часов повязку следует снять, а размягченную мозоль – соскоблить.
- Подорожник. Тщательно отмытый лист подорожника прикладывается на несколько часов к мозоли. Данное растение обладает заживляющим эффектом, а также способствует размягчению грубой кожи мозоли.
- Мазь из чистотела. Необходимо взять две столовые ложки измельченной травы чистотела и смешать ее с 50 граммами стерильного вазелина. Полученную смесь следует нагреть до 50 градусов на водяной бане и поставить в холодильник на два дня. Полученной мазью необходимо смазывать мозоль перед сном.
- Припарка из календулы. Измельченные цветки календулы смешивают с горячей водой до получения густой массы, которую втирают в кусок чистой ткани. Полученную ткань прикладывают к мозоли на 7 – 10 часов. Размягчение мозоли отмечается после 8 – 10 процедур.
- Промывание отваром из листьев березы. Четверть стакана смеси листьев березы, травы вероники, коры белой ивы, семян льна заливают двумя стаканами кипятка и нагревают на водяной бане в течение 10 минут. Полученный отвар остужают и процеживают, после чего им промывают область мозоли. Это позволяет снизить риск инфицирования и раздражения.
Клинические виды
На самом деле, встречается немалое количество меланом, среди которых меланома крови, меланома ногтя, меланома легкого, меланома хориоидеи, меланома беспигментная и прочие, которые развиваются со временем на разных участках организма человека за счет течения болезни и метастаз, но в медицине выделяют следующие, основные виды меланом:
- Суперфициальная, или поверхностная меланома. Это более распространенный вид опухоли (70%). Течение болезни характеризуются длительным относительно доброкачественным ростом в наружном слое кожи. При таком виде меланомы появляется пятно с неровными краями, цвет которого может изменяться: стать коричневым, как загар, красным, черным, синим или даже белым.
- Узловая (нодуряная) меланома стоит на втором месте по числу диагностируемых больных (15-30% случаев). Наиболее часто встречается у людей старше 50 лет. Может образовываться на любом участке тела. Но, как правило, такие опухоли появляются у женщин – на нижних конечностях, у мужчин – на теле. Часто узловая меланома образуется на фоне невуса. Характеризуется вертикальным ростом и агрессивным развитием. Развивается за 6-18 месяцев. Этот вид опухоли имеет округлую или овальную форму. Пациенты зачастую обращаются к врачу, когда меланома уже приняла форму бляшки черного или черно-синего цвета, которая имеет четкие границы и приподнятые края. В некоторых случаях узловая меланома разрастается до больших размеров, или принимает форму полипа, имеющего изъязвления и характеризующаяся гиперактивностью.
- Лентигинозная меланома. Эта форма болезни известна также под названиями злокачественное лентиго или веснушка Хатчинсона. Чаще всего формируется из старческого пигментного пятна, родимого пятна, реже из обычной родинки. Этот вид опухоли склонен к образованию на тех участках тела, которые наиболее подвержены воздействию солнечного ультрафиолета, это лицо, уши, шея, кисти рук. Развивается эта меланома у большинства болеющих людей очень медленно, иногда до последней стадии ее развития может пройти до 30 лет. Метастазирование происходит редко, имеются данные и о рассасывании этого образования, поэтому лентигинозная меланома считается наиболее благоприятным в плане прогноза онкологическим заболеванием кожи.
- Злокачественное лентиго похоже на поверхностную меланому. Развитие долгое, в верхних слоях кожи. При этом пораженный участок кожи плоский или немного приподнятый, неравномерно окрашенный. Окрас подобного пятна узорный с коричневыми и темно-коричневыми компонентами. Такая меланома зачастую встречается у пожилых людей из-за постоянного нахождения под солнечными лучами. Очаги появляются на лице, ушах, руках, и верхней части туловища.
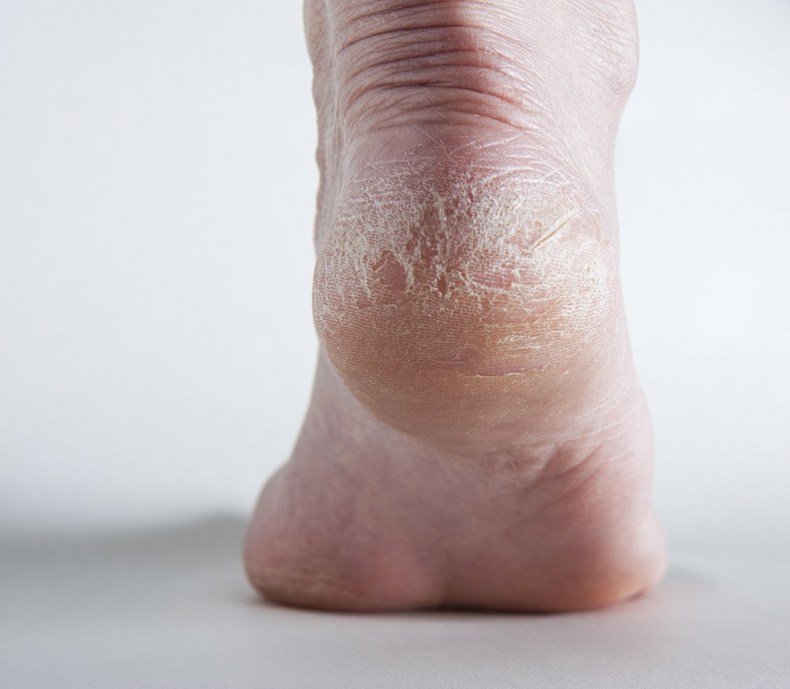
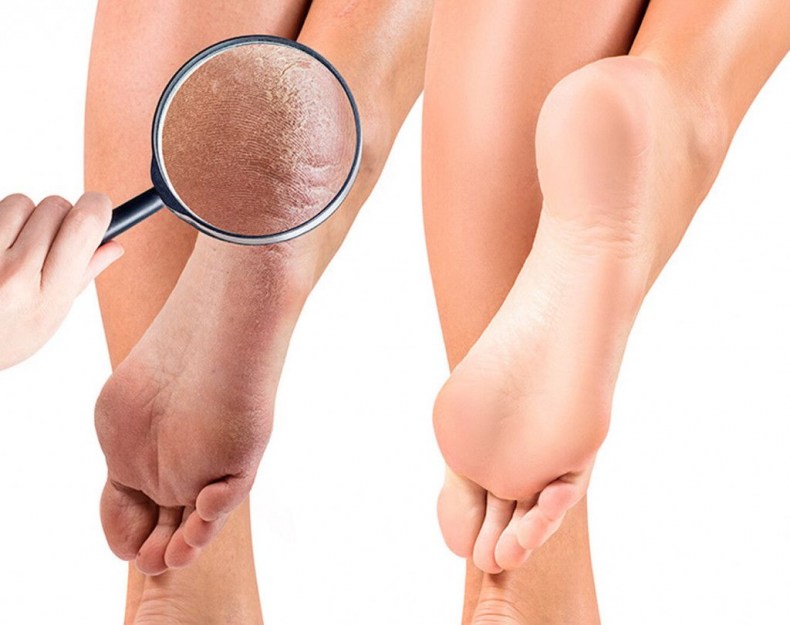
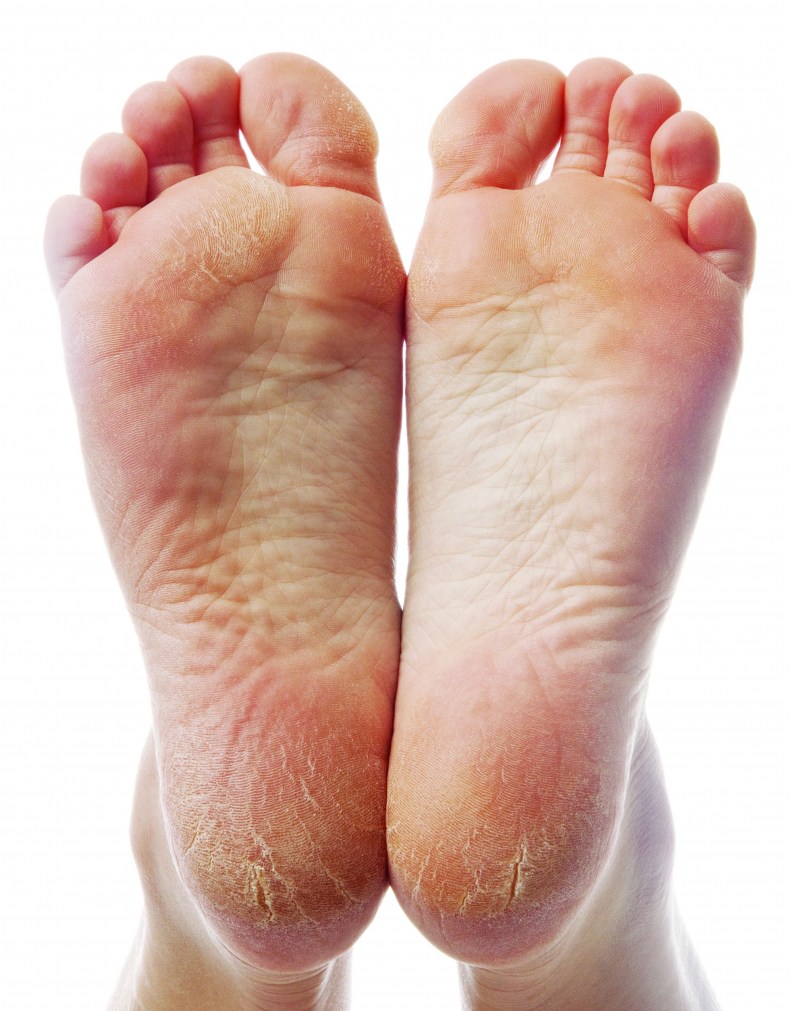
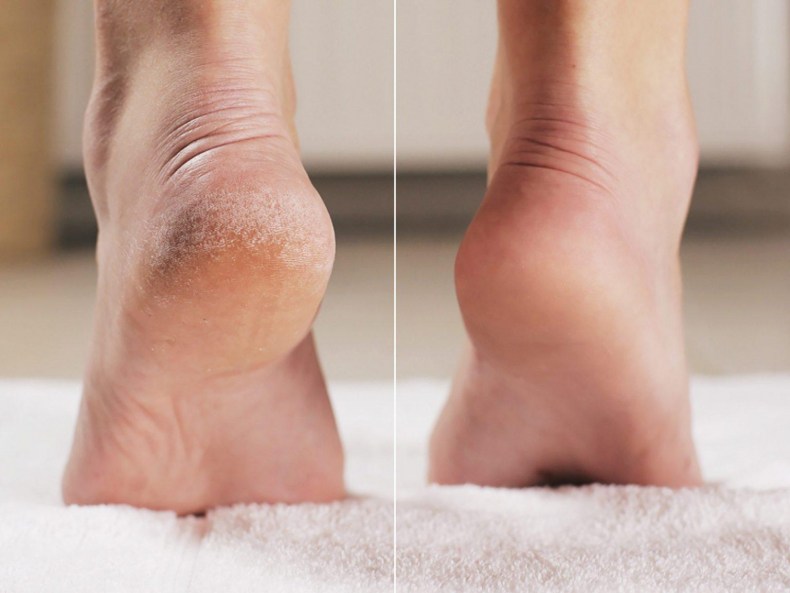
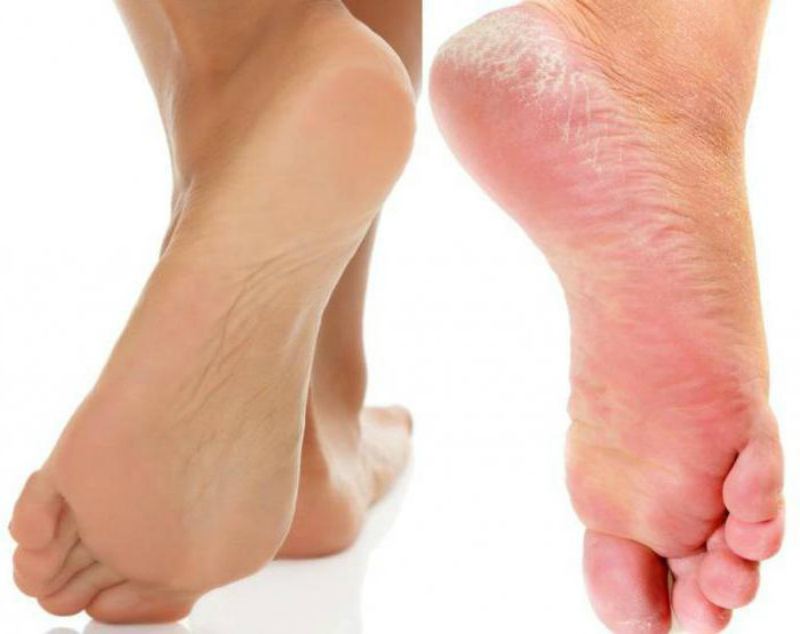
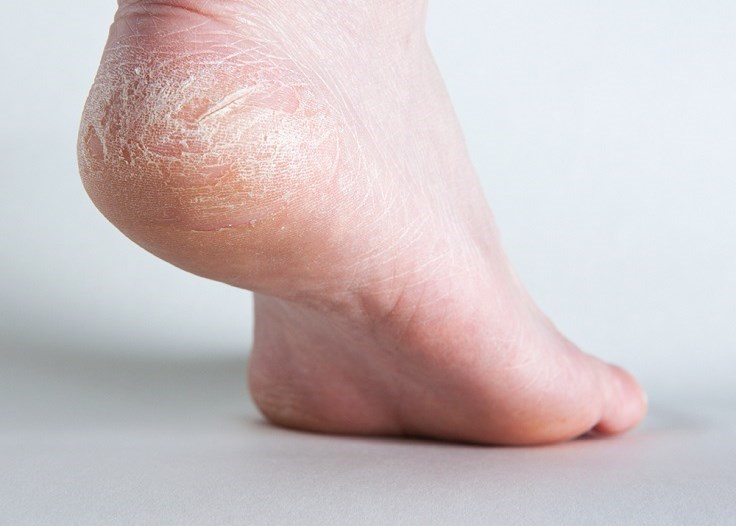
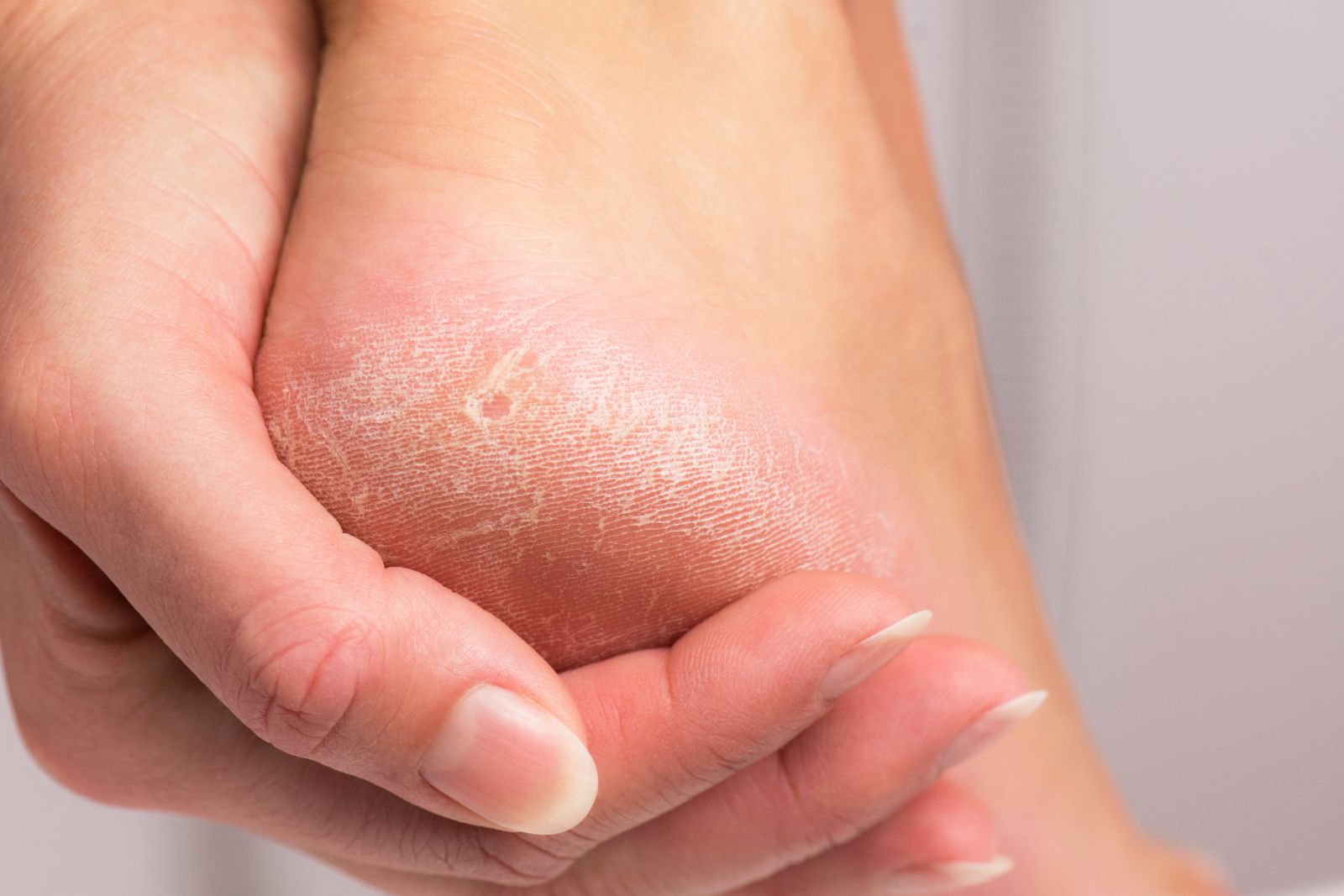
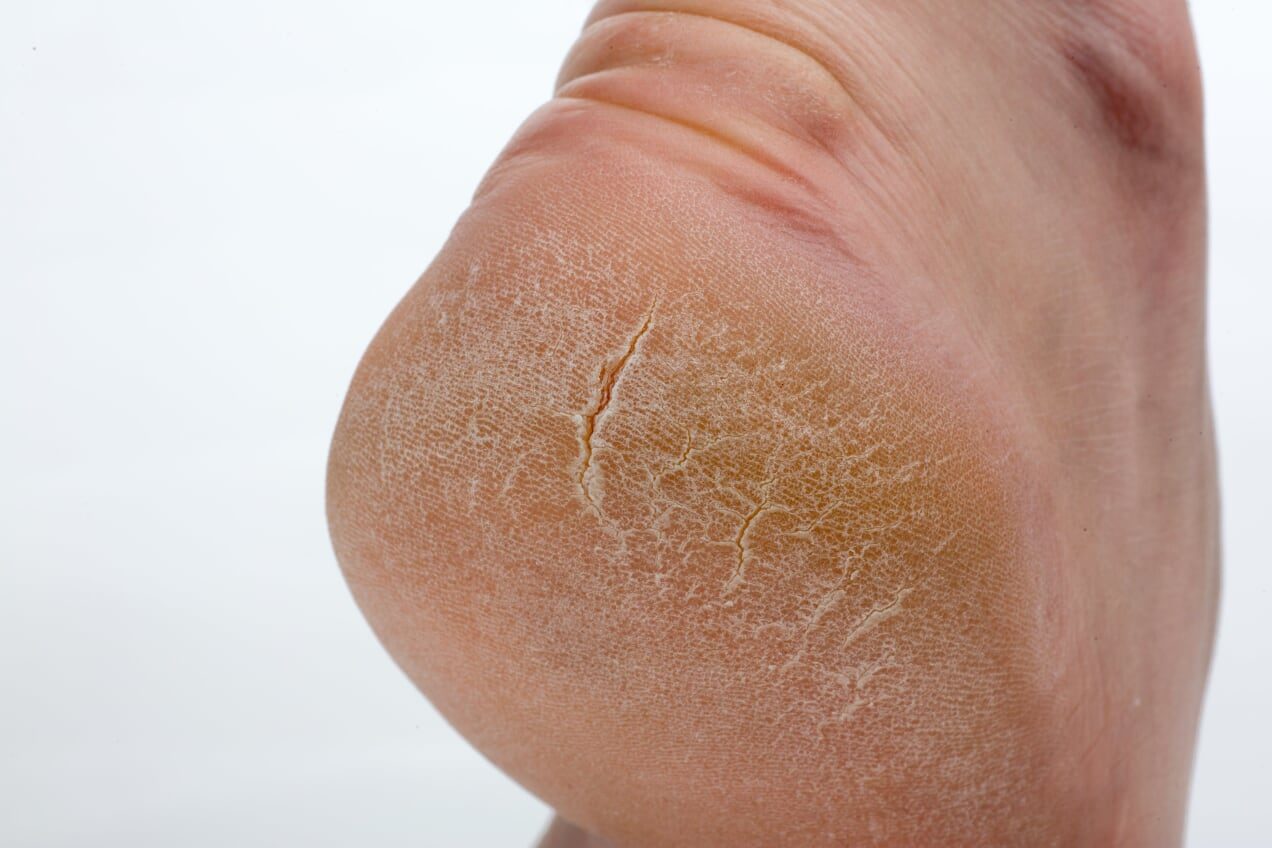
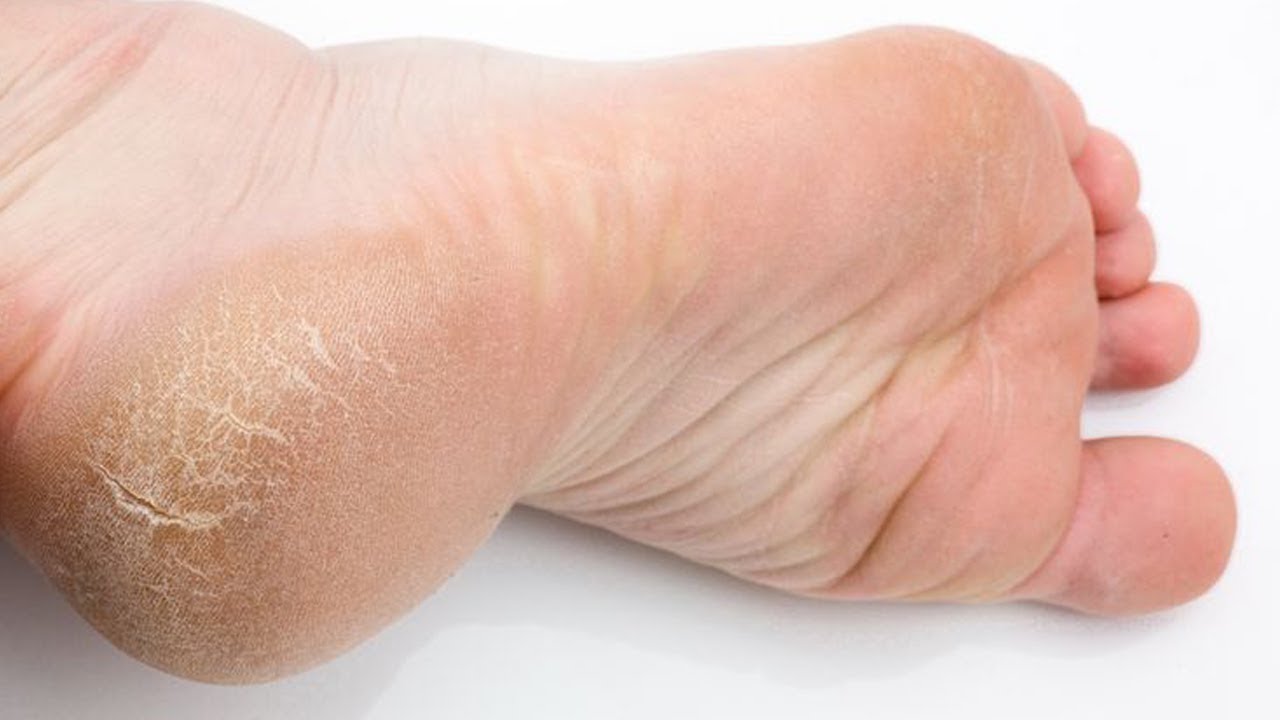
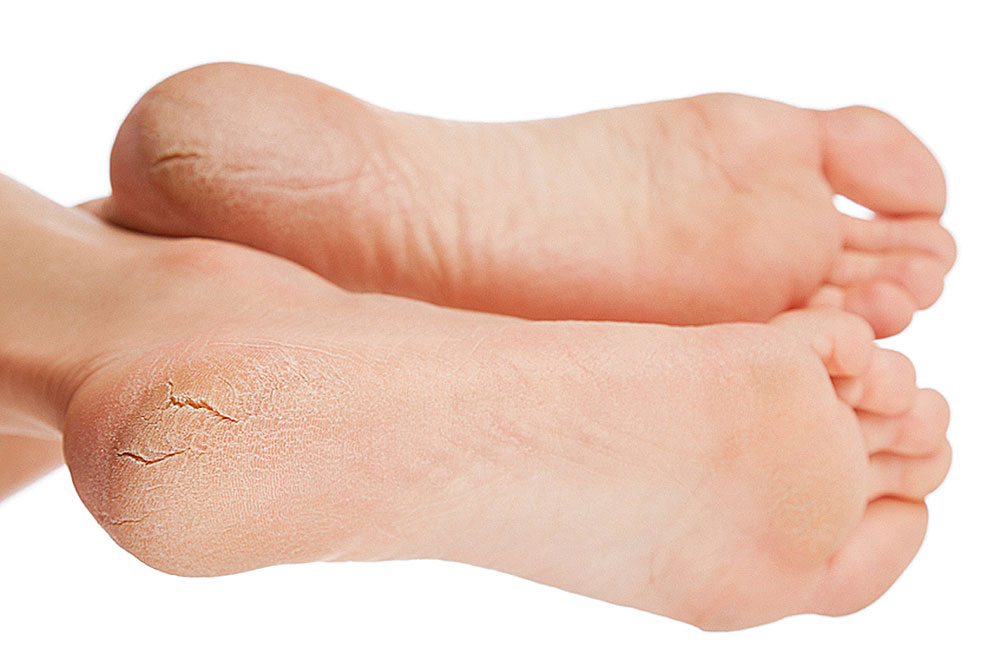
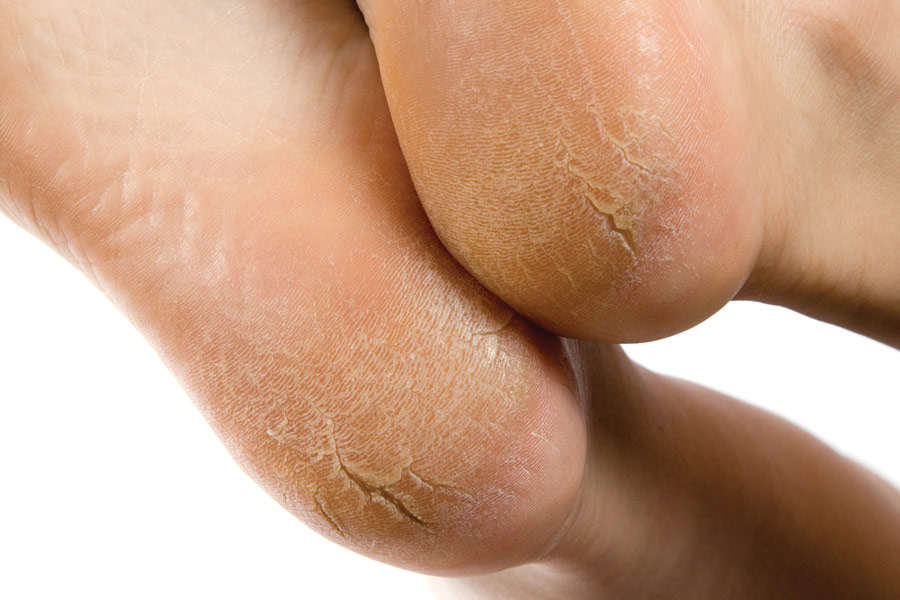
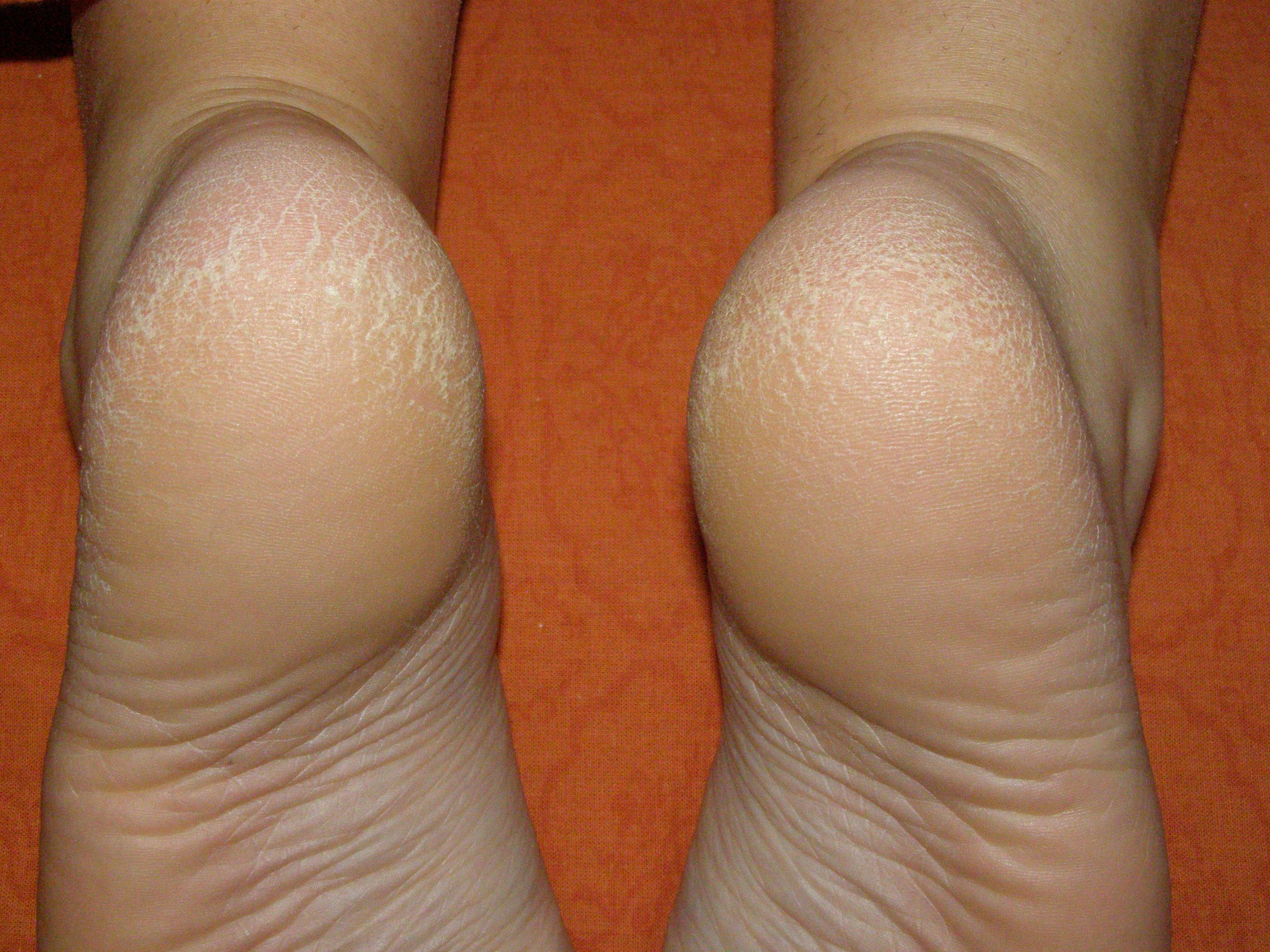
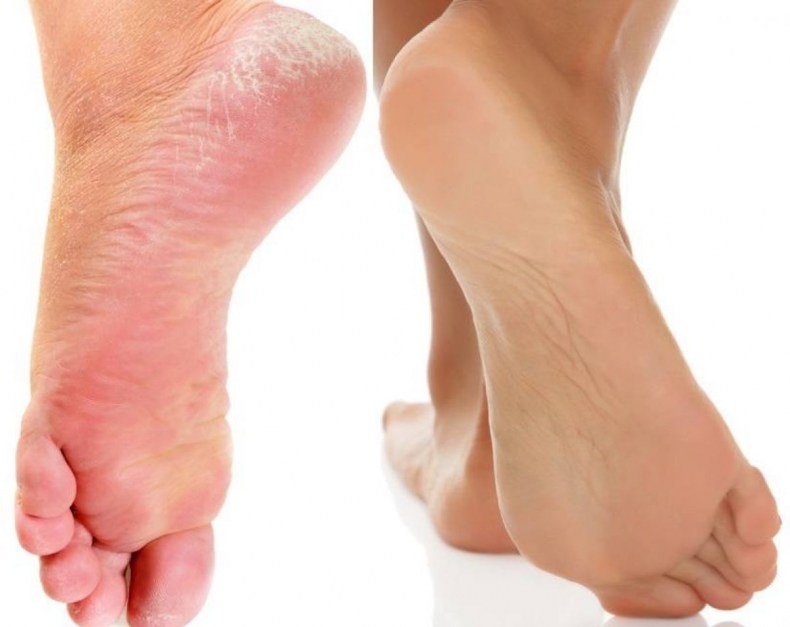
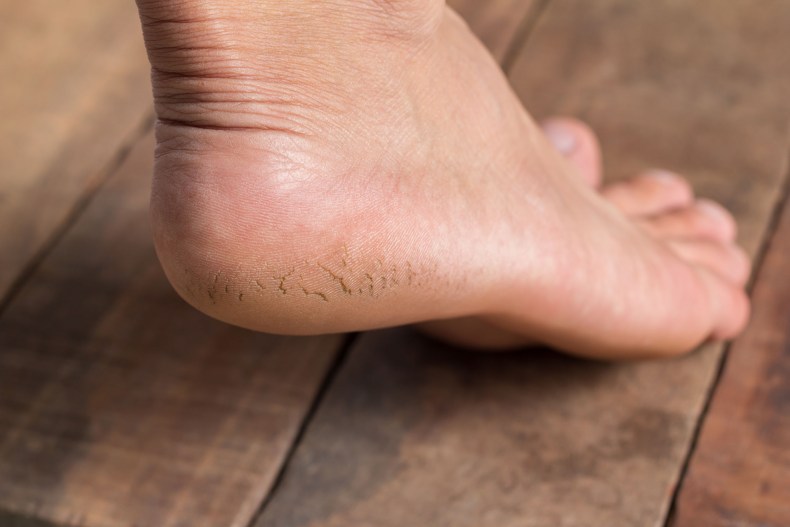
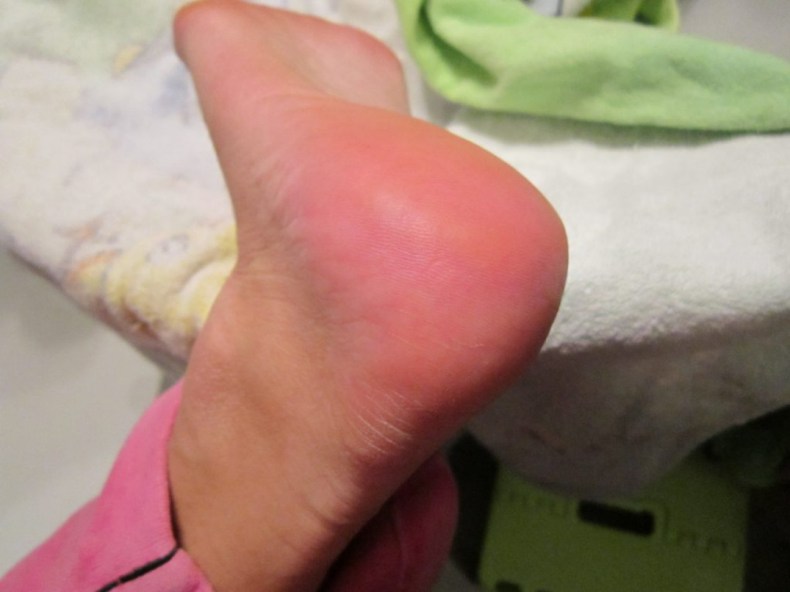
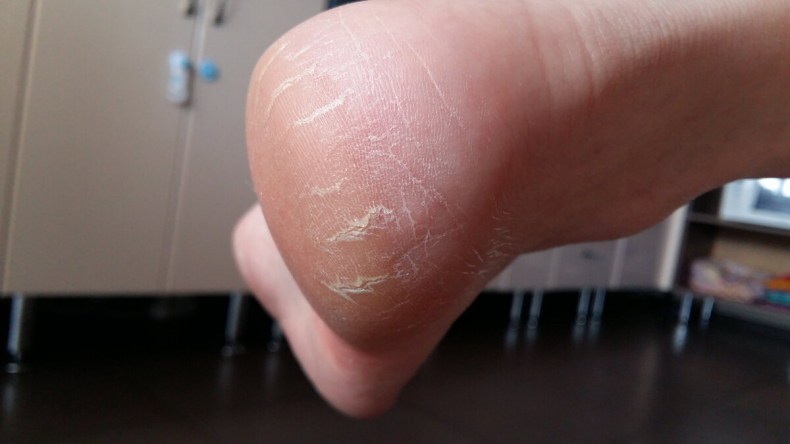
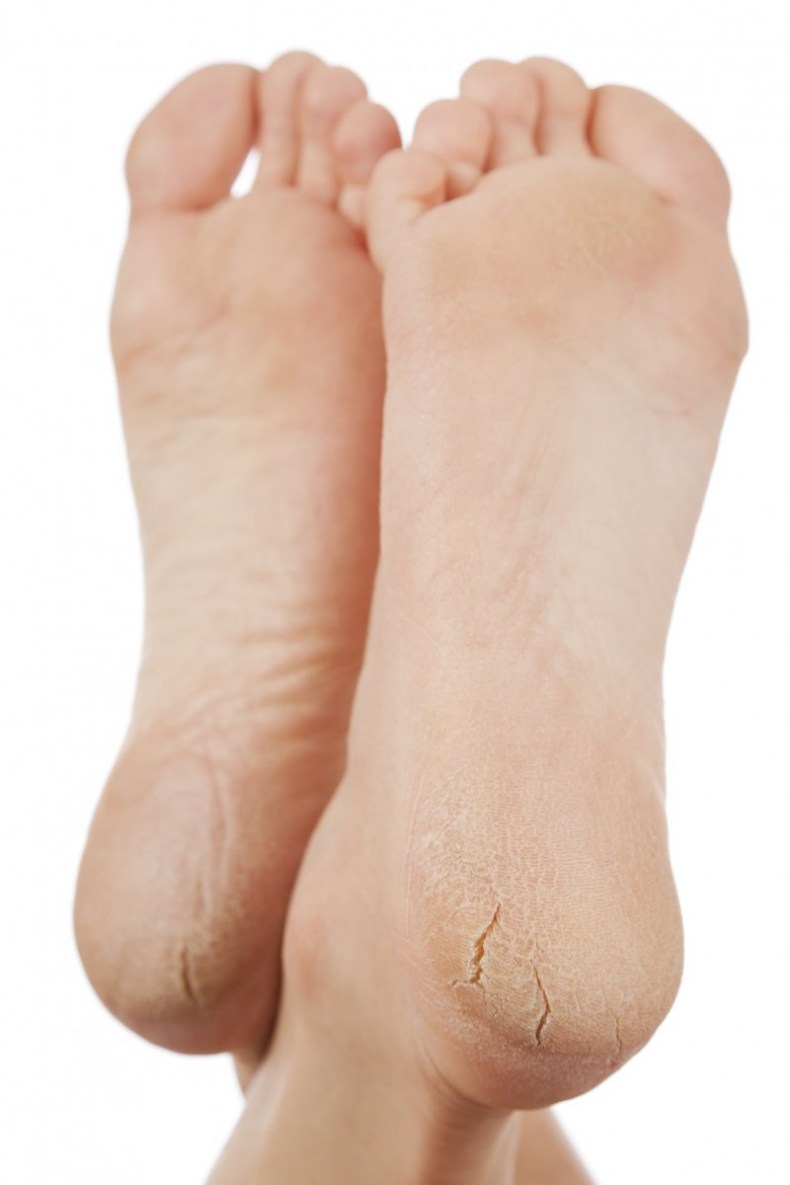
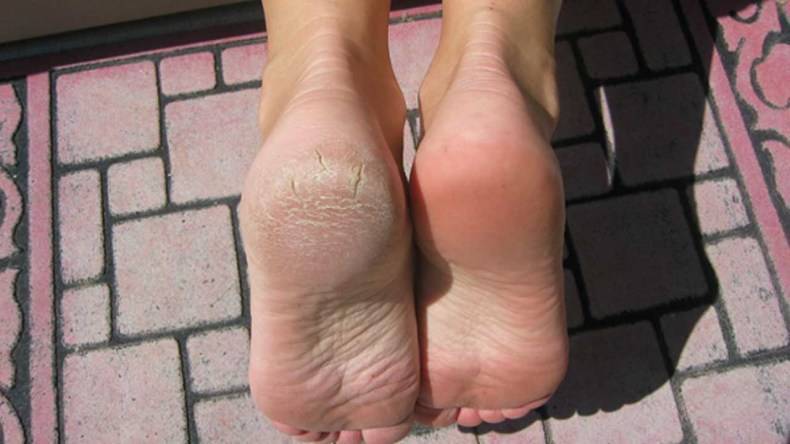
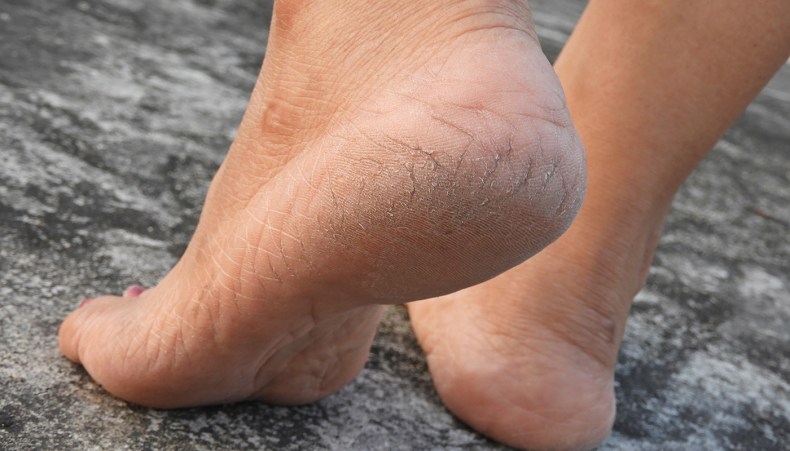
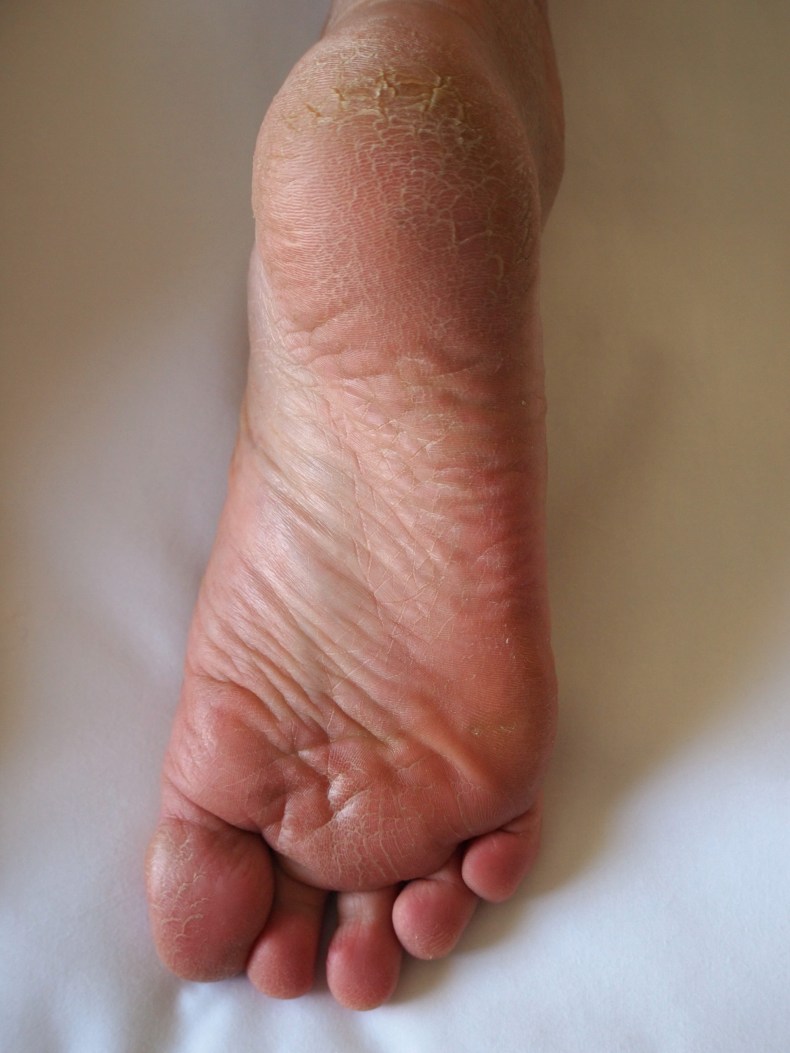
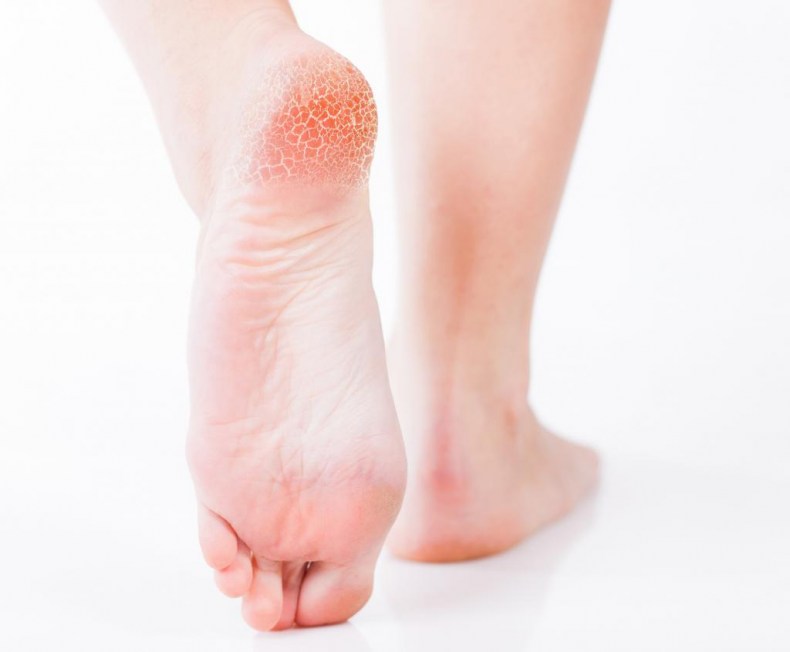
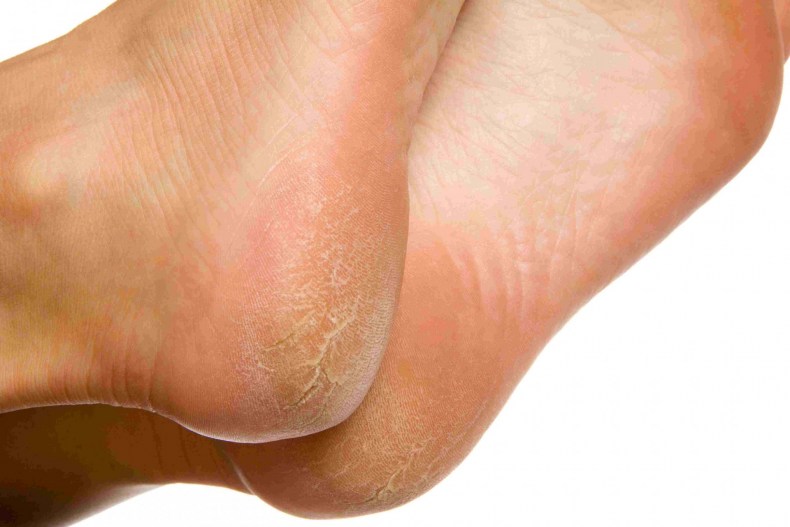
Какие симптомы трещин на стопах и на пятках?
Помимо явного признака – множественных трещинок кожи, отделенных довольно большим слоем сухой шелушащейся кожи, щели на ступнях ног провоцируют резкую боль при каждом шаге.
Боль имеет местный характер, и в основном она сосредоточена в районе повреждения кожного покрова, ее еще можно описать как «жгучая», ее интенсивность может возрастать при точечной нажиме.
Трещины на пятках сильно варьируются по глубине и длине
Чаще всего такие проблемы с кожей проявляются сначала как небольшие образования сухих участков, небольшие затвердевания, уплотнения кожных покровов по периметру пятки.
Такие месте больше напоминают мозоль, по цвету желтые, стемна-коричневые или могут иметь цвет древесной золы.
Если образуются небольшие повреждения, то важно не нагружать сильно эти участки ступней, так как в дальнейшем они могут преобразовать в большие кровоточащие расщелины.
Ниже вы можете рассмотреть фото трескающейся кожи на ногах, чтобы понимать, какую проблему стоп мы описываем.
Как лечить меланому?
В начальной стадии меланомы обязательно проводится хирургическое иссечение опухоли. Оно может быть экономным, с удалением не более 2 см кожи от края меланомы или широким, с резекцией кожи до 5 см вокруг границы новообразования. Единого стандарта в хирургическом лечении меланомы стадии I и II в этом плане нет. Широкое иссечение меланомы гарантирует более полное удаление очага опухоли, но и одновременно может оказаться причиной рецидива рака на месте образовавшегося рубца или пересаженного лоскута кожи. Тип хирургического лечения меланомы зависит от вида и расположения опухоли, а также от решения пациента.
Частью комбинированного лечения меланомы является пpедопеpационная лучевая теpапия. Она назначается при наличии изъязвлений на опухоли, кровотечений и воспалительного процесса в районе новообразования. Местная лучевая терапия подавляет биологическую активность злокачественных клеток и создаёт благоприятные условия для хирургического лечения меланомы.
В качестве самостоятельного метода лечения меланомы лучевая терапия используется редко. А в дооперационном периоде лечения меланомы её применение стало обычной практикой, так как иссечение опухоли может проводиться буквально на следующий день после окончания курса лучевой терапии. Интервал для восстановления организма между двумя типами лечения при симптомах меланомы кожи обычно не выдерживается.
Лечение народными средствами
Выявить причину заболевания поможет диагностика. Кроме приема препаратов и, в некоторых случаях, корректировки питания ребенка, понадобится местное лечение кожных покровов.
Самыми популярными народными средствами являются отвары из растительных компонентов.
- Хорошо себя зарекомендовала ванночка из ромашки. Для ее приготовления берут пять столовых ложек средства или фильтр-пакетиков, которые запаривают в кипятке в течение часа. Затем отвар добавляют в ванночку, где будет купаться малыш или в таз для более взрослого ребенка, который сможет принять ножные ванны. Вместо ромашки можно делать такой отвар с помощью крапивы или календулы. При отсутствия мокнущих язвочек, после процедуры на пораженные участки наносится питательный крем, облепиховое масло или смесь из персикового и льняного масла.
- Хорошим средством от шелушения является и кора дуба. Измельченные ингредиенты в количестве пяти столовых ложек заливают литром кипятка, дают настояться пару часов, а затем принимают ножные ванночки.
- Отвар из овсяных хлопьев также применяют в лечении шелушения облезания кожи стоп, пальцев и рук. Для этого запаривают три столовых ложки ингредиентов в литре кипятка. Через полчаса отвар отфильтровывают и держат в нем пораженные участки.
Эффективным средством являются слабые растворы марганцовки или соды. Также могут прийти на помощь и ванночки из морской соли.
Чем лечить красные пятна и точки на ногах
Пятна на ногах – это не болезнь, а симптом основного заболевания. Медикаментозная терапия назначается, исходя из причины, которая повлекла неприятные проявления.
Используемые группы лекарственных препаратов для устранения красных пятен на ногах:
- венотоники – Диосмин, Детралекс, Флебодиа 600, Венарус, Троксевазин;
- антигистаминные средства – Супрастин, Тавегил, Диазолин, Фенистил;
- противовоспалительные вещества – Гепариновая мазь, Вольтарен, Найз гель, тетрациклиновая мазь;
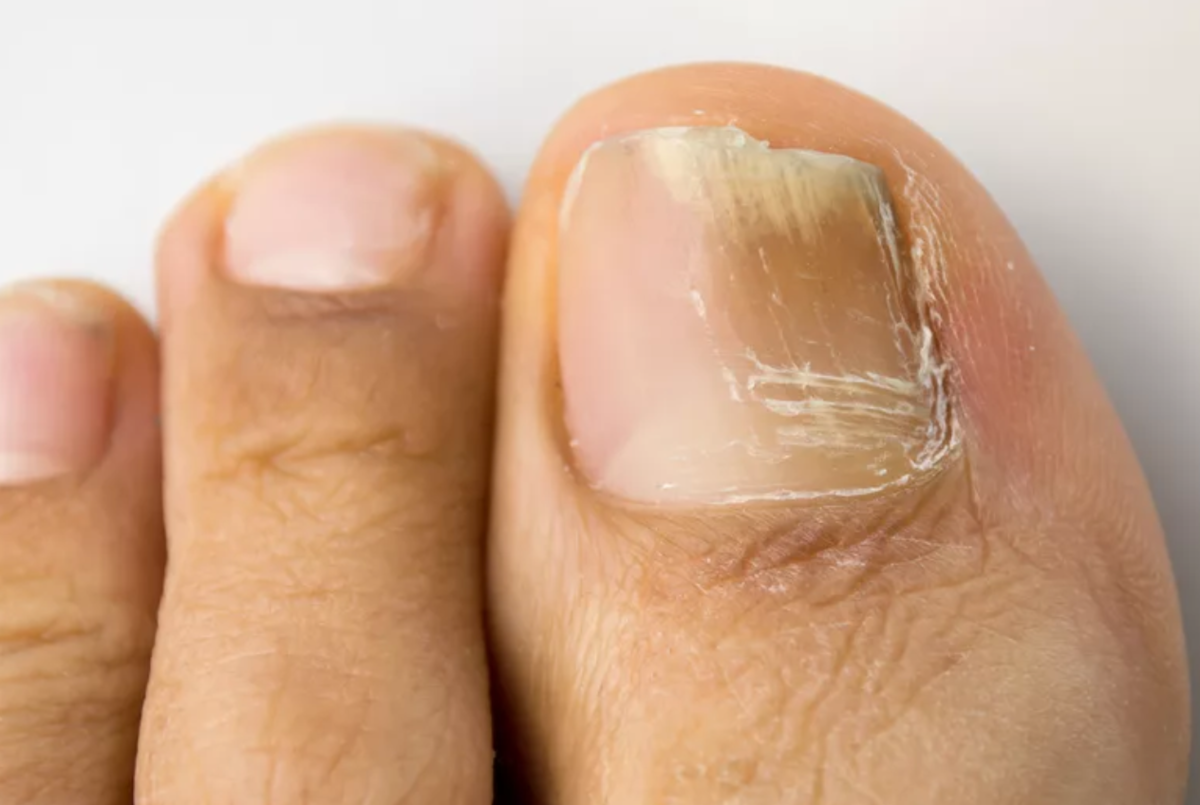
- антигрибковые лекарства – Микозорал, Экзодерил, Себозол, Микосептин.
При авитоминозе назначают витаминные комплексы, в состав которых входят витамин С, РР, фолиевая кислота.
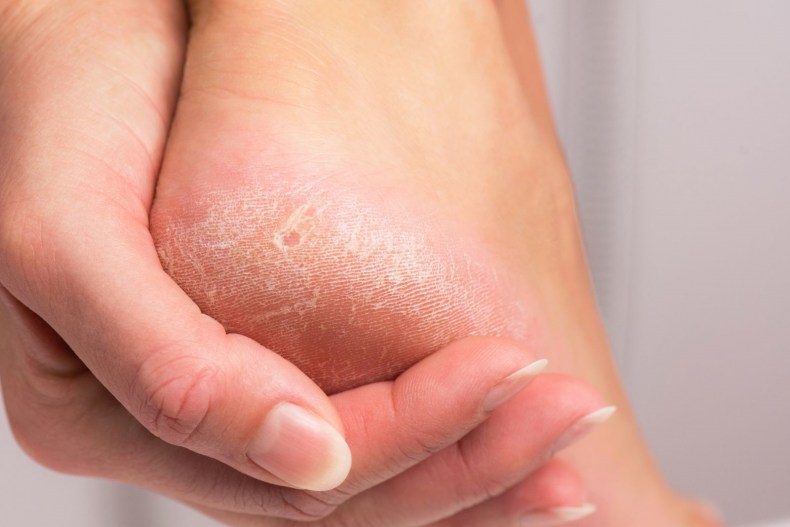
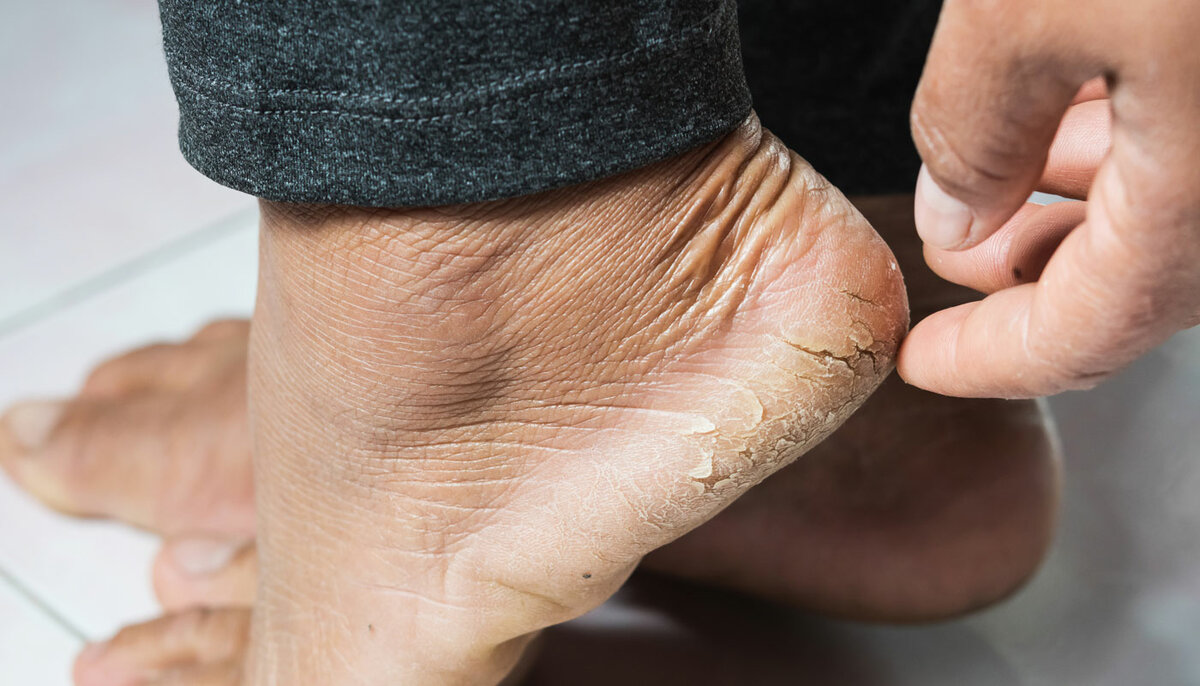
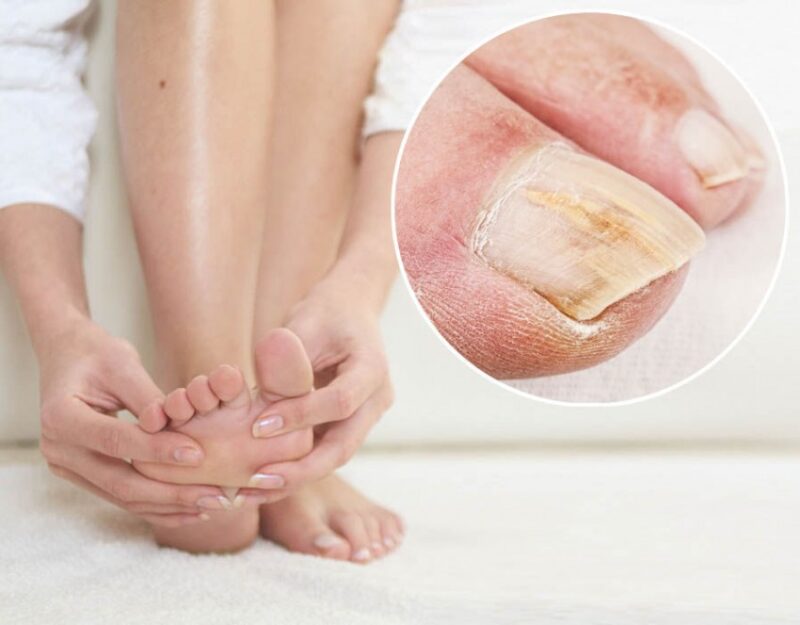
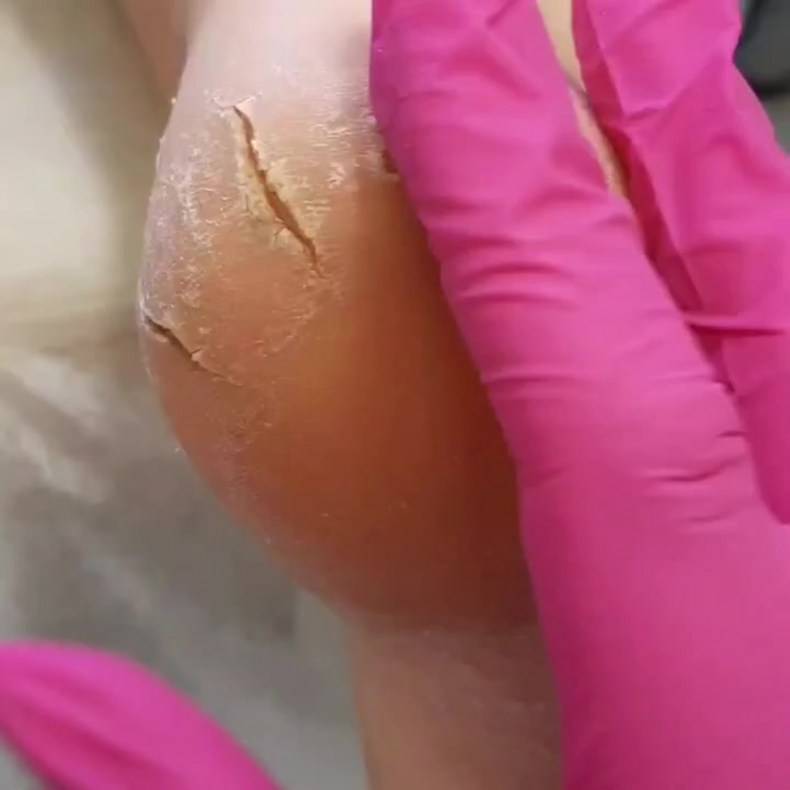
Главные причины образования трещин
Так почему же трескается кожа на пальцах ног и стопах? Основная причина — кожа стоп теряет много влаги. В коже ступней и так слишком мало сальных желез, а если эпидермису недостаточно воды, то его клетки понемногу «сморщиваются».
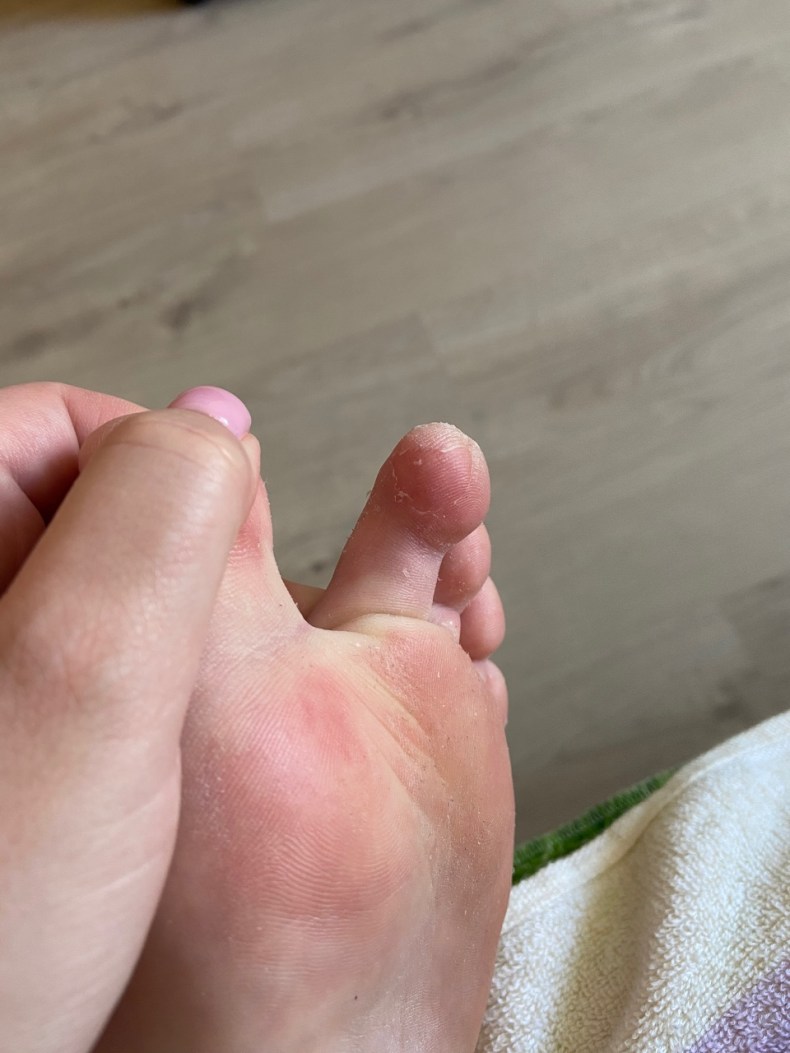
От этого появляются сначала микротрещины, а после продолжительного хождения появляются и более глубокие трещины с кровоподтеками. Они становятся благоприятной средой для размножения микроорганизмов, поэтому нужно незамедлительно лечить такие проблемы кожи.

Основные причины трескающейся кожи на ногах мы уяснили, но на кожу ног оказывают влияние и другие факторы:
В теплое время года воздух слишком пересушен, поэтому открытыми стопы не должны оставаться, тем более если гулять босиком по разогретому песчаному пляжу.
У людей с ожирением повышается нагрузка на ступни, а значит и вероятность образования трещин намного больше.
Общее старение организма также сказывается на качестве кожи ног, так как верхние слои эпидермиса начинают намного хуже обновляться.
Особое внимание следует уделять пяткам, так как трескающиеся пятки это наиболее распространенная проблема у людей т 20 лет
Поэтому стоит обеспечить грамотный уход своим ногам, их недостаточно просто регулярно мыть, но и важно использовать специальные увлажняющие гели и крема.
Если вы отдаете предпочтение длительным прогулкам вместо автомобиля и другого транспорта, то вам стоит позаботиться о приобретении удобной обуви из хороших материалов
Особенно это распространяется на летнюю обувь, ведь она должны быть не только комфортной, но и при этом пропускать воздух к стопе. Если обувь не будет дышать, то к трещинам добавится еще и грибок стопы.
Носки и колготки должны быть минимум на 50% изготовлены из хлопка
Связано это с тем что синтетика плохо отводит от ног влагу, а потому нарушается воздухообмен, что существенно сказывается на здоровье кожи.

Поэтому так важно обращаться в специализированную клинику для прохождения полного обследования состояния здоровья, в этом случае врачи смогут назначить правильное лечение