Медицина и Красота на Павелецкой
Медицинский центр Медицина и Красота на Павелецкой предоставляет услуги: гинекология, ведение беременности (выдача больничного и обменной карты), эндокринология, флебология, урология, андрология, пластическая хирургия, косметология (аппаратная, хирургическая, инъекционная, эстетическая), коррекция фигуры и веса, LPG, эпиляция, массажи (классический, лимфодренажный, косметологический) все виды анализов, УЗИ, 3D УЗИ, 4D УЗИ, эндоскопические методы исследования, функциональную диагностику, дуплексное сканирование. Центр находится в двух шагах от метро Павелецкая.
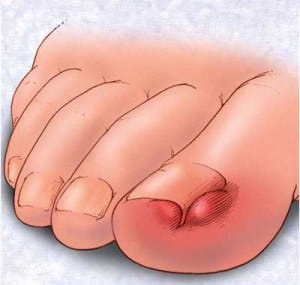
Симптомы онихокриптоза
При онихокриптозе боковая часть ногтя упирается в околоногтевой валик и продолжает свой рост внутрь него. Сначала пациент чувствует общий дискомфорт, наблюдается покраснение кожи вокруг ногтя. Также возможно изменение формы ногтя. Постепенно меняются предпочтения в обуви, выбор отдается открытым вариантам, ношение тесной, узкой, а со временем и любой закрытой обуви становится затруднительным. В случае бездействия симптомы заболевания становятся более выраженными, появляются осложнения, со временем хирургическое вмешательство становится неизбежным.
К основным симптомам вросшей ногтевой пластинки относят:
·болезненные ощущения в области пальца, появившиеся в результате травмирования, после ношения обуви или без видимой причины
·отек и гиперемия (переполнение кровью сосудов кровеносной системы какой-либо области тела) околоногтевого валика
·образование гноя в области ногтевой пластинки
·образование избыточной соединительной ткани, выступающей из раны, визуально напоминающей сырое мясо
В медицине развитие онихокриптоза характеризуется тремя основными стадиями – легкая, умеренная и тяжелая.
Стадии онихокриптоза
Первая (легкая) стадия характеризуется покраснением околоногтевого валика и умеренным отеком. На данной стадии ногтевая пластина не имеет визуальных изменений, а болезненные симптомы проявляются, как правило, во время ходьбы в обуви.
Вторая (умеренная) стадия сопровождается признаками воспалительных процессов: околоногтевой валик становится красным, появляются гнойные выделения, в некоторых случаях наблюдается болезненная пульсация. Ноготь становится более плотный и тусклый.
Третья (тяжелая) стадия обусловлена гиперемией (повышенное кровенаполнение) околоногтевых валиков, образованием гипергрануляции (нарастание ткани в местах воспаления), увеличением объема фаланги, наличием гнойных выделений. Ноготь становится ломким и подвижным, кожа вокруг визуально напоминает сырое мясо (такой симптом в медицине называют «дикое мясо»).
Осложнения онихокриптоза
Затягивание болезни приводит к развитию инфекций, что, безусловно, усугубляет ситуацию. Открытые длительное время незаживающие раны – это отличная среда для размножения бактерий. Инфицированная рана заживает медленно, организм же пытается залечить пораженный участок, в результате на месте врастания ногтя образуется ярко-красная грануляционная ткань. Если не начать лечение или начать неправильное лечение, грануляция становится плотной, фаланга меняет форму, решить проблему консервативными методами становится невозможно. Кроме того, вероятно развитие воспаления мягких тканей не только пальцев, но и всей стопы, которое в случае бездействия может распространиться на кости и привести к остеомиелиту.
Осложнения онихокриптоза связаны в основном с развитием инфекционно-воспалительных процессов и включают:
·абсцесс (ограниченный воспалительный гнойный очаг, вызывающий интоксикацию) пальцев. Характеризуется наличием выраженного отека и покраснением кожного покрова. Требуется хирургическое вмешательство.
·лимфангит (острое или хроническое воспаление лимфатических стволов и капилляров, возникающее вторично, на фоне гнойно-воспалительных процессов). Характеризуется распространением инфекции по всей лимфосистеме, поражает сосуды. Требуется комплексное лечение, включающее противовоспалительную и антибактериальную терапию.
·гангрена (отмирание живой ткани) пальца. Характеризуется процессами, приводящими к необратимому омертвению мягких тканей. Требуется ампутация пораженной фаланги либо всего пальца.
·остеомиелит (гнойно – воспалительный процесс, развивающийся в кости, в костном мозге и в окружающих мягких тканях) пальца. Инфекция поражает кости. Требуется медикаментозная терапия. Возможна ампутация фаланги пальца, если пациент обратился слишком поздно.
Риск развития осложнений увеличивается при наличии сопутствующих заболеваний, связанных с нарушением работы кровеносных сосудов, например, сахарный диабет и атеросклероз. В группу риска также входят люди с лишним весом и в возрасте после 60 лет.
Вросшие волосы в подмышках
Это, пожалуй, наиболее неприятный вариант. Во-первых, в этих местах крайне тонкая кожа и она постоянно раздражается. Во-вторых, самостоятельное удаление нежелательного волоса принесет массу дискомфорта. Наконец, из-за использования дезодорантов и повышенного потоотделения в области, где располагается такой волосок, часто ощущается боль и появляется воспаление за счет присоединения инфекции. Поэтому операцию необходимо осуществлять крайне бережно:
- За несколько суток до удаления начинаем подготовку – обрабатываем кожу препаратом от акне, который в своем составе содержит салициловую кислоту. Такие лосьоны слишком агрессивны для лица, но в месте роста волос они приводят к истончению кожи и останавливают воспалительный процесс;
- Перед самым удалением уберите оставшуюся салициловую мазь, распарьте кожу, обработайте все инструменты;
- Если все предыдущие этапы выполнены верно, то даже невооруженным глазом возможно будет рассмотреть вросший волос. Проводим процедуру удаления волоса и протираем место антисептиком.
Лекарственные средства, используемые для лечения вросших волос
После посещения косметолога вам могут быть назначены некоторые препараты, которые помогут избавиться от надоевшей проблемы. В этот список входят:
- Ретиноиды. Врач в некоторых ситуациях назначает кремы, помогающие убирать омертвевшие клетки с поверхности (так называемый пилинг). К ним относят препарат третиноин. Они помогают облегчить гиперкератоз, что значит утолщение, и гиперпигментацию – потемнение участка, которое часто можно заметить на смуглой коже, склонной к врастанию волосков;
- Кортикостероиды. Хорошая стероидная смесь помогает контролировать процесс, связанный с воспалением;
- Антибиотики. Мази, имеющие в своей основе антибиотики, могут предотвращать инфекцию, которая присоединяется вследствие повреждения болезненного участка. Если инфекция будет протекать в тяжелой форме, то для лечения могут назначаться антибиотики перорально.
Медицина и Красота на Павелецкой
Медицинский центр Медицина и Красота на Павелецкой предоставляет услуги: гинекология, ведение беременности (выдача больничного и обменной карты), эндокринология, флебология, урология, андрология, пластическая хирургия, косметология (аппаратная, хирургическая, инъекционная, эстетическая), коррекция фигуры и веса, LPG, эпиляция, массажи (классический, лимфодренажный, косметологический) все виды анализов, УЗИ, 3D УЗИ, 4D УЗИ, эндоскопические методы исследования, функциональную диагностику, дуплексное сканирование. Центр находится в двух шагах от метро Павелецкая.
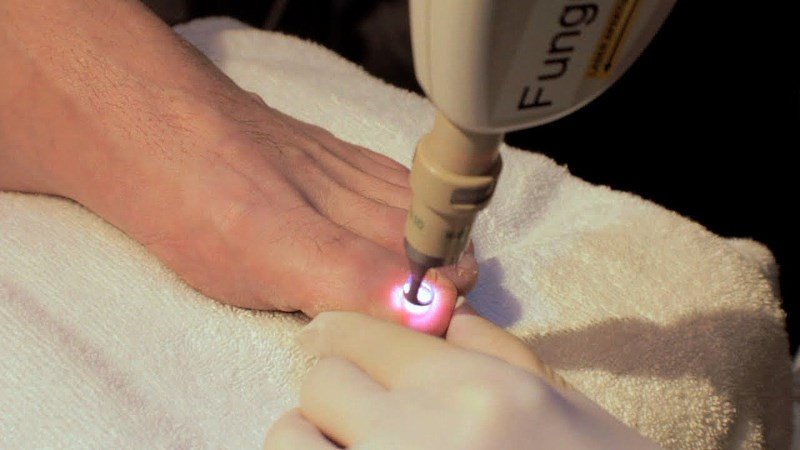
Преимущества удаления лазером
Лазерное удаление вросшего ногтя, радиоволновой метод, а также лечение электрическим током – это современные альтернативы традиционному оперативному вмешательству при помощи скальпеля. Перечисленные процедуры вполне безболезненны, а их результативность высокая. Сохраняется удовлетворительный эстетичный вид ногтя, а рецидивы снижаются до минимума.
Однако применение радиоволн или электротока не имеет широкого распространения, так как для этого требуются специфическая аппаратура и инструменты, а также необходимый навык специалиста. Этим объясняется и высокая цена на процедуры.
В связи с этим лечение лазером наиболее предпочтительно у пациентов. Применение лазера широко распространено в современной медицине и косметологии. Поэтому лазерное удаление ногтя, вросшего в край ногтевого валика, – это доступная технология в клиниках Москвы и других городах России.
Процедура заключается в обработке пораженного участка лучом света. Безболезненность достигается при помощи местной анестезии, самой простой из которой является применение Лидокаина или Новокаина. Стоимость услуги порой не самая низкая, однако, она является достаточно эффективной, а дальнейшее восстановление проходит амбулаторно.
Процедура лазерного удаления патологического ногтя имеет следующие преимущества:
длительность процедуры (в зависимости от случая процедура может длиться до 30 мин);
лазер способен аккуратно убрать лишние ткани, обеспечивая конечную эстетичность;
лазер, удаляя проблемную зону, одновременно прижигает открывшуюся рану, чем обеззараживает и останавливает кровотечение;
вероятность осложнений низкая;
необходимость приема дополнительных препаратов по окончании процедуры минимальна;
процент рецидива в дальнейшем также минимален.
Заживление раны не будет мгновенным. Следует понимать, что в зависимости от степени заболевания удаляются живые ткани. Тем не менее на первоначальных этапах врастания болевой синдром после процедуры лазера минимален.
Подготовка к удалению ногтя
Если есть подозрение на поражение ногтевой пластины грибком, то обязательным условием будет лабораторное исследование общих анализов крови и мочи, а также бактериологического анализа. Далее, возможно потребуется лечение противогрибковыми препаратами. Если же присутствует нагноение, то – антибиотиками.
Кроме того, пациентам с диабетом и аллергикам назначаются дополнительные анализы. Соответственно – анализ крови на сахар и чувствительность к препаратам.
 Также врач назначает прохождение рентгенографии в следующих случаях:
Также врач назначает прохождение рентгенографии в следующих случаях:
если степень воспаления настолько сильна, что есть вероятность повреждения кости;
если есть сомнения в диагнозе, так как похожая симптоматика имеется у другого заболевания.
Еще одним важным моментом при направлении на операцию является решение о частичном или полном удалении ногтевой пластины. Этот вопрос зависит от выявленной степени повреждения пластины и мягких тканей.
При отсутствии отягчающих обстоятельств, требующих дополнительного лечения, врач может посоветовать применение ванн для ног в сочетании с ограничением ходьбы до наступления дня операции.
Преимущества использования лазера для оперативного лечения:
Применение лазера позволяет удалять вросший ноготь с меньшим повреждением ногтевого ложа.
- Рассечение лазером тканей практически не сопровождается кровотечением, увеличивая обзор операционного поля при операции и, тем самым, уменьшая длительность операции.
- Выпаривание вместо выскабливания гипергрануляций менее травматично для окружающих тканей.
- Лазер уничтожает грибковые споры, если вросший ноготь сопровождается онихомикозом.
- Воздействие лазера обладает выраженным бактерицидным действием, что снижает риск инфицирования послеоперационной раны.
- Вместе с минимальным повреждающим эффектом снижается время заживления раны, уменьшается частота и опасность осложнений, по сравнению с классическим операционным вмешательством.
- Применение лазера снижает риск возникновения грануляций в области послеоперационной раны, что, при соблюдении правил по профилактике, уменьшает риск рецидива.
Восстановительный период
Несмотря на абсолютную безопасность метода и отсутствие повреждения чувствительной кожи пальцев, а также болевых ощущений после посещения больницы, девушке важно внимательно пройти период восстановления, чтобы предотвратить возникновение рецидивов и последствий. Стандартно последствия после использования лазерного оборудования не появляются, однако всегда есть риск неправильного заживления клеток эпителия, особенно при несоблюдении рекомендаций врача
Стандартно последствия после использования лазерного оборудования не появляются, однако всегда есть риск неправильного заживления клеток эпителия, особенно при несоблюдении рекомендаций врача.
Общая длительность периода реабилитации – неделя. В это время не нужно обрабатывать вросший ноготь медикаментами и наружными препаратами, однако девушке назначается курс антибиотиков, который повышает местный иммунитет педикюра и предотвращает повторное образование врастания.
В течение первой недели реабилитации нужно соблюдать рекомендации:
Будьте аккуратны с высокими температурами относительно вросших ногтей. Нельзя в это время посещать бани, сауны, загорать принимать горячие ванны. Мыть ноги разрешается только в теплой воде;
Ограничьте физические нагрузки, так как их резкое повышение может привести к образованию открытых ран, что понижает эффективность технологии;
Носка неудобной, тесной, дешевой обуви
На период восстановления важно убрать в сторону каблуки, жесткие ненатуральные туфли и другую обувь, стесняющую движение и нарушающую нормальное расположение пальцев;
Не рекомендуется много ходить пешком, так как это повышает нагрузку на стопы и на обработанные пальцы (или палец). Пешим прогулкам предпочитайте транспорт.
Общее время длительности восстановления тканей до полного их заживления – месяц. Тогда частично отрастает здоровая пластина, которая подтверждает окончательное восстановление педикюра.
Будьте аккуратны с препаратами, которые вы принимаете в это время. Чтобы предотвратить возникновение побочных эффектов, посоветуйтесь предварительно с врачом.
Методы лечения вросшего ногтя в R+ Medical Network
Организовывая прием подолога в нашем медицинском центре, мы очень тщательно подошли к вопросу подбора оборудования и инструмента. Кроме того, регулярное посещение курсов, тренингов позволяет не только совершенствовать собственные навыки, но и применять в работе все новые методы, материалы и техники.
Наши клиенты после прохождения лечения посещают подолога в профилактических целях. Это перерастает в полезную привычку, что не может не радовать.
Эффективные способы устранения проблемы вросших ногтей условно можно разделить на несколько категорий:
- консервативные – с использованием медикаментозных средств. Данный метод применяется для снятия воспалений, лечения грибка;
- подологические. В данном случае, применяются различные индивидуальные системы коррекции ногтевой пластины, которые устанавливаются на определенный срок до момента достижения необходимого результата;
- хирургические. Если проблема уже достигла серьезной стадии, щадящие методы не всегда будут эффективными. В таких ситуациях подолог направит Вас к хирургу для оперативного лечения. Исходя из ситуации, может выполняться полное удаление ногтевой пластины или частичное (краевая резекция). Это малые операции, для которых могут использоваться лазер или радиоволновой метод. Кроме удаления ногтя, хирург также иссечет травмированные ткани, устранит гной и т.д.
Отметим, что работа подолога тесно связана с работой врачей других специализаций. Кроме хирурга, часто требуется участие дерматолога, ортопеда, эндокринолога.
Методы лечения
Современная медицина позволяет справляться с задачей удаления вросшего ногтя несколькими методами, которые предусматривают использование современного оборудования и инструментов:
- метод лазерного воздействия – практически безболезненная процедура, сводит к минимуму вероятность рецидива;
- применения корректирующих пластин;
- аппаратная методика с использованием низкочастотных радиоволн;
- хирургические методы, предусматривающие быстрое и полное удаление краев самого ногтя и исправления последствий его врастания.
При использовании современных технологий и средств каждая из процедур демонстрирует высокую степень эффективности и протекает практически без дискомфортных ощущений. В большинстве случаев процедура удаления вросшего ногтя занимает в среднем 7-25 минут в зависимости от используемого метода. Устранение последствий сложных повреждений тканей может занять до 2 недель.
Причины врастания ногтя
К основным причинам врастания ногтевой пластины относят:
·вальгусная деформация (искривление большого пальца на уровне сустава), связанная с плоскостопием, и другие анатомические изменения стопы: неправильное расположение пальцев, их надавливание друг на друга внутри обуви может привести к врастанию ногтя
·генетическая предрасположенность: наследственная деформация ногтевой пластинки и боковых околоногтевых кожных валиков
·нарушение кровообращения, вызванное такими заболеваниями, как варикозное расширение вен, сахарный диабет и другие эндокринные нарушения: заболевания сопровождаются отеками ног, стоп, пальцев, что приводит к врастанию ногтя
·воспалительные процессы – грибковые и бактериальные заболевания: ноготь становится толще, может терять прежнюю форму, крошиться, тем самым повреждая ногтевой валик и вызывая воспаления
·неправильно подобранная обувь: узкая либо меньшего размера, сдавливающая пальцы; без задника, приводящая к упиранию пальцев в носок обуви при ходьбе; на высоком каблуке, увеличивающая нагрузку на пальцы; на жёсткой подошве, приводящая к отсутствию смягчения во время ходьбы
·неправильно проведенный педикюр: подстригание ногтей слишком коротко, срезая уголки ногтевых пластин
·травмирование пальцев ног: ушибы, приводящие к повреждению ногтя, и его дальнейший неправильный рост
·высокая нагрузка на ноги: физическая нагрузка, лишний вес, беременность, гормональные изменения
Вросший ноготь – проблема, которая вызывает боль и дискомфорт, а бездействие приводит к более тяжелым последствиям. Постоянная боль, невозможность носить любую обувь, гнойные образования и воспаления вокруг ногтевой пластинки – это только часть неприятных осложнений, связанных с онихокриптозом. Если вы заметили первые признаки врастания ногтя, обязательно запишитесь на консультацию к специалисту.
Хирургическое лечение вросшего ногтя
Вторая и третья стадия вросшего ногтя являются показанием к хирургическому лечению. Так же как и при любой операции, для достижения оптимального результата при лечении вросшего ногтя необходима грамотная предоперационная подготовка, планирование хода операции, эффективная местная анестезия, полная асептика, строгое выполнение рекомендаций после операции. Хирургическое лечение заболеваний ногтевых пластинок получило бурное развитие в последние годы, что связано с использованием лазеров, малотравматичного шовного материала, появлением сильных обезболивающих препаратов и антисептиков.
Сохранение функций и хорошего косметического результата является основной целью врачей медицинского центра «Диагност», так как это чрезвычайно важно для пациента. Перед операцией по удалению вросшего ногтя
Перед операцией по удалению вросшего ногтя
Перед операцией следует пройти консультация у хирурга. Большое значение при консультации является получение достоверной информации. Хирург узнает историю появления вросшего ногтя, длительность заболевания, выясняет причины, либо предрасполагающие генетические факторы появления вросшего ногтя. Наличие сопутствующих заболеваний, таких как сахарный диабет, нарушение проходимости магистральных сосудов нижних конечностей, прием накануне лекарственных препаратов влияющих на свертывающую систему крови могут являться противопоказанием к операции, и обо всех подобных обстоятельствах хирург должен быть оповещен. Консультация так же включает осмотр, возможно даже в перевязочном кабинете. В редких случаях необходимо ультразвуковое, рентгенологическое уточнение диагноза.
Способы борьбы с проблемой с вросшим ногтем
Лазерное лечение (удаление) вросшего ногтя.
Суть лечения сводится к удалению врастающей части ногтевой пластины и матрицы (корня) врастающей части ногтя, благодаря чему процент рецидива минимизирован. Задавая индивидуальные настройки луча (мощность, интенсивность, диаметр и прочее), врач сможет в короткие сроки удалить как часть ногтя, так и всю пластину полностью.
Существуют различные виды операций при вросшем ногте:
- Частичное иссечение ногтя и его матрицы.
- Полное удаление вросшего ногтя.
- Удаление лишь мягких тканей.
Чтобы сделать процедуру более комфортной для пациента, проводится местное либо проводниковое обезболивание.
Преимущества лазерного лечения:
- Эффективность. Согласно статистике, зафиксировано только 3% случаев рецидива.
- Высокий эстетический результат. Лазерный луч, позволяет точно удалить только деформированный участок ногтя, поврежденные грануляциями участки и избыточные ткани, не затрагивая ростковую зону ногтя и травмируя соседние зоны. После лазерного вмешательства ногтевая пластина приобретает правильную форму.
- Низкая вероятность осложнений:
- лазер коагулирует (прижигает) сосуды, поэтому можно не опасаться сильных кровотечений;
- лазер обладает бактерицидным свойством, что исключает возможность можно занесения в обработанную область инфекции;
- лазер обладает мощным, фунгицидным (противогрибковым) эффектом, т. е. во время процедуры можно избавиться от грибковых заболеваний (при их наличии);
- противовоспалительное действие, которое объясняется снижением образования свободных радикальных комплексов и активизацией микроциркуляции в тканях, увеличением числа функционирующих капилляров и формированием их коллатеральных сетей, нормализацией проницаемости мембран клеток и т. д.
- Короткая продолжительность процедуры. Лазерное лечение вросшего ногтя занимает — 20-30 минут
- Короткий период реабилитации.Приступить к работе возможно уже на следующий день. Ограничения (в течение 1 месяца) касаются только занятий спортом и тяжелых физических нагрузок.
- Отсутствие абсолютных противопоказаний.
- Общая деликатность вмешательства, быстрое восстановление и отсутствие неприятных ощущений в послеоперационном периоде делают лазерную коррекцию вросших ногтей процедурой выбора для детей и пациентов с низким болевым порогом.
Получить квалифицированную помощь в нашем медицинском центре «Ланта» (г. Хабаровск) можно в любой рабочий день, с понедельника и по пятницу или в выходные.
Как видно, онихокриптоз не является тем заболеванием, каким можно было бы пренебречь. При появлении первых же симптомов этого неприятного заболевания не медлите с решением, не занимайтесь самостоятельным лечением. Обратитесь в клинику к высококвалифицированным специалистам, сохраните себе столь драгоценные здоровье и время.
Послеоперационный уход
Правильный послеоперационный уход поможет заживлению раны в течение нескольких недель. Несоблюдение некоторых правил может значительно увеличить этот период. Пациенты, чье лечение было отягощено такими факторами здоровья, как наличие диабета или снижение иммунитета, должны внимательно относиться к восстановительному периоду.
Всем пациентам рекомендовано:
поддерживать чистоту и сухость ног;
регулярно менять повязки и проводить антисептические процедуры;
не наносить повязку слишком туго;
не носить узкую обувь;
избегать физических нагрузок на ноги;
первое время не ходить в бассейны и бани, не купаться в море;
лучше носить носки из натуральной ткани (сменить их полностью, если в период диагностики обнаружилась инфекция);
своевременно окончить перевязки для правильного заживления раны с доступом к ней воздуха.
Введение в привычный ритм жизни активных занятий должно происходить постепенно в соответствии с рекомендациями врача и в зависимости от сложности проведенной процедуры. В дальнейшем пациентам рекомендуется правильная стрижка ногтей, которая при неправильном становится причиной врастания.
Симптомы
При I степени вросшего ногтя боковой край пластины начинает давить под край околоногтевого валика, мягкие ткани на давление реагируют разрастанием ткани, воспалением, покраснением, незначительным дискомфортом при ходьбе.
При II степени край ногтя уходит под валик, появляется утолщение и воспалением околоногтевого валика, возможно присоединение инфекции в виде покраснения, пульсирующих болей, припухлости, вплоть до появления гноя— гнойное воспаление околоногтевого валика.
При III степени ногтевая пластина глубоко уходит под валик, происходит деформация пальца из-за разрастания тканей околоногтевого валика с боковой стороны, образуется раневой дефект, который заполняется воспалительными тканями (так называемым «диким мясом»), создавая дискомфорт, боли, прилипания одежды к ране, рана легко кровоточит.
Так как гипергрануляция («дикое мясо») является раной, часто присоединяется местная инфекция, которая может перейти с бокового валика на задний валик (основание ногтевой пластины) -гнойный паронихий, сопровождающийся болью, покраснением и припухлостью обоих валиков. Затем он может распространиться на ткани пальца и вызвать панариций, а также воспаление лимфатических сосудов тыльной поверхности стопы и внутренней поверхности голени, или лимфатических узлов в подколенной или паховой области.
Медцентр ОН КЛИНИК на Цветном бульваре
Клиника широкого профиля. Диагностика и лечение взрослых пациентов. Находится в 5 минутах ходьбы от метро Цветной Бульвар. Проводит широкий спектр диагностических исследований: все виды УЗИ, суточное мониторирование АД+ЭКГ, суточное ЭКГ мониторирование (по Холтеру), ДС (дуплексное сканирование), 3D УЗИ, 4D УЗИ, гастроскопию, рентген, ЭКГ, ЭКГ-пробы с дозированной физической нагрузкой (велоэргометрия или тредмил-тест), спирометрию, колоноскопию, ректороманоскопию, цистоскопию, ЭФГДС и другие. Приём пациентов в клинике осуществляется по предварительной записи. Запись на прием работает с 8:00 до 23:00
Причины
- Неправильный педикюр: срезание уголка ногтя в попытке сделать его край полукруглым, травматизация околоногтевого валика/ногтевого ложа педикюрными ножницами или другими инструментами при коротком обрезании ногтей, или срезании кутикулы околоногтевого валика.
- Особенности ногтевой пластины, в большинстве случаев врожденные, когда форма ногтя способствует патологическому давлению на околоногтевой валик.
- Травмы ногтевой пластины и мягких тканей ногтевой фаланги пальца.
- Онихомикоз (поражение ногтевой пластины грибком).
- Ониходистрофии: при определенных заболеваниях (врожденные аномалии, заболевания внутренних органов, кожные заболевания, иммунные заболевания, интоксикации, гиповитаминозы, увеличение в крови определенных минералов) происходит деформация ногтевых пластин, изменение структуры, толщины, формы, особенностей роста. Это связано с недостатком поступления питательных веществ (витаминов, белка, минералов, кислорода) к ногтевой пластине или, наоборот, интоксикацией веществами, например, мышьяком.
- Ортопедические заболевания стопы, в основном плоскостопие, которое приводит к деформации пальцев (вальгусной деформации первого пальца, то есть отклонение его ближе ко второму пальцу), что способствует сдавливанию бокового края пальца.
- Ношение неправильно подобранной, узкой обуви, когда происходит сдавление пальцев; ношение обуви с высоким каблуком также увеличивает нагрузку на передний отдел стопы.
- Неправильная биомеханика шага, когда при ходьбе или беге идет неправильное отталкивание первым пальцем.







