Как предотвратить отслаивание
Если удар был мощный, то роговой слой сойдет частично или полностью.
Чтобы не отпал ноготь, поврежденное место промывают перекисью водорода, накладывают мазь Бепантен.
Для профилактики используют противогрибковые средства дважды в сутки. На место удара накладывают давящую повязку или медицинский пластырь.
Если ноготь все-таки отслаивается
Если после травмы прошло несколько дней, гематома на руке спала, но ноготь стал отслаиваться, его срезают. После палец обрабатывают Хлоргексидином.
Процедуру повторяют по мере отрастания ногтя, пока роговой слой полностью не обновится. Так сходит ноготь, не причиняя дискомфорта владельцу.
Причины хронической травмы ногтя
Самая популярная причина травмы ногтя – неправильная, неподходящая Вашей ноге обувь. Происходит постоянное сдавливание пальцев ног, что уже может привести к травме. (Выбирая обувь, дорогие дамы, нельзя руководствоваться правилом «сейчас тесно, но ничего, потом разносится!»). В разное время суток и года наша стопа может отличаться по размеру, она может отекать от физических нагрузок, беременности или нарушения обмена жидкости.
Компрессионное бельё также может стать причиной травмы ногтя. Такое белье, призванное бороться с нарушением кровообращения, облегают ноги очень плотно и создают сильное давление не только на ноги, но еще и на пальцы ног и ногти.
Разные виды плоскостопия и деформаций также могут выступать причинами хронических травм ногтей.
Привычка грызть, ковырять ногти, скоблить их и другие вредные привычки, связанные с разрушением ногтей самим человеком.
Методы диагностики и лечения синдрома запястного канала
Обследование начинается с осмотра и консультации невролога. Специалист может выявить снижение мышечной силы, оценить рефлексы, определить область нарушения или выпадения чувствительности, также применяются дополнительные тесты и функциональные пробы, которые помогут подтвердить диагноз. Синдром запястного канала может быть похож на другие неврологические заболевания, поэтому, чтобы отличить одну болезнь от другой, может потребоваться более углубленное обследование, в которое могут входить следующие методы:
- электромиография;
- рентген лучезапястного сустава;
- в отдельных случаях возможно проведение УЗИ и МРТ лучезапястного сустава;
- анализы крови на выявление общего воспаления, ревматоидного фактора, дефицита важных микроэлементов для проведения импульса по нервам.
Что вызывает воспаление вокруг ногтя?
Чтобы понять, где именно происходит воспаление при паронихии, разберем, как устроен ноготь и мягкие ткани вокруг него. Ногтевой аппарат имеет сложное строение. Он состоит из пяти основных структур: ногтевой пластины, матрикса, ногтевого ложа, кутикулы и ногтевых валиков.
Кутикула – это важный защитный элемент, она соединяет вместе кожу пальца и ногтевую пластину. Механически защищает от попадания под ноготь со стороны боковых валиков и ростковой зоны раздражителей, аллергенов, патогенных микроорганизмов. Еще одна особенность этой кожицы над ногтем в том, что в ней нет кровеносных сосудов и нервных окончаний. Именно поэтому мы не чувствуем боли и не видим крови, когда мастер маникюра обрезает кутикулу. Но, с другой стороны, отсутствие кровоснабжения означает отсутствие местной защиты от внешних инородных тел, раздражителей, патогенных агентов. Эту функцию выполняют лейкоциты – белые кровяные клетки. Поэтому в случае травмирования кутикулы негативные факторы не встречают препятствий и сразу проходят глубже.
Основным фактором, который вызывает острую паронихию, является инфицирование. Даже при незначительной травме кутикулы, разрушении целостности кожного покрова на ногтевых валиках патогенные микроорганизмы попадают вглубь тканей ногтевого аппарата. В 60 % случаев воспаление развивается из-за штаммов золотистого стафилококка (Staphylococcus aureus). Возможно заражение смешанной патогенной микрофлорой и стрептококком.
Чаще паронихия возникает на руках. Пальцы рук в отличие от ног больше соприкасаются с окружающей средой, подвергаются механическим травмам, контакту с водой, агрессивными веществами, потенциальными источниками инфекции. Не видимые глазу трещинки, о наличии которых вы можете даже не подозревать, становятся воротами для проникновения патогенных бактерий и грибков, провоцируют воспаление.
К самым частым причинам паронихии относятся:
- плохая дезинфекция рук или инструментов во время маникюра или педикюра;
- занозы, ссадины, порезы, царапины в зоне вокруг ногтя;
- отодранные или откусанные заусенцы;
- привычка грызть ногти;
- тесная неудобная обувь (вызывает паронихию на пальцах ног)
- врастание ногтей;
- ношение искусственных ногтей;
- грибковая инфекция кожи или ногтей (онихомикоз);
- неаккуратное или неправильное подстригание ногтей в домашних условиях.
Вызвать воспаление ногтевых валиков у маленьких детей может привычка сосать пальцы.
Хроническая паронихия – это воспалительная реакция, возникающая в ответ на действие раздражителей или аллергенов. Если при острой форме, как правило, поражается только один ноготь, то при хронической – одновременно несколько. Обычно это большой, указательный и средний пальцы рабочей руки.
Хроническая паронихия развивается как следствие раздражающего контактного дерматита или грибковой инфекции.
Она часто встречается у домохозяек и людей определенных профессий, контактирующих с раздражающими веществами, повышенной влажностью. К таким профессиям относятся уборщики, работники прачечной, которые постоянно контактируют с водой, порошками, слабыми щелочами, кислотами, моющими и чистящими средствами бытовой химии.
Также в группу риска входят профессии, связанные с кухней, повара, бармены, посудомойки. Грибковую паронихию, вызванную грибком рода Candida, в быту называют болезнь пекарей или кондитеров. Постоянный контакт с влагой, тестом, сахарами создает благоприятные условия для развития такой грибковой инфекции.
Хроническая форма воспаления кожи вокруг ногтя нередко встречается у сотрудников химических лабораторий, людей, работающих с горюче-смазочными материалами. В группе риска профессиональные пловцы, руки и ноги которых постоянно контактируют с водой и дезинфицирующими средствами для бассейна.
При постоянном действии агрессивных веществ защитный барьер ногтя постепенно разрушается, что приводит к воспалению.
Хроническая паронихия часто встречается у людей с сахарным диабетом, хроническими кожными болезнями такими, как экзема и псориаз. Также вызвать ее может длительный прием некоторых лекарств. Например, препаратов из группы ретиноидов и ингибиторов протеаз.
Изменение цвета
В зависимости от состояния раны после несчастного случая определяют дальнейшие действия. Цвет ногтя может рассказать о глубине полученной травмы.
Почернение ногтя
Чернота под ногтем образуется вследствие кровоизлияния под роговым слоем. Кровь темнеет после сворачивания.
Если палец не поврежден (нет перелома), а ноготь не отслаивается, то боль и отек снимают наложением холода. Более 15 минут такой компресс держать нельзя.

Когда ногтевая пластина повреждена, есть разлом, в рану заливают жидкий антисептик, поверх накладывают чистую повязку.
Кровь под ногтем
Такое повреждение появляется после сильного ушиба, защемления пальца. Когда боль усиливается, необходимо показаться травматологу. Дома ноготь пробивают прокаленной иглой для выхода крови и уменьшения боли.
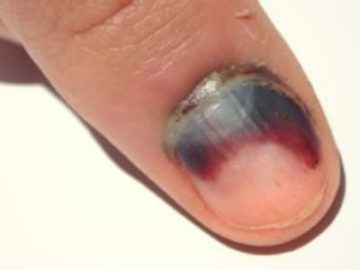
Если кровь запеклась (свернулась), ноготь почернел, сгусток убирают ванночками из марганца.
В теплой воде растворяют несколько кристаллов перманганата калия, опускают руки на 15 минут в раствор. Это обеззараживает рану, удаляет образовавшийся кровоподтек.
Посинение
Синяк под ногтем образуется после небольшого ушиба. Последствия легко устранить, приложив холод к больному пальцу на 15 минут. Затем на 20 минут лед снимают и прикладывают его повторно.
Каждый день поврежденную область смазывают Гепариновой мазью. Средство способствует снятию отека, избавляет от синяка.
Последствия
Если взрослый человек или ребенок прищемил палец, а после травмы нет возможности его обрабатывать и лечить, развивается воспаление, инфицирование, возникает некроз кожи под роговой пластинкой.
Это грозит потерей ногтя и даже пальца.
При сильных ушибах ноготь будет отслаиваться, рану под ним необходимо защитить от попадания любой инфекции. Для этого палец несколько раз в день дезинфицируют, накладывают стерильную повязку.
Если не удалить поврежденный слой, это приводит к нарастанию нового деформированного ногтя. Он будет тонким, слабым, искривленным. На руках это выглядит не эстетично, на пальцах ног такой дефект затрудняет ношение обуви, влияет на походку.
Типы повреждений
Повреждения сухожилий – это их растяжение или разрыв. Растяжение возникает в следствие чрезмерных усилий, например, при занятиях спортом или выполнении физической работы. Выделяют патологические растяжения. Они возникают в результате артрозов, артритов, когда сухожилие теряет прочность. Растяжение более половины толщины сухожилия называют разрывом.
С точки зрения ортопедии, опасными являются именно разрывы. Они бывают:
- полными – сухожилие полностью оторвано от кости;
- частичными – неполный надрыв.
Также выделяют:
- открытый разрыв. Возникает в следствие открытой травмы – перелома, пореза и т.д. Кроме сухожилия повреждаются нервы и кровеносные сосуды;
- закрытый. При повреждении кожный покров остается целым.
В зависимости от локализации выделяют:
- разрыв сухожилия на ноге;
- разрыв сухожилия на руке;
- разрыв сухожилия плеча
и другие травмы.
Диагностика
При подозрении на острую паронихию обратитесь к подологу или хирургу, если подолога поблизости нет. Диагноз ставится на основании клинических симптомов, опроса человека, осмотра пораженного места
Важно рассказать о специфике вашей работы, предшествовавших травмах в области ногтя. Врач проверит, есть ли скопление гнойных масс (абсцесс), оценит тяжесть состояния и примет решение по поводу способа лечения
При диагностике паронихии важно не спутать болезнь с другими возможными нарушениями в области ногтевой пластины со схожей симптоматикой. К ним относятся:
К ним относятся:
- Поверхностная инфекция, которая проявляется в виде эритемы и отека в пораженной части без пульсирующей боли;
- Панариций или гнойное воспаление глубоких слоев кожи пальца. Характеризуется тяжелым течением. Паронихию рассматривают как начальную стадию панариция. При панариции покраснение, болезненность и образование пузыря с гнойным содержимым необязательно возникает рядом с ногтем. Пораженная зона становится теплой, красной, напряженной и очень болезненной;
- Герпетическая инфекция дистальной (верхней) фаланги пальцы. В этом случае перед началом воспалительного процесса человек будет испытывать жжение, зуд. Для герпетической инфекции пальцев рук характерно образование везикул, боль, покраснение;
- Онихомикоз. Это грибковая инфекция ногтя, которая вызывает помутнение, желтоватую окраску ногтевой пластины.
- Плоскоклеточный рак. Поражает, главным образом, кожу, но иногда задевает и ногтевое ложе. Это редкая злокачественная подногтевая опухоль, которая может быть ошибочно принята за хроническую паронихию;
Кроме этого важно провести дифференциальную диагностику с экземой, посриазом и синдромом Рейтера (поражение суставов, способное вызвать скопление гноя в области ногтевого валика). Инструментальные методы диагностики, такие как рентгенография, УЗИ, лабораторные анализы назначают только в случае, если наблюдаемая клиническая картина паронихии нетипична и вызывает сомнения относительно диагноза
Инструментальные методы диагностики, такие как рентгенография, УЗИ, лабораторные анализы назначают только в случае, если наблюдаемая клиническая картина паронихии нетипична и вызывает сомнения относительно диагноза.
Лечение
Тактика лечения травм ногтей определяется их клинической картиной.
При острых повреждениях после оказания доврачебной помощи могут проводиться хирургические манипуляции по удалению ногтевой гематомы, части или всей ногтевой пластины. Для купирования болевого синдрома назначаются обезболивающие. После этого больному рекомендуются перевязки с различными антисептическими и противовоспалительными средствами. Так же необходимо обеспечить покой пораженной конечности или пальца на время заживления. Применение народных способов лечения допускается после консультации с врачом.
Средства и медикаменты для лечения острых травм
- для дезинфекции: раствор хлоргексидина, 3% перекиси водорода, мирамистина, кутасепт и др.;
- для обезболивания и уменьшения отека и воспаления: компрессы с Димексидом и Новокаином;
- для уменьшения кровоподтека, отека и воспаления: Гепариновая мазь, эмульсия Рициниола;
- для обезболивания: Кетонал, Смазмалгон, Седалгин и др.;
- для ускорения заживления и профилактики гнойных осложнений: мазь Левомиколь, линимент Синтомицина и др.;
- для уменьшения проявлений ушиба на неповрежденных тканях: «Живокост», «Бодяга», «Арника»;
- прием антибиотиков (при нагноениях).
Частота перевязок, препараты для наружного и системного приема, длительность лечения определяются врачом индивидуально.
Хирургические методы
При невозможности восстановления отслоившегося или сорванного ногтя без удаления пластины могут выполняться следующие виды хирургических вмешательств:
- удаление части или всей пластины при помощи скальпеля;
- удаление при помощи методик радиоволновой или лазерной хирургии.
Для восстановления ногтевой пластины проводятся различные эстетические корректирующие операции:
- иссечение рубцовых тканей под ногтем для его лучшего прилегания (вмешательство может дополняться имплантацией трансплантата ногтевого ложа для замещения дефекта);
- пересадка трансплантата матрикса для восстановления роста ногтя;
- коррекция онихогрифоза с формированием нового ложа, вживлением костной ткани для опоры и подтяжкой мягких тканей.
Ортониксия
При необходимости устранения деформаций и нарушений направления роста поврежденных ногтей в специализированных клиниках могут выполняться различные методики по безоперационному восстановлению ногтевых пластин при помощи пластин или скоб – ортониксии.
Для этого применяются следующие специальные конструкции:
- пластины: B/S, Onyclip, Podofix и др.;
- скобы: Фрезера, COMBIPED, титановая нить, 3-ТО, технология ERKI и др.
По мнению ведущих специалистов, в некоторых клинических случаях, при которых можно обойтись без операции, ортониксия более эффективна и процент удачных коррекций составляет около 90% (в отличие от 63% хирургическое коррекций). Эти методики избавляют больного от необходимости проведения местной анестезии, получения больничного листа, неприятных физических ощущений и эстетического дискомфорта.
Протезирование ногтя
При сильном повреждении матрикса рост пластины восстановить нельзя. В таких случаях для устранения эстетического дефекта может проводиться протезирование при помощи специальных композитных материалов.
Ушиб ногтя на руке: причины и симптомы
Сломать ногти — очень частая травма, поэтому о ее причинах можно говорить только в обобщенном виде. Согласно статистике, большинство людей страдают от этого вида травм в результате удара пальца о твердую поверхность или падения на нее тяжелого предмета. Около 10% этих травм возникает в результате защемления пальцев. Это явление чаще всего встречается у детей.
Симптомы травмы ногтя довольно неспецифичны, поэтому необходимо провести диагностику, чтобы исключить возможность поломки пальца. Диагноз должен поставить врач.
Сам пострадавший может наблюдать у себя следующие признаки:
- Боль в области травмированного ногтя — в мягких тканях, которые находятся под ногтем, находится огромное количество нервных окончаний, из-за чего болевой синдром при ушибе очень сильный. Исключением могут быть легкие травмы, сопровождающиеся набором симптомов. В этом случае наблюдается тупая пульсирующая боль.
- Нарушение подвижности пораженного пальца — в этом случае ухудшение функции никак не связано с органическими изменениями конечности, но двигать пальцем человеку очень сложно. Это происходит в результате иррадиации боли от пораженного участка через нервные окончания. Поэтому болевой симптом может касаться области, выходящей далеко за пределы ногтевой пластины.
- Неприятное ощущение в области травмы — дискомфорт, который сопровождает травму с самого начала, может проявляться в виде припухлости или ощущения тяжести под ногтевой пластиной. Этот симптом вызван образованием гематомы (синяка), которая может значительно приподнять зубной налет.
- Отек в месте травмы — это явление чаще всего связано с большим скоплением жидкости в пораженных тканях. В этом случае опухоль может быть синего цвета и значительных размеров.
- Синий оттенок ногтевой пластины — в нормальном состоянии эта область имеет светло-серый цвет и матовую текстуру полупрозрачного оттенка. Это связано с интенсивным процессом кровообращения в мягких тканях под ногтем. Появление голубоватого оттенка связано с образованием гематомы. В большинстве случаев изменение оттенка начинается примерно через 9–12 часов после травмы.
- Отторжение ногтевой пластины — этот симптом появляется в случае гематомы, поражающей большую площадь.
Популярное по теме Заболевания Уход
Какие витамины и микроэлементы влияют на рост волосВолосы
Выбор инфракрасного стерилизатора – обзор моделейИнструменты
Правила проведения ароматерапииУход
Массаж рук: виды, техника выполнения, рекомендации по проведению процедурыУход
Парафин для горячей и холодной парафинотерапии – обзор лучшихМатериалы
Дезинфекционный режим для бровистов и лешмейкеровБизнес
Дезинфекция и предстерилизационная очистка маникюрных инструментов: как выбрать дезинфектант и правильно приготовить растворУход
СПА-Педикюр – описание всех видов и технологийПедикюр
Что такое ламеллярные кремы для рукУход
Техники и особенности массажа ногУход
Что делать при травме?
Острые травмы ногтей практически всегда сопровождаются сильной болью, которая обусловлена большим количеством находящихся на кончиках пальцев нервных окончаний. Оказание помощи при травме всегда предусматривает не только проведение обезболивания, дезинфекции и перевязки, но и детальный осмотр пальца на предмет вывихов, трещин и переломов.
Когда обращаться к врачу и к какому?
При сильной травматизации обращение к врачу обязательно. Безотлагательный визит к доктору понадобиться и при любых подозрениях на перелом или вывих пальца.
Обращение к доктору необходимо если произошло:
- повреждение большого участка ногтевой пластины или она отслоилась;
- формирование большой гематомы;
- палец после травмы искривлен и расположен несимметрично по отношению к другим пальцам;
- присутствуют сильные боли и отек;
- есть признаки нагноения;
- есть ограничение в подвижности суставов кисти или стопы.
Когда можно лечиться дома
Лечиться в домашних условиях можно при легких травмах с неосложненным течением:
- отсутствие большого кровоизлияния под ноготь и отека мягких тканей пальца;
- легко купирующиеся приемом обезболивающих несильные боли;
- отсутствие нагноений.
Как оказать первую помощь
- Уложить больного для облегчения сильной боли и уменьшения отека и гематомы. Поврежденную руку или ногу следует приподнять вверх и подложить под нее удобный валик из подручных средств или подушку.
- К месту ушиба приложить холод на 20 минут для прекращения кровотечения. Через каждые 10 – 15 минут лед или другой очень холодный предмет следует снимать на 10 минут для профилактики обморожения мягких тканей.
- Продезинфицировать пораженный ноготь и имеющиеся открытые раны раствором перекиси водорода 3%, хлогексидином, мирамистином. Кутасептом, йодинолом или 5% спиртовым раствором йода (при отсутствии аллергической реакции на йод) необходимо обработать края открытых ран. В крайних случаях можно воспользоваться спиртом.
- При сильных болях дать пострадавшему принять один из анальгетиков (Кетонал, Спазмалгон, Анальгин и др.).
- При значительных кровотечениях, вызванных дополнительными тяжелыми травмами, рекомендуется их остановка при помощи наложения кровеостанавливающего жгута или давящей повязки.
- Наложить на травмированную область марлевую стерильную салфетку и, при возможности, давящую повязку. Желательно провести иммобилизацию пальца при помощи той или иной методики: дружественная иммобилизациями (пораженный палец фиксируется бинтом к соседнему здоровому), при помощи шин из подручных средств.
При неправильном выполнении прокола возможно гарантированное отторжение ногтя и инфицирование! Если отторжение ногтевой пластины произошло сразу, то доктор выполнит ее аккуратное удаление.
Виды
По характеру течения паронихия бывает:
- Острая. Встречается довольно часто, имеет бактериальную природу. Длится менее 6 недель. Сопровождается сильной болью, образованием гноя;
- Хроническая. Если воспаление продолжается более 6 недель, то, значит, это хроническая паронихия. Ее вызывают механические, химические факторы, контактный дерматит, онихомикоз, экзема, псориаз.
В зависимости от характера и степени тяжести воспалительного процесса выделяют такие виды паронихии:
- Простая. Характеризуется небольшим отеком, покраснением, умеренной болью в области ногтевого валика;
- Гнойная. К ее симптомам относятся сильная пульсирующая боль, чувство сдавливания, выраженный отек в зоне пораженного ногтевого валика. В местах скопления гноя кожа приобретает жёлтый оттенок, при нажатии чувствуется боль;
- Язвенная. На поверхности ногтевых валиков формируются болезненные изъязвления, из которых периодически выделяется гной;
- Грибковая (кандидозная паронихия). Вызывается грибками рода Кандида. Симптоматика выражена слабо. Присутствует легкое покраснение кожи, исчезновение или уменьшение кутикулы, специфические для онихомикоза изменения ногтя;
- Паронихия при экземе или псориазе. Характеризуется умеренным воспалением, шелушением, появлением пузырьков на коже, которые по мере засыхания образуют корочки.
По причине возникновения воспалительного процесса паронихия бывает:
- Бактериальная. Острые формы в большинстве случаев вызваны золотистым стафилококком, хронические – стрептококками и псевдомонадами. У детей острые формы, возникающие из-за привычки грызть ногти или сосать пальцы, связаны с инфицированием тканей ногтя аэробными и анаэробными бактериями полости рта;
- Вирусная. Ее вызывает вирус простого герпеса;
- Грибковая. Развивается на фоне заражения тканей ногтевых валиков дрожжеподобными грибками рода Candida;
- Неинфекционная. Ее вызывают контактные раздражители, чрезмерная влажность, побочные действия некоторых лекарств, хронические кожные болезни.
Чаще всего встречается бактериальная и грибковая паронихия.
Ушибы
Степень тяжести ушиба определяется характером повреждений мягких тканей и самой ногтевой пластины:
- легкая – целостность кожных покрова и ногтя не нарушаются, травма сопровождается быстропроходящими и несильными болевыми ощущениями;
- средней тяжести – на пораженном пальце появляется подногтевая гематома и отек, пострадавший испытывает сильные боли;
- тяжелая – на пальце есть кровоподтеки, может нарушаться целостность пластины, поврежденный участок сильно отекает, пострадавший страдает от интенсивных болей, возможно присутствие вывиха в области фаланг;
- очень тяжелая – ногтевая пластина сильно повреждена или сорвана полностью, есть выраженный отек, гематомы, сильнейшие боли, могут обнаруживаться вывихи, трещины кости и переломы в зоне травмы.
Что будет, если не лечить повреждения сухожилий?
Последствия разрыва сухожилий могут быть крайне неприятными:
- постоянные боли, которые возникают на фоне «узелков». Эти структуры формируются при неправильном заживлении. Узелки усиливают трение и вызывают хроническое воспаление;
- поврежденные нервы вызывают онемение и покалывание конечностей;
- неправильно сросшееся сухожилие может повреждаться при малейшей нагрузке на него. Особенно опасны травмы ахиллового сухожилия. Нет гарантий, что пациент вернется к прежней двигательной активности.
Поэтому повреждения сухожилий конечностей следует лечить сразу после обнаружения травмы.
Особенности травм ногтей на руках и ногах
Следует уделять особое внимание обеспечению соблюдения правил антисептики и асептики при наложении защищающих от инфицирования открытые раны повязок. При всех видах повреждений рекомендуется убедиться в отсутствии вывихов и переломов: убедиться в его правильном расположении и отсутствии асимметрий, возможности двигаться или отклоняться в ту или иную сторону
При всех видах повреждений рекомендуется убедиться в отсутствии вывихов и переломов: убедиться в его правильном расположении и отсутствии асимметрий, возможности двигаться или отклоняться в ту или иную сторону.
Травма ногтя большого пальца ноги
Причиной острой травмы ногтя большого пальца ноги могут становиться падения тяжелых предметов с высоты, защемления, занятия спортом, неосторожные удары о предмет или падения на неровной или сколькой поверхности, травмирование на опасном производстве, в ДТП и т. п.. Хронические травмы обычно вызываются грубыми надавливаниями на пластину при педикюре, ортопедическими патологиями без коррекции или ношением неудобной обуви.
Как лечить повреждения сухожилий
Неполный разрыв сухожилия можно вылечить консервативно, накладывая гипс. К сожалению, этот метод не всегда эффективен. В месте сращения образовывается рубец.
Повреждения сухожилий конечностей в Ладистен лечат с помощью современных микрохирургических технологий. Операция – единственный выход, если сухожилие разорвалось полностью. Самостоятельно оно не срастается. Часто, страдают нервы и кровеносные сосуды, которые прилегают к нему. Хирурги-травматологи сшивают все структуры под анестезией и фиксируют конечность гипсовыми повязками до окончательного сращения. В некоторых ситуациях требуется пластика сухожилия или его удлинение.
Сколько времени срастаются сухожилия после операции, зависит от сложности повреждения и давности травмы. В среднем, полное восстановление может занять от 1,5 до 4 месяцев.
Реабилитация разрыва сухожилия пальцев рук, ног, плеча включает дополнительные манипуляции. Это ЛФК, массажи, физиотерапия. Ладистен предлагает весь комплекс процедур на современном оборудовании и под наблюдением квалифицированных врачей.
Источники
- Унжаков В.В., Берснев В.П., Кокин Г.С., Орлов А.Ю., and Извекова Т.О. «Повторные операции у больных с последствиями сочетанных повреждений нервов и сухожилий» Acta Biomedica Scientifica, no. 6, 2006, pp. 98-100.
- Попов, Г.И. Биомеханика двигательной деятельности: учеб. Для студ. учреждений высш. проф. образования / Г. И. Попов, А. В. Самсонова. – М.: Издательский центр «Академия», 2011.– 320 с. (Сер. Бакалавриат).
- Хорошков, Ю.А. Ультраструктурные основы прочности соединения мышцы с сухожилием / Ю. А. Хорошков // Механика полимеров, 1975. – Вып.4. – С. 626-628
Почему развивается синдром запястного канала
Как уже было отмечено, главная причина развития заболевания – это сужение запястного канала. Этот патологический процесс может быть следствием других заболеваний и состояний, среди которых отмечаются:
- Воспалительные поражения запястья. К ним относятся артриты, синовиты, ревматоидный артрит, остеоартроз, тендовагинит, подагра и др.
- Травмы запястья. В результате ушибов, вывихов, переломов запястный канал может сужаться не только за счет смещения костей, но также и за счет отека тканей.
- Профессиональная деятельность. Повышенная травматизация запястья отмечается у плотников, виолончелистов, пианистов и других людей, работа которых связана с длительным сгибанием и разгибанием кисти. Кроме того, повышенный риск развития синдрома запястного канала отмечается у людей, которые длительно работают на компьютере, а именно – печатают на клавиатуре.
- Другие причины, которые связаны с отеком тканей. Это может быть длительный прием оральных контрацептивов, эндокринные заболевания, патология почек, беременность и др.
- Акромегалия. При этом нейроэндокринном заболевании отмечается избыточный рост костей, за счет чего кисти становятся диспропорциональными. Синдром запястного канала является одним из наиболее частых признаков акромегалии.
Заболевание может развиваться и у абсолютно здоровых людей, у которых запястный канал является узким с рождения. По этой же причине синдром запястного канала чаще всего выявляется у женщин, так как у них он более узкий от природы.
Первая помощь
В первые минуты после получения травмы нужно вспомнить, что делать, как справиться с повреждением самостоятельно. Верным решением будет срочное обращение за медицинской помощью.
Если такой возможности нет, выполняются следующие действия:
- Приложить лед к поврежденному ногтю.
- Если под роговым слоем образуется кровоподтек, болевые ощущения нарастают, проколоть ноготь обработанной медицинским спиртом раскаленной иглой. В результате этого кровь выходит через отверстие, отек и боль уменьшаются.
- Ногтевую пластину и область под ней обработать йодом или любым другим антисептиком.
Что делают в больнице
Расскажи доктору, как и когда произошла травма, какая была оказана первая помощь. Медики осмотрят повреждение, сделают рентген и прививку от столбняка, если прошло более десяти лет после последней иммунизации. Врач расспросит о наличии сопутствующих заболеваний, измерит артериальное давление, проверит анализы крови.
Если есть необходимость в хирургическом вмешательстве, то сначала проводят местное обезболивание. Обкалывают палец или участок в подногтевом ложе раствором новокаина. Пострадавший почувствует онемение, не будет испытывать боль при манипуляциях. Если хирургическое вмешательство предполагает кровотечение, то на палец накладывают жгут. Это позволяет снизить кровопотерю и четко видеть операционное поле. Врач обязательно назначит антибиотики, чтобы избежать внедрения в рану болезнетворных бактерий.
Ушиб
Чтобы убрать кровь из-под пластины, врач делает отверстие в ногте. Процедура проходит под местным обезболиванием, кровь дренируется, пульсирующая боль отступает. Если врач подозревает, что ногтевое ложе повреждено, то удаляет пластину. Обычно это требуется в случаях, когда гематома обширная и есть повреждение кости.
Порез
Если имеется рваная рана пластины, то ноготь надо частично удалить, а мягкие ткани – зашить. После процедуры смещенные ткани устанавливают на место, закрепив медицинским клеем. Вместо пластины врач может установить медицинский марлевый материал, который удаляют через несколько недель по мере отрастания нового ногтя.
Ампутация
Не всегда удается установить на место ампутированную часть пальца. Ткань может не прижиться, а для проведения самой операции нужны высокие технологии.
Отслойка
Не несет опасности, если в процесс не вовлечено ложе. Но при отрыве ногтя зачастую возникает повреждение ногтевого ложа, которое надо ликвидировать.
Перелом
При переломе нужна иммобилизация при помощи гипсовой лангеты или жесткого ортеза. Если перелом открытый или установлен металлический штифт, то назначают антибиотики для профилактики инфекций.







