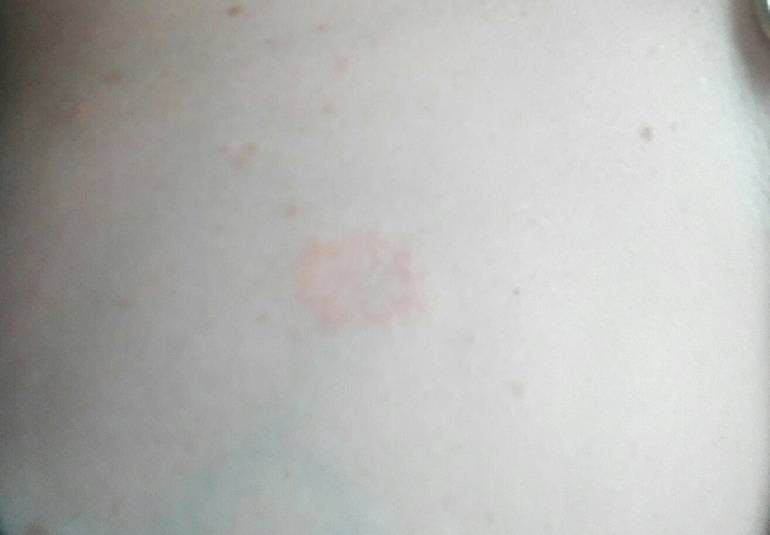
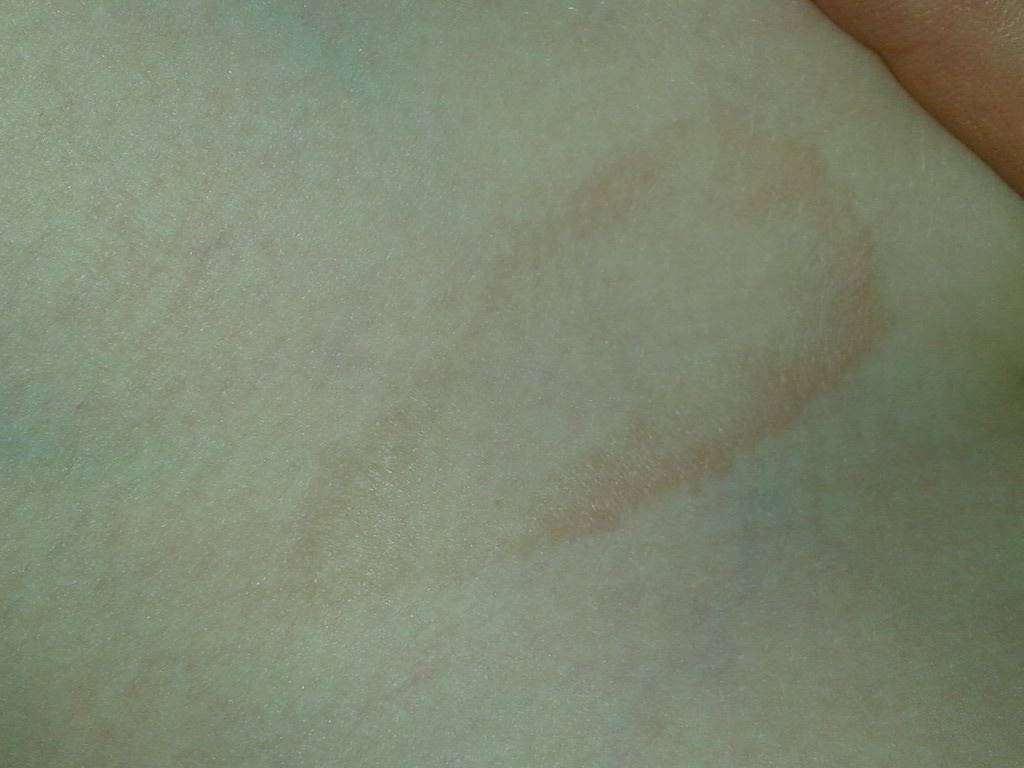
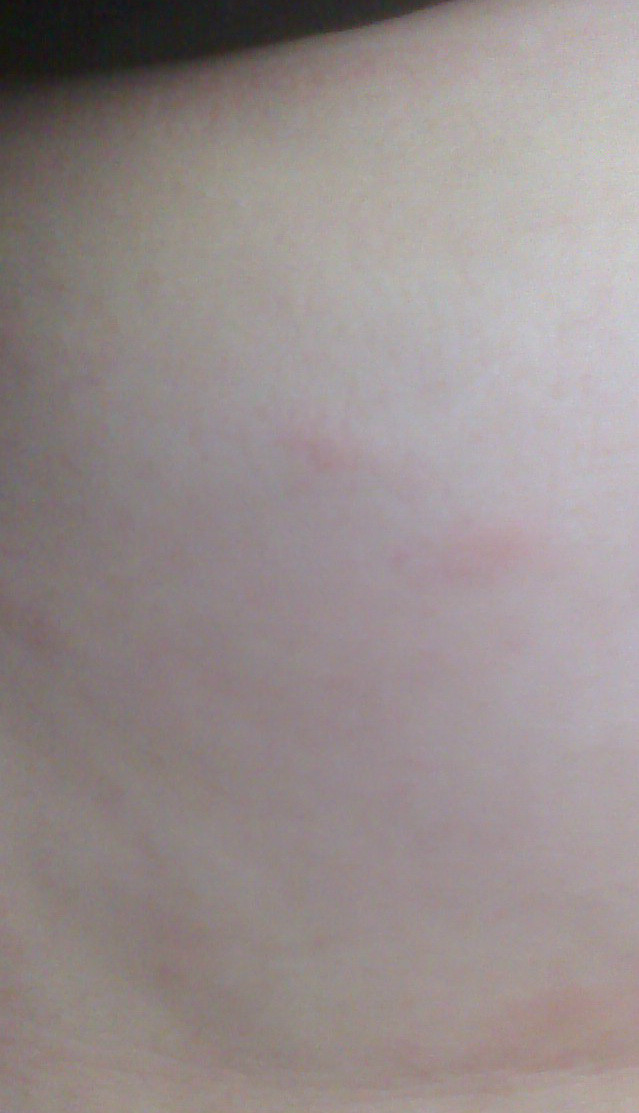
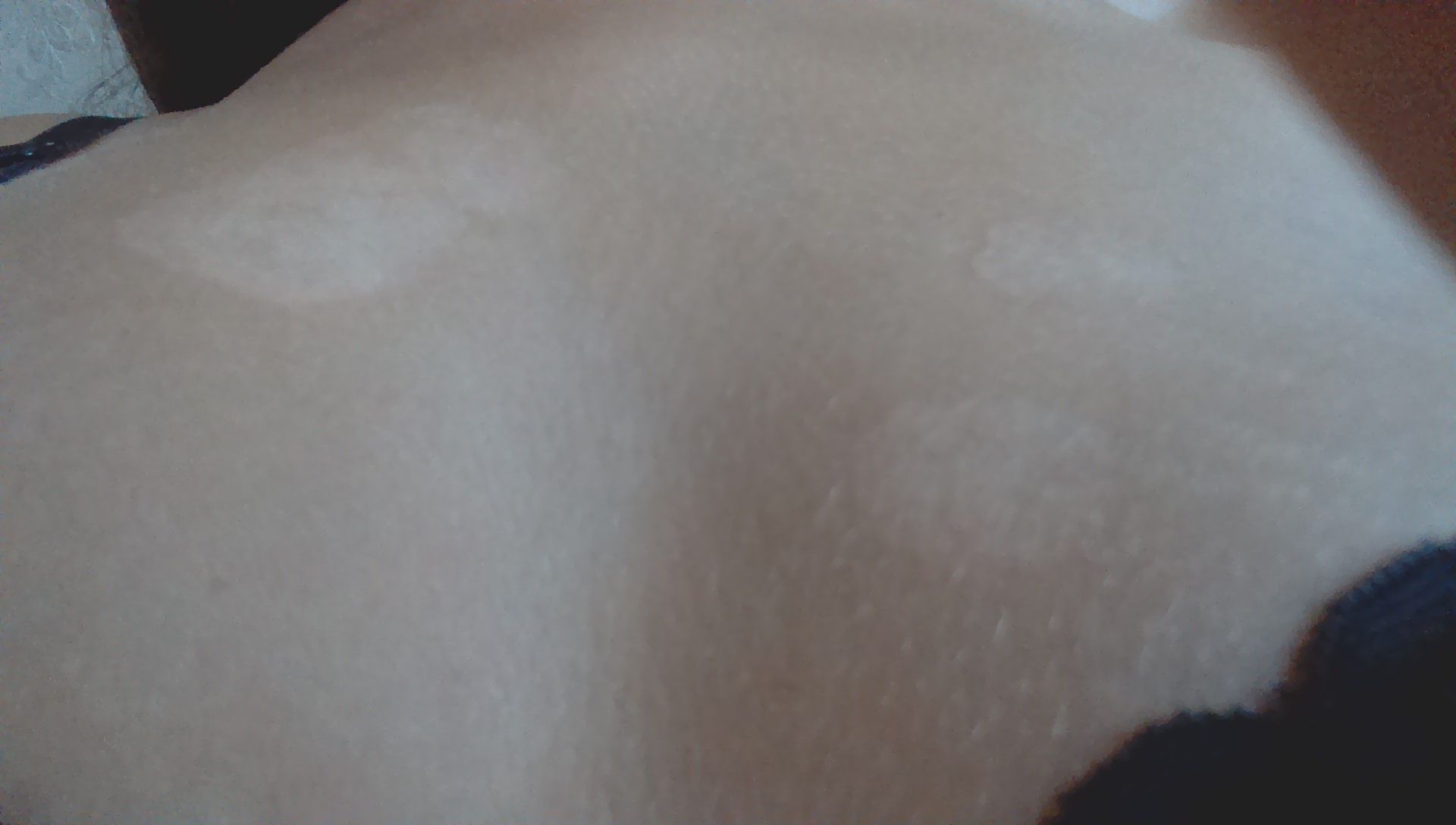
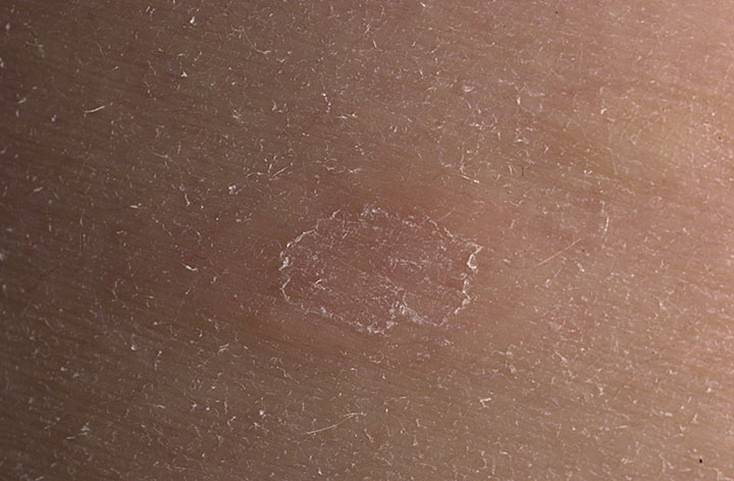
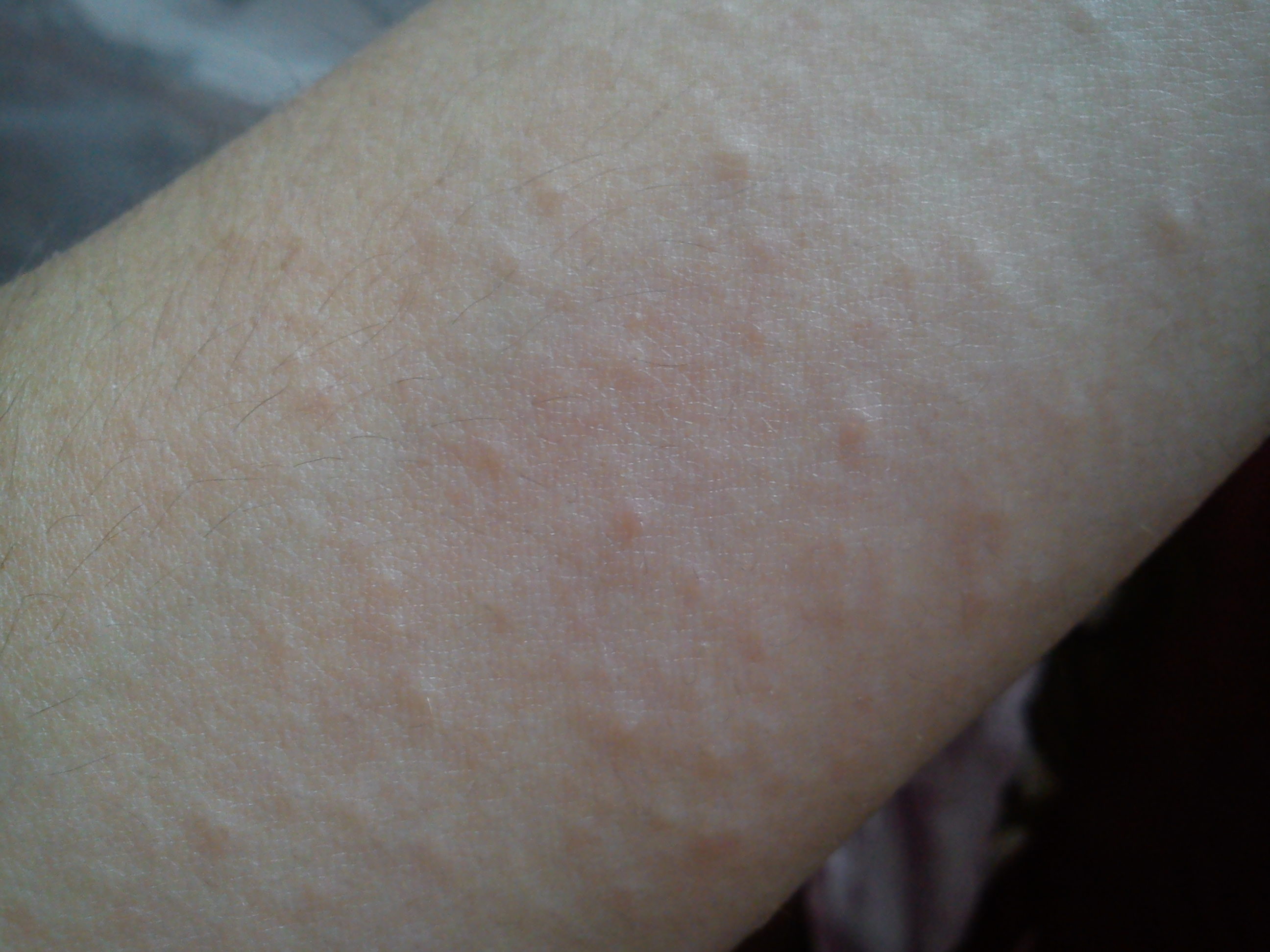
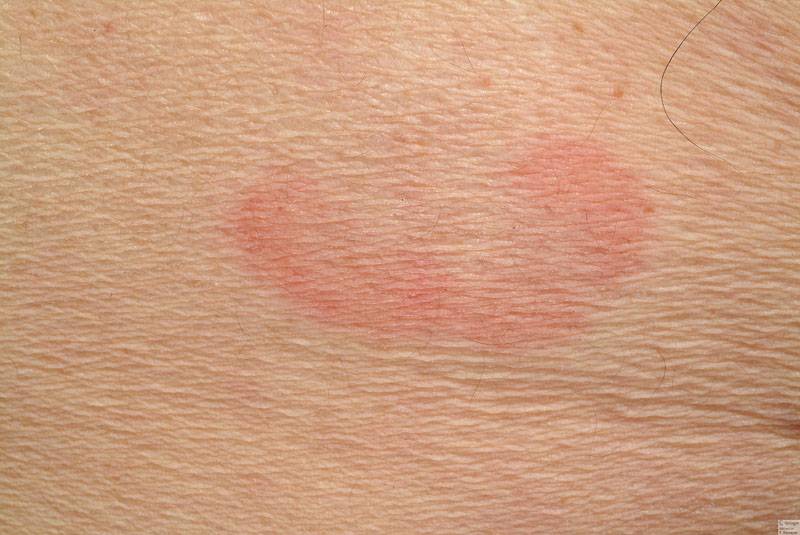
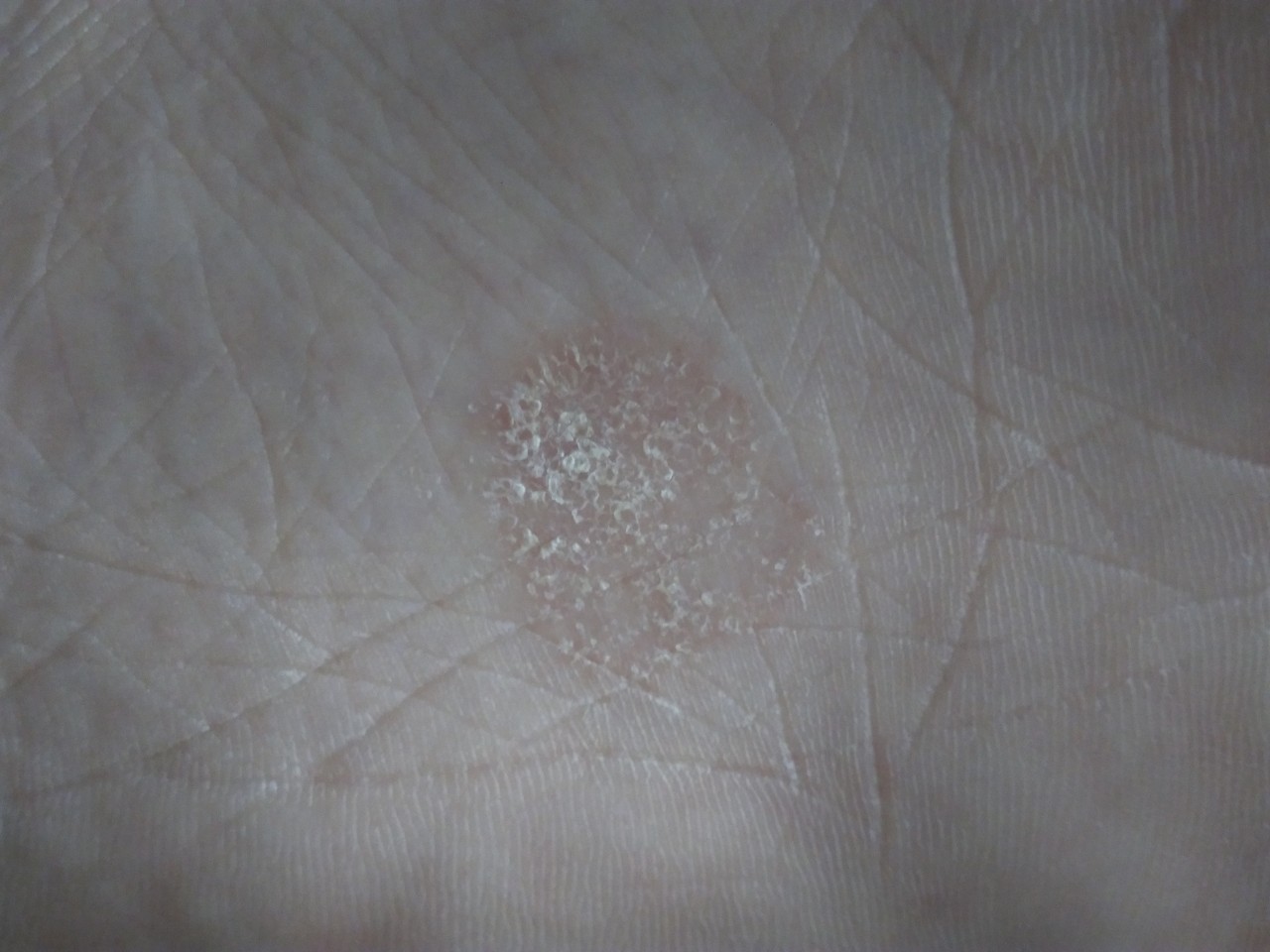
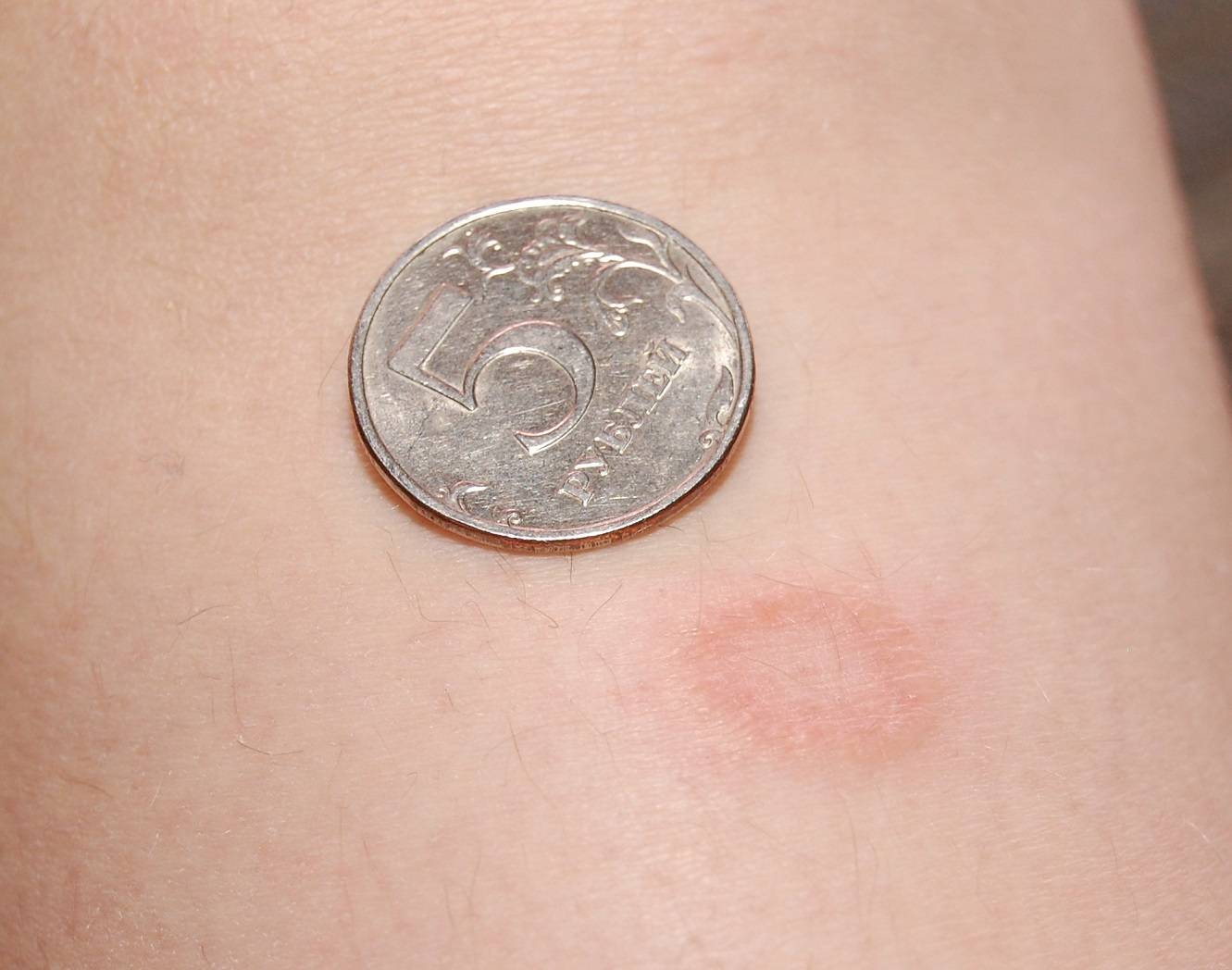
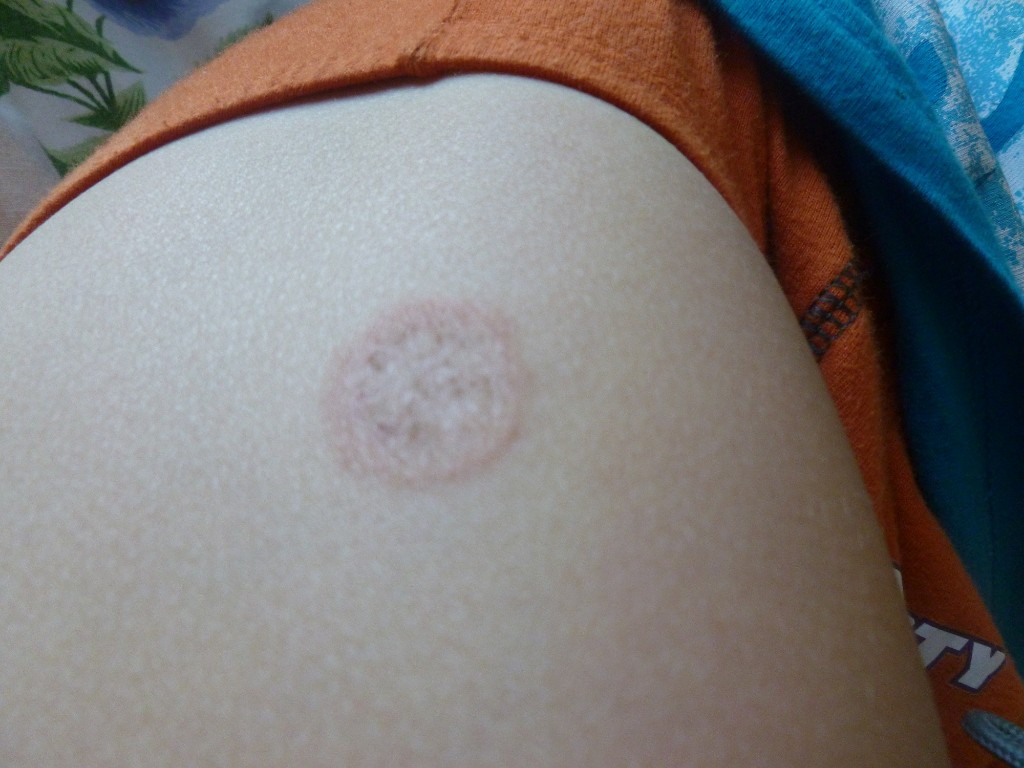
Способы лечения лишая
При обнаружении первых признаков на коже нужно сразу же обратиться к врачу. Дерматолог установит вид лишая и назначит нужную терапию.
Лишай легко лечится у людей любого возраста. Некоторые виды могут протекать без симптомов на первых стадиях. Если на теле начали появляться характерные пятна с пузырями, то необходимо как можно скорее начать терапию. Такие признаки (обнаружение пузырьков при диагностике) говорят о вирусном типе болезни.
Прохождение диагностики и назначение лечения
В диагностику заболевания входят следующие мероприятия:
- взятие соскоба кожи;
- визуальный осмотр врачом дерматологом;
- сдача анализов крови и мочи;
- осмотр с помощью специальной лампы;
- прочие исследования иммунитета.
Данные исследования помогут правильно определить тип возбудителя и назначить лечение. Дерматолог может назначить противовирусные, противогрибковые и противозудные препараты. Они облегчат состояние и начнут бороться с самим возбудителем болезни.
Лечение лишая у ребенка проходит под строгим контролем врача. Если четко следовать рекомендациям, то болезни завершиться быстро. Если не заниматься лечением, то лишай может перейти на внутренние органы, а это крайне опасно.
Продолжительность лечения зависит от вида лишая и его запущенности. Среднее время терапии – от 14 дней до нескольких месяцев.
Можно ли заниматься самолечением
Лишай – достаточно распространенное заболевание в дерматологии. Самолечением заниматься не рекомендуется, так как недуг может быть заразным и с легкостью перейдет другим людям. Также человек может неправильно подобрать препараты, которые не только не облегчат состояние, но и усугубят проблему. Например, если больной заражен опоясывающим видом лишая, то не стоит пить противогрибковые лекарства.
Неправильное лечение заболевания или его отсутствие способно привести к развитию осложнений.
Лечение и диагностика
Лучшие материалы месяца
- Коронавирусы: SARS-CoV-2 (COVID-19)
- Антибиотики для профилактики и лечения COVID-19: на сколько эффективны
- Самые распространенные «офисные» болезни
- Убивает ли водка коронавирус
- Как остаться живым на наших дорогах?
Из всех видов пятнистой сыпи только малую часть можно вылечить самостоятельно. К этой категории относится потница, ожоги плющом или крапивой, обычные синяки, красные пятна, которые появляются при стрессах. При таких болезнях, как аллергия и псориаз подобный симптом проявляется часто, в первом случае он проходит после приема антигистаминных препаратов, для псориаза нужно комплексное лечение. Образования на теле во время беременности и полового созревания, как правило, проходят со временем и не требуют лечения. Этим категориям людей нужна консультация врача, чтобы исключить более тяжёлые причины.
Не стоит затягивать с походом к доктору, когда макулы различного цвета и формы появляются без видимых причин. Такие изменения на коже сигнализируют о проблеме внутри, поэтому лучше установить природу сыпи. Попытка самостоятельно установить заболевание по фото не даст результатов, так как десятки разных болезней вызывают одинаковую экзантему. На приеме врач осмотрит пораженные участки, спросит когда появились пятна и бывало ли такое раньше.
Анализы и обследование включает сдачу крови, иногда КТ или МРТ, биопсию. Для лечения используют наружные средства, витамины, узконаправленные препараты. Госпитализируют больного с такими симптомами очень редко, в основном врач составляет план терапии, которую пациент проходит в домашних условиях. Лечение также может включать оздоровительные и терапевтические процедуры.
Появление пятен на коже у взрослого или ребёнка говорит о заболеваниях, реже – это механические травмы или ожоги. Если экзантема проявляется на конечностях, спине, лице или груди, нужно обратиться к дерматологу. При любых образованиях на половых органах у женщин и мужчин нужна консультация венеролога, дерматовенеролога, уролога или гинеколога. Детей с описанными симптомами нужно показать педиатру. Если вы заметили неизвестной природы пятна на теле или слизистой – обратитесь к доктору, особенно, если они не проходят в течение 3-4 дней. Так вы сэкономите время и деньги, которые уйдут на самолечение.
Больше свежей и актуальной информации о здоровье на нашем канале в Telegram. Подписывайтесь: https://t.me/foodandhealthru
Автор статьи:
Извозчикова Нина Владиславовна
Специальность: инфекционист, гастроэнтеролог, пульмонолог.
Общий стаж: 35 лет.
Образование: 1975-1982, 1ММИ, сан-гиг, высшая квалификация, врач-инфекционист.
Другие статьи автора
Редактор статьи:
Момот Валентина Яковлевна
Специальность: Онкология.
Место работы: Институт экспериментальной патологии, онкологии и радиобиологии им. Р. Е. Кавецкого НАН Украины.
Все отредактированные статьи редактора
Будем признательны, если воспользуетесь кнопочками:
Опасные последствия розовых пятен на теле
Если дерматологические заболевания, сопровождающиеся появлением розовой сыпи по телу, можно вылечить без последствий для здоровья, то с недугами внутренних органов все не так просто. Они могут повлечь за собой серьезные осложнения, выражающиеся при помощи:
- дисфункции печени,
- сердечной недостаточности,
- инфаркта,
- инсульта,
- коронарной недостаточности,
- нарушения метаболических процессов,
- почечной недостаточности,
- серьезных сбоев в деятельности ВНС.
Если при дерматологических патологиях неинфекционного характера не начать терапию, вскоре пятна покроют всю площадь эпидермических покровов. Тогда избавиться от них будет намного сложнее.
Диагностика проблемы
Одного визуального осмотра в большинстве случаев будет недостаточно. Чтобы правильно диагностировать недуг, пациенту придется пройти комплексное обследование. Сюда входит исследование крови, аллергопробы, исключение дисбактериоза (анализ кала), проверка наличия грибка с помощью соскоба пораженного участка кожи.
В последнее время на руках малышей и взрослых появляется красная сыпь в тяжелой форме после контакта с китайскими переводными картинками, другими опасными химическими соединениями.
Часто стали поступать жалобы на развитие красных пятен после примерки одежды в стоковых магазинах. Изделия обрабатывают специальной жидкостью, которая негативно влияет на кожу людей. Избавиться от таких высыпаний без надлежащего лечения можно через 1-1,5 месяца.
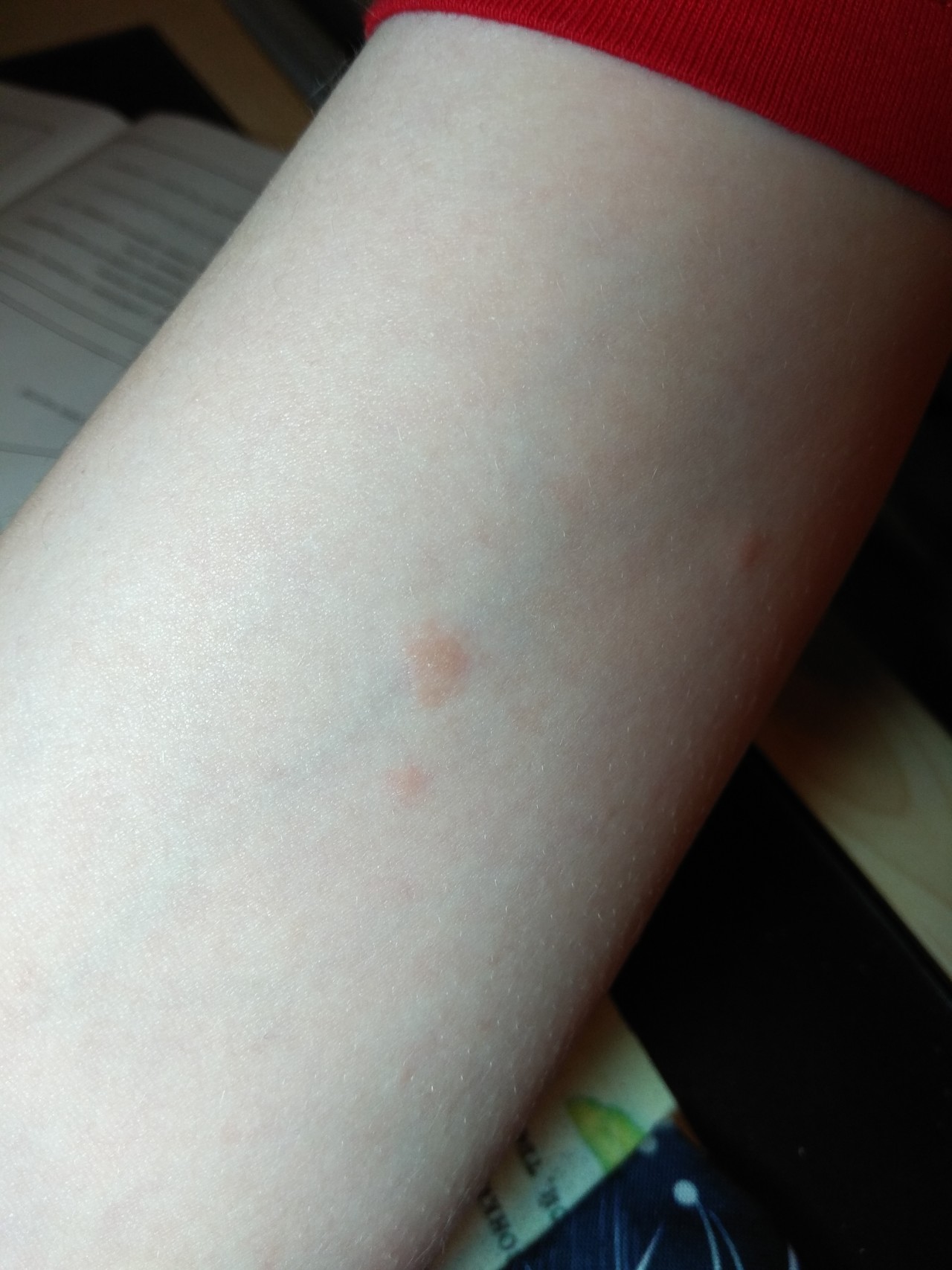
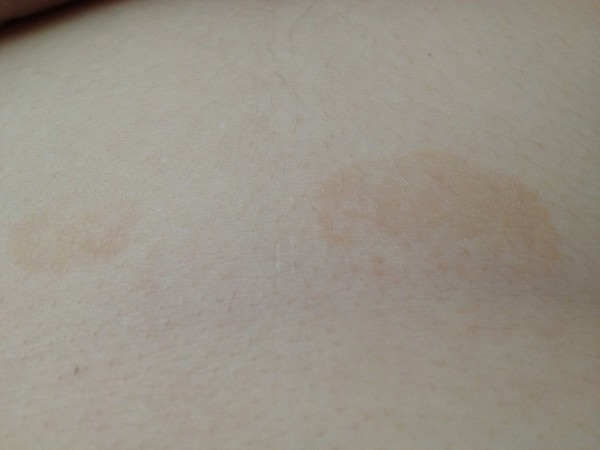
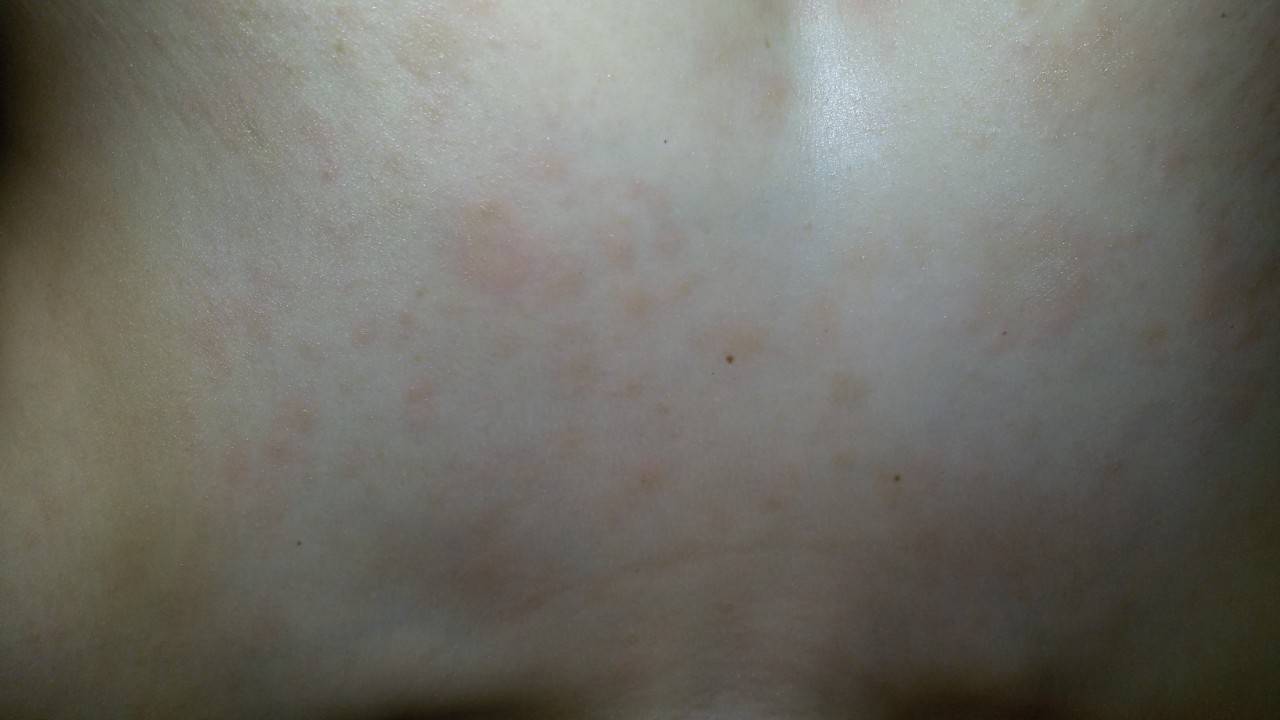
Фото розовых пятен на коже
Розовые пятна на коже
На теле их можно узнать по окрасу: светлые или темно-розовые, они всегда отличаются от основного цвета кожи. Если провести по ним рукой, то, скорее всего, они будут гладкими, но в некоторых случаях возможно выпирание, но совсем небольшое, или шероховатость. И в зависимости от визуальных характеристик и причин появления, их можно разделить на три подгруппы:
- Сосудистые высыпания на коже. Их цвет зависит от состояния кровеносных сосудов и чаще всего бывает фиолетовым, красным или розовым.
- Белого или коричневого цвета относятся к пигментным и появляются на теле из-за избытка или недостатка меланина.
- При введении под кожу красящего вещества при нанесении татуировки или перманентного макияжа могут появиться пятна искусственного происхождения.
Симптомы
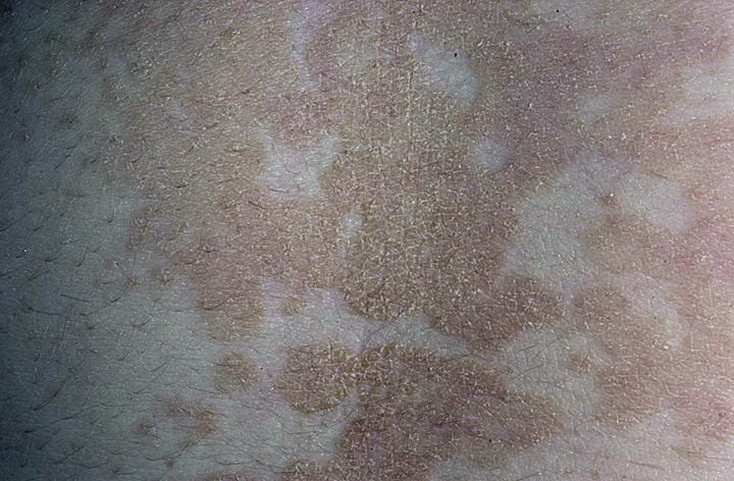
В зависимости от клинической формы кольцевидная эритема дает те или иные симптомы. Рассмотрим некоторые из них.
- Простая кольцевидная эритема – как реакция на аллергический агент (еду, лекарства). Пятна красноватые, шелушения нет, течение довольно легкое (образования исчезают в течение нескольких дней). Стойкая эритема, в отличие от простой, протекает длительно.
- Шелушащаяся форма – образующееся пятно красного цвета в скором времени начинает шелушиться. В центре покраснения заметна некоторая пигментация, постепенно цвет тускнеет. Пятна достигают значительных размеров – до 20 см. В центре образования почти не меняются, рост происходит по периферии. Данная форма развивается несколько месяцев. Когда высыпания исчезают, кожа пигментирована. Часто случаются рецидивы, с течением лет кожные покровы приобретают странные рисунки (участки гиперпигментации). Причиной возникновения шелушащейся формы часто являются гельминтозы и онкологические заболевания.
- Центробежная кольцевидная эритема Дарье – имеет неясную этиологию (но не исключен вирусный, бактериальный и грибковый фактор). Отличается появлением множественных мелких розоватых пятен, несколько возвышающихся над кожей. Пятна имеют тенденцию к росту и изменению формы. Особенностью эритемы Дарье является кольцевидная форма образований. В основном они появляются на туловище, реже на лице.
- Еще одним видом центробежной кольцевидной эритемы является редкая разновидность волчанки, аутоиммунного заболевания. Покраснение как бы расходится от центра лица к его краям, не проявляясь неприятными физическими ощущениями. Возникает как самостоятельное заболевание (кольцевидная эритема Биетта) или выступает как признак другой болезни.
Основные симптомы кольцевидной эритемы
- Патологический процесс характеризуется появлением на коже розоватых либо красных пятен.
- Эритема в центре имеет практически нормальный цвет либо может бледнеть.
- Зуд присутствует не всегда, иногда чувствуется жжение.
- Локализация: живот, бока, плечи, иногда лицо (щеки).
- Пятна довольно быстро растут, достигая 20 см в диаметре. Если несколько пятен расположены близко друг от друга, то они сливаются.
- Несколько возвышаются над кожей.
- На теле со временем появляется «узор» из старых и новых образований.
- При гирляндообразном типе болезни пятна возникают на короткое время, при везикулярном (везикулы – маленькие пузырьки) – мгновенно появляются и так же быстро пропадают, при шелушащемся – снаружи пятно шелушится.
Более яркие проявления имеет кольцевидная эритема у детей. Цвет пятен в оттенках красного, бурого с синевой. Образования легко сливаются, внутри них бледные участки.
Клинические особенности кольцевидной эритемы Дарье
Здоровье и болезни шарпея
Кинологи относят шарпеев к породам со слабым здоровьем. Количество возможных наследственных и приобретаемых в течение жизни заболеваний таково, что некоторые организации вообще поднимают вопрос о целесообразности дальнейшего разведения. Причиной тому во многом является недобросовестность заводчиков, которые на волне вспышки популярности ханьских собак в 80-90-х годах прошлого века гнались за коммерческой выгодой в ущерб благополучию животных.
Сегодня бридеры в тесном взаимодействии с ветеринарами стараются отсекать нежелательные генетически породные линии, однако даже в хороших питомниках на свет появляются щенки с теми или иными болезнями.
- Лихорадка шарпеев (также известна как swollen hock syndrome) проявляется в отеке скакательного сустава или даже двух на фоне необъяснимого повышения температуры до 39-42 °С, сопровождается болью в животе, рвотой, диарееей. Предположительно имеет наследственный характер, возникает обычно в возрасте 18 месяцев и может беспокоить собаку в дальнейшем. Эффективного лечения не существует, во время приступов борются с симптомами, медикаментозно снижая температуру и болевые ощущения.
- Гипотиреоз – нехватка гормонов щитовидной железы, которая провоцирует развитие эпилепсии, алопеции (выпадение волос), ожирения, гиперпигментации, пиодермии (гнойного воспаления кожи) и других дерматологических проблем, а в особенно тяжелых случаях – летаргии. Лечится медикаментами и диетой.
- Дисплазия локтевого или тазобедренного сустава – дегенеративное заболевание, в результате у растущего животного формируется слабый сустав, может привести к артриту и хромоте.
- Демодекоз – появление участков покрасневшей, шелушащейся кожи, выпадение шерсти, вызванное заражением кожными паразитами. Клещ может передаваться от матери щенкам в первые дни жизни и не проявлять себя до периода снижения иммунитета. Человек и другие животные при контакте с собакой заразиться не могут.
- Пиодермия – бактериальная инфекция, которая приводит к появлению скоплений гноя в наружных слоях кожи и возле волосяных луковиц.
- Себорея – дерматит в виде шелушения ороговевшей кожи, чаще всего является следствием аллергических, инфекционных и паразитарных заболеваний, проблем с иммунитетом, эндокринной системой или метаболизмом.
- Кожный муциноз – избыточная выработка эпителиальными клетками муцина ведет к образованию наполненных слизью пузырей, преимущественно считается косметической проблемой, но иногда поражается ротоглотка, что провоцирует проблемы с дыханием. Лечится кортикостероидами.
- Вывих коленной чашечки (пателлы) – врожденное или приобретенное смещение коленной чашечки относительно нормального положения, носит эпизодический или постоянный характер. В тяжелых случаях вправить ее в блок бедренной кости практически невозможно, и животное лишается способности опираться на больную конечность.
- Остеохондроз – неправильный рост хряща в сумке, вызывает болезненную жесткость сустава.
- Заворот желудка – опасное состояние, которое связано с растяжением желудка воздухом, попавшим в результате слишком быстрого поглощения большого объема пищи. Приводит к нарушению нормального тока крови, резкому снижению давления. Требуется немедленная помощь ветеринара! Тревожными симптомами являются беспокойное поведение, вздутие живота, чрезмерное слюноотделение и безрезультатные рвотные позывы.
- Глаукома – повышенное внутриглазное давление, приводящее к атрофии зрительного нерва и потере зрения.
- Энтропион – неправильное положение век, при котором свободный край нижнего (реже – верхнего века) заворачивается к глазному яблоку и постоянно травмирует его поверхность, провоцируя воспаление роговицы и потерю зрения.
Строение кожи
Кожа является самым большим по площади органом и представляет собой наружное покрытие тела многих животных, в том числе и человека. Это многофункциональный орган, участвующий во многих процессах, происходящих в организме. В строении кожи выделяют 3 основных слоя:
- Наружный слой – эпидермис;
- Средний слой – дерма;
- Внутренний слой – гиподерма или подкожно-жировая клетчатка.
Эпидермис–наружная многослойная часть кожи, характеризующаяся разнообразием клеток и внеклеточных структур. В эпидермисе различают 5 слоёв: самый поверхностный – роговой слой, под которым находится блестящий слой, затем слой зернистых клеток, слой шиповатых клеток и, наконец, основа эпидермиса и его самый глубокий слой – базальный, находящийся на базальной мембране, представляющей собой границу между эпидермисом и дермой и обеспечивающей их прочную связь. По мере роста и старения клеток кожи, клетки из самого глубокого слоя эпидермиса переходят на более поверхностные слои, пока не достигают самого последнего – рогового слоя, с которого они отторгаются под действием самых различных факторов (купание, ношение одежды, тесные контакты кожи с окружающими предметами и т.д.). Полный цикл смены эпидермиса составляет 56 – 65 дней. Роговой слой наиболее мощный, он содержит множество уплощённых пластинок (которые раньше были клетками кожи), расположенных подобно черепице и плотно прилегающих друг к другу.На подошвах и ладонях слой эпидермиса гораздо плотнее, содержит большее количество рядов клеток, тесно связанных между собой. Помимо клеток кожи (кератиноциты), в эпидермисе можно встретить меланоциты (клетки, содержащие пигмент и обеспечивающие специфический оттенок кожи), клетки Лангерганса (клетки, участвующие в иммунных процессах) и тельца Меркеля (структуры, принимающие участие в формировании чувства осязания).Дерма – средний слой кожи, также называемый «собственно кожей» (cutispropria). Этот слой состоит из различных клеток, волокон и межуточного вещества. Толщина дермы варьирует в пределах 0,5 – 4,7 мм в зависимости от локализации, генетических особенностей, пола, возраста и других факторов. Здесь также выделяют два различных по строению слоя: сосочковый и сетчатый. Сосочковый слой тонкий и нежный, располагается под эпидермисом и представляет собой пучки коллагеновых и эластических волокон, выступающих в эпидермальную зону в виде сосочков. Также здесь содержатся различные клетки кожи (фибробласты, фиброциты, тучные клетки и др.), множество мелких кровеносных и лимфатических сосудов и нервных окончаний. Сетчатый слой более грубый, плотный. Он составляет основную часть дермы и образован компактно расположенными пучками коллагеновых волокон.Гиподерма или подкожно-жировая клетчатка представляет собой самый глубокий слой кожи, состоящий преимущественно из скоплений жировых клеток, расположенных между соединительнотканными волокнами. Здесь располагается большое количество кровеносных сосудов, нервных стволов, а также потовые железы, волосяные фолликулы и тесно прилегающие к фолликулам сальные железы. Подкожно-жировая клетчатка контактирует с мышечными фасциями, под которыми расположены непосредственно мышцы. В строение кожи также входят её придатки, представленные волосяными фолликулами, ногтями, потовыми и сальными железами. Волосы и ногти участвуют в процессах ороговевания и отмирания клеток кожи, потовые железы являются важным звеном терморегуляции, а сальные железы играют защитную роль, смазывая волосы и кожу и предохраняя её от воздействия различных вредных факторов окружающей среды.При отрубевидном лишае поражается самый поверхностный слой эпидермиса – роговой, а также сальные железы. В устьях сальных желез грибок размножается, образуя колонии. Затем, вместе с секретом, он попадает в роговой слой, где располагается в виде гроздьев между поражёнными чешуйками кожи. Излюбленными местами локализации данного грибка являются волосистая часть головы, складки и верхние отделы туловища.
Синдром поликистозных яичников
Синдром поликистозных яичников (СПЯ) сопровождается избыточной выработкой мужских половых гормонов — андрогенов. У девочек с гиперандрогенией нарушается менструальный цикл, наблюдается ожирение по андроидному типу, уменьшается размер молочных желез. Среди других симптомов — избыточная мышечная масса, огрубение голоса.
Для СПЯ характерны такие кожные проявления:
- вульгарные угри;
- гирсутизм;
- андрогенная алопеция (облысение);
- черный акантоз.
Черный акантоз проявляется гиперпигментацией кожных покровов, как правило, в складках тела. Темно-коричневая бархатистая кожа с сосочковыми разрастаниями наблюдается в подмышечных впадинах, в паховой области, на шее.
Гирсутизм характеризуется чрезмерным ростом терминальных волос на участках тела, которые считаются андрогензависимыми. При оволосении по мужскому типу в области спины, грудной клетки, на подбородке, шее, в нижней части живота избыточно растут толстые волоски с более продолжительной фазой роста.
При андрогенной алопеции волосы в теменной области постепенно истончаются, при этом передняя линия роста волос сохраняется.
Угревая сыпь у девочек, страдающих СПЯ, плохо поддается лечению и склонна к рецидиву после проведенной терапии.
Лечение
Поставить правильный диагноз – нелегкая задача, поэтому врач назначает ряд методов, служащих для уточнения и подтверждения той или иной формы болезни. Перед тем как провести обследование проводится осмотр пострадавшего участка тела и опрос пациента.
Специфическая диагностика включает:
- анализ крови;
- серологические методы – выявляют наличие и уровень антител к бактериальному/вирусному источнику болезни;
- аллергические тесты – помогают понять, присутствует ли аллерген;
- если пятна выделяют жидкость (экссудат), она забирается для исследований;
- дифференциация с симптоматически похожими патологиями: токсидермией, грибком, волчанкой, лепрой.
Терапия
Успех лечения зависит от возможности устранения причины, вызвавшей кожные проявления кольцевидной эритемы. Для этого врачом назначаются следующие системные средства:
- препараты для лечения основной болезни (антимикробные);
- гипосенсибилизирующие – применяются в комплексной терапии кожных патологий, снижают чувствительность к аллергическому агенту. К группе относятся препараты кальция, тиосульфата натрия;
- противоаллергические средства – уменьшают зуд и шелушение пятен;
- цитостатики – замедляют рост опухолей, снижают признаки аутоиммунных болезней;
- лечение гельминтозов – прописывается тем, у кого обнаружены глисты. Иногда для устранения гельминтов нужно пройти несколько курсов терапии;
- глюкокортикоиды – гормональные стероидные средства, обладающие широким спектром действия, способствуют быстрому устранению симптомов болезни, оказывают противовоспалительное действие, противоаллергическое, иммунорегулирующее.
Названные медикаментозные группы применяются внутрь, их действие направлено на лечение основной причины болезни и внешних проявлений на коже. Лечение кольцевидной эритемы сопряжено также с применением местных средств, наносимых на кожу в местах ее поражения:
- антигистаминные мази, гели, крема – служат для устранения зуда и покраснения, очень эффективны при кольцевидной эритеме аллергической причины;
- цинкосодержащие – способствуют уменьшению зуда, шелушения и воспаления;
- стероидные мази и крема – замедляют рост пятен, снимают внешние проявления (зуд), улучшают вид кожи.
Препараты подбираются только врачом. Детям также назначается терапия основной болезни и ее результата – кольцевидной эритемы. Применяются препараты, улучшающие общее самочувствие и состояние кожи. Могут назначаться антибиотики и сульфаниламиды, витаминные и гомеопатические средства – как для приема внутрь, так и наружно.
Многие из описанных групп средств можно применять непродолжительное время (стероиды – от 5 до 14 дней, далее пауза). Нужно помнить, что кольцевидная эритема всегда нуждается в лечении. Ведь пятна, даже если проходят самостоятельно, могут оставить следы – пигментированные участки кожи. Применять медикаменты нужно под наблюдением врача. Если лекарства используются неправильно, может быть спровоцирована вторичная инфекция (грибковая, бактериальная), так как кожа уязвима и очень чувствительна.
Гипертиреоз
При гипертиреозе отмечается избыточная продукция тиреоидных гормонов. Она возникает при разрастании ткани щитовидной железы или повышенном синтезе тиреотропных гормонов в гипофизе.
Среди основных дерматологических проявлений гиперфункции щитовидки выделяют:
- повышенную потливость стоп и ладоней (гипергидроз);
- истончение кожных покровов, повышение температуры кожи;
- покраснение кожи на ладонях (пальмарная эритема);
- экзематозный дерматит;
- распространенный кожный зуд.
Для гипертиреоза характерно истончение волос и ногтей, их повышенная хрупкость.
Хроническая крапивница и претибиальная микседема (появление гиперпигментированных шелушащихся бляшек на коже голени) у детей встречаются редко и чаще свидетельствуют о развитии диффузного токсического зоба.
Возможные последствия и осложнения
Возникновение пятен на ногах не должно остаться без внимания. Неправильное лечение или длительное игнорирование патологических проявлений может привести к тяжёлым последствиям и опасным осложнениям:
- распространение инфекции по всему организму, что ведёт к вирусной пневмонии, патологиям в мочеполовой системе;
- воспаление головного мозга – следствие запущено лишая, воспаления сосудов;
- развитие лимфаденита – появление узелковых уплотнений в ногах, которые мешают ходить, превращаясь со временем в отёчный мешок плотной консистенции;
- тромбофлебит – образование тромбов в сосудах;
- проникновение инфекции в кровь, что провоцирует сепсис во внутренних органах;
- слоновая болезнь – изменения в лимфатической ткани, что ведёт к увеличению ног в размерах, со временем люди не могут ходить, происходит некроз клеток.
Появление красных пятен на коже ног – признак дисфункций в организме. Спровоцировать сыпь и уплотнения могут кожные патологии, стрессы, аллергические реакции, механические воздействия, эндокринные изменения, нарушения в сосудах. Вовремя выявить причину помогает обследование у специалистов узкого профиля и комплексная диагностика – анализы крови, бакпосев эпидермиса, соскоб на грибковые инфекции, обследование сосудов нижних конечностей. Правильное лечение с использованием венотоников противовоспалительных, антибактериальных и антигистаминных препаратов, помогает избежать осложнений.
Сахарный диабет
Сахарный диабет — эндокринное заболевание, при котором поражается поджелудочная железа. Нарушение функции органа приводит к повышению содержания глюкозы в крови (гипергликемия), тяжелым метаболическим расстройствам. В педиатрии чаще встречаются случаи сахарного диабета 1 типа (инсулинозависимая форма).
Гипергликемия сопровождается повреждением нервных окончаний и кровеносных сосудов. В результате этого возникают специфические изменения со стороны кожных покровов:
- Повышенная сухость кожи (ксероз), ее восковое утолщение, снижение эластичности. Наиболее часто страдают конечности, которые нередко подвергаются травмированию при ношении неправильно подобранной обуви. Утолщение кожи приводит к ограничению подвижности суставов и ухудшению качества жизни детей. Вероятность развития артропатии повышается в подростковом возрасте. Утолщение кожи не всегда определяется визуально. Информативным методом исследования в данном случае является УЗИ.
- Рубеоз проявляется мелкой красной сыпью на лице. Он связан с расширением капилляров на коже щек, возможно, из-за микроангиопатии. Чаще этот кожный симптом встречается при сахарном диабете 2 типа.
- Появление грубых фолликулярных папул на коже разгибательных поверхностей конечностей, реже — на туловище, лице, в ягодичной области. Для так называемого фолликулярного гиперкератоза характерна сезонность: усиление выраженности проявлений наблюдается в зимний период.
Повреждение сосудов и нервов в результате гипергликемии приводит к ишемическим изменениям в тканях. Поражение нижних конечностей проявляется пятнистым цветом кожи, гипотермией, дистрофией ногтевых пластин, выпадением волос на ногах. В результате тяжелых сосудистых и вегетативных нарушений наблюдается ангидроз, при котором организм ребенка утрачивает способность к естественному потоотделению.
Диабетическая стопа у детей встречается редко. Однако в подростковом возрасте можно диагностировать изменения, при которых риск ее развития значительно повышается. При появлении у подростка мозолей, волдырей, вросших ногтей, сухости кожи, дистрофических изменений, гипотермии кожных покровов следует обратиться к врачу для принятия профилактических мер.
Пациенты с сахарным диабетом подвержены инфекционным болезням. Это объясняется снижением иммунитета, сосудистыми нарушениями, самой гипергликемией, которая является благоприятной почвой для бактериальных и грибковых инфекций. Как правило, инфекционный процесс при диабете протекает тяжело, характеризуется рецидивирующим течением, появлением атипичных форм заболеваний. Чаще всего в детском возрасте наблюдается кандидоз, реже — фолликулиты, импетиго, дерматофитии.
Виды сыпи на половых органах у женщин
Высыпания на коже проявляются по-разному. Чаще всего врачи сталкиваются со следующими видами новообразований, появляющихся в области гениталий у женщин:
- прыщи – небольшие бугорки или узелки, выступающие над кожей. Могут содержать серозную жидкость.
- гнойники или пустулы – полостные элементы, заполненные гноем;
- эритема – ярко-красные пятна либо сыпь с очерченными границами. Провоцируются сильным приливом крови к капиллярным сосудам кожи.
- волдыри – островоспалительные, возвышающиеся над кожей бесполостные элементы. Возникают в результате отека сосочкового слоя дермы.
- кондиломы – небольшие наросты телесного цвета, которые могут появляться в области наружных половых органов и возле анального канала;
- узелки – ограниченные плотные образования округлой или овальной формы, расположенные в глубоких слоях дермы или подкожной жировой клетчатке;
- бляшки – патологические элементы с четкими краями, которые возвышаются над поверхностью кожи, слизистых или сливаются с ними;
- язвы – глубокие дефекты кожи, которые захватывают эпидермис, дерму и даже подлежащие ткани. Могут развиться в результате распада ряда других видов сыпи.
При появлении любого из этих видов сыпи на половых органах у женщин, даже если это небольшое малозаметное новообразование, необходимо сразу же обратиться к врачу-гинекологу.