Причины
Истинные причины и механизмы развития псориаза все еще не выяснены. Существует несколько теорий происхождения псориаза.
- Аутоиммунная — нарушение клеточного иммунитета по невыясненным причинам приводит к тому, что собственные иммунные клетки организма «нападают» на клетки кожи, вызывая воспаление и появление высыпаний.
- Обменная – нарушение обмена веществ, витаминов и минералов вызывают появление большого количества свободных радикалов и токсинов, влияющих на кожу и иммунитет.
- Инфекционная — острые и постоянные очаги инфекции способны провоцировать проявления псориаза.
- Генетическая — наследуется предрасположенность к заболеванию.
- Нейрогенная — воздействие длительных стрессов и повышенных нервно-психических нагрузок.
- Эндокринная — эндокринные нарушения часто выступают провоцирующими факторами.
Факторы риска:
- Алкоголь, курение, употребление наркотиков ухудшают кровоснабжение и питание кожи.
- Сухая и тонкая кожа.
- Аллергические высыпания на коже.
- Постоянное раздражение кожных покровов агрессивными растворами, бытовой химией, косметическими средствами.
- Регулярное травмирование кожи — расчесывание, давление.
- Инфицированные поражения кожи.
- ВИЧ-инфекция.
- Вакцинация.
- Прием отдельных медикаментов.
Виды псориаза
В зависимости от характера высыпаний, расположения их на теле, степени поражения органов и систем выделяют несколько видов болезни.
Обычный (вульгарный, бляшечный) — самый распространенный вид (до 90 % случаев). Проявляется розово-красными высыпаниями, покрытыми серебристо-белями чешуйками размером от точек до больших пятен с неровными краями. По течению болезнь бывает — легкой, средней тяжести и тяжелой, когда поражается более 10 % кожи.
Экссудативный.
Артропатический – кожные высыпания сопровождаются поражением мелких суставов кистей и стоп.
Пустулезный — характерны гнойничковые высыпания.
Эритродермический — болезнь захватывает весь кожный покров.
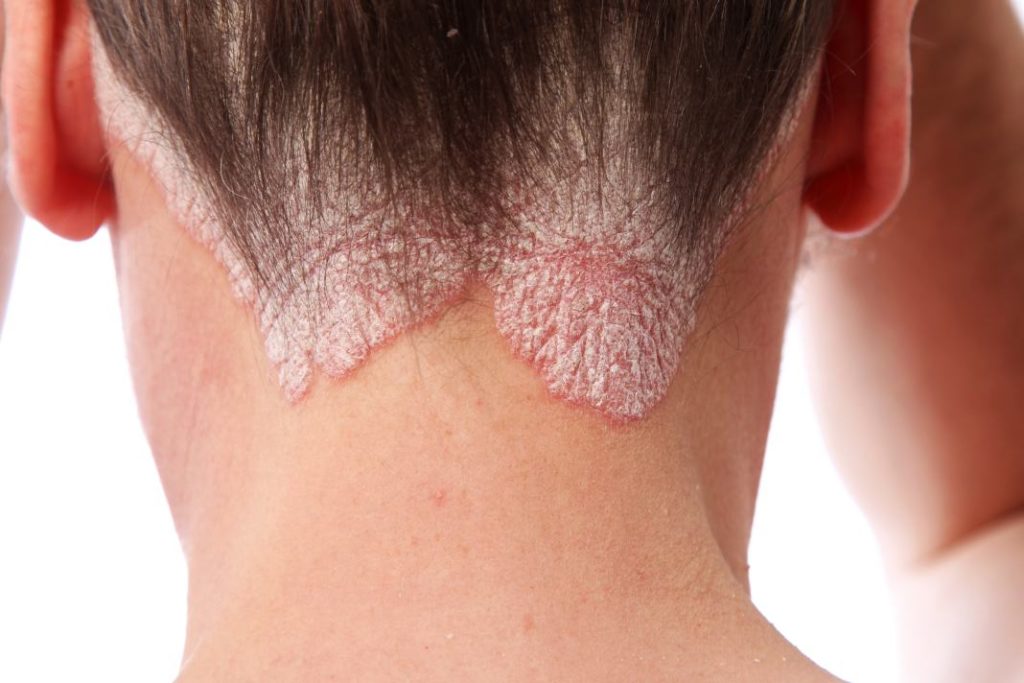
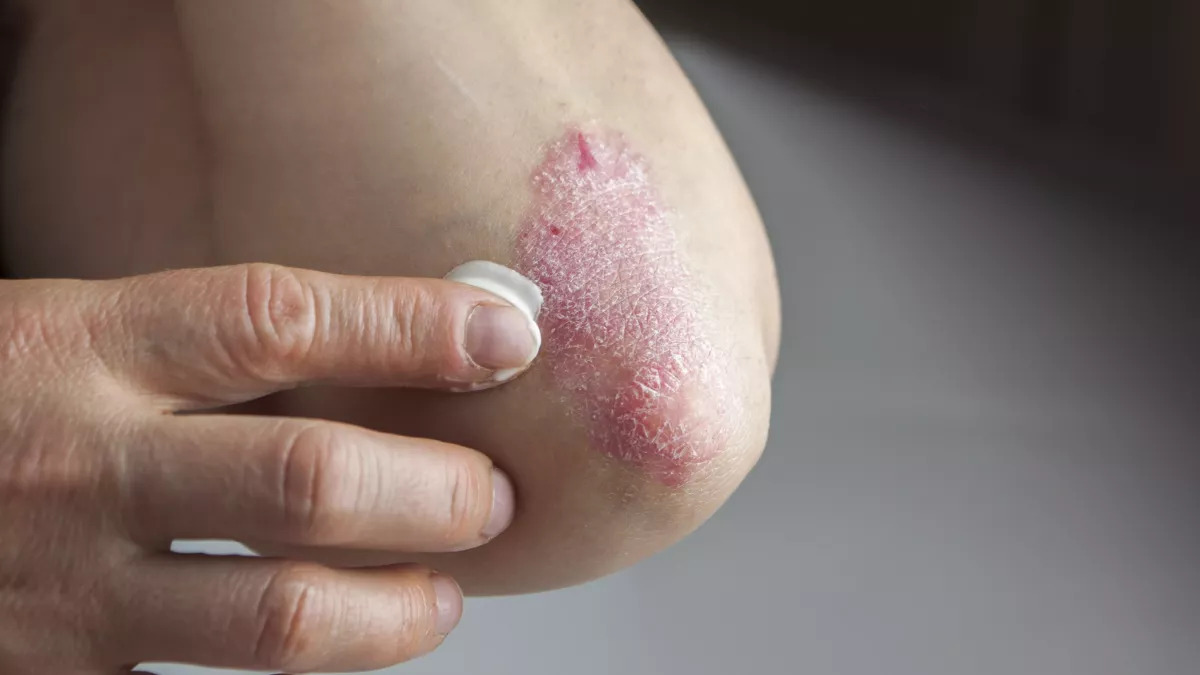
По расположению — локтевой, волосистой части головы, на лице, на половых органах, псориаз ладоней и подошв, ногтей.
Диагностика и дифференциальная диагностика
В типичных псориатических бляшках в эпидермисе видны заметный эпидермальный акантоз, гиперкератоз, и удлинение эпидермальных гребешков (А, нормальная кожа и В, кожа псориатической бляшки, окраска гематоксилин-эозин). Расширенные и извитые сосуды достигают кончиков дермальных сосочков (В, стрелки). Указана смешанная воспалительная инфильтрация с нейтрофилами, скопившимися в эпидермисе (В, звездочка). В отличие от нормальной кожи (С), иммуногистохимическое выявление CD3 рецептров рпоказывает множество Т клеток в дерме и эпидермисе псориатической бляшки (D, стрелки). Клеточные ядра, присутствующих в роговом слое эпидермиса также характерны для участка поражения псориатический кожи (Д, звездочка).
Первичная диагностика
Главные диагностические признаки заболевания – симптом Ауспитца, или псориатическая триада, включающая следующие проявления:
- при соскабливании с поверхности бляшек внешнего слоя, легко отделяются серебристые чешуйки, которые по внешнему виду напоминают растекшуюся каплю стеарина (эффект, или феномен стеаринового пятна);
- если продолжить отскабливание чешуек, под ними проступает блестящая гладкая поверхность красного цвета (феномен получил название «терминальная пленка»);
- под терминальной пленкой, если продолжать поскабливание, проступают мелкие, отдельно расположенные капельки крови, которые не сливаются между собой (этот эффект называют симптомом кровяной росы Полотебного, или «феномен точечного кровотечения»).
Таким образом, предварительный диагноз псориаз несложно установить даже без проведения дополнительных обследований – симптоматика является специфичной и ярко выраженной.
Причины патологии
Определенной причины псориаза у детей нет. Считается, что патология развивается при наличии сразу нескольких провоцирующих факторов. Огромное значение играет наследственная предрасположенность. Отражается это в наличии HLA-антигенов. В этом случае спровоцировать появление бляшек могут:
Инфекционный фактор. Особенно часто ранние признаки патологии проявляются после того, как ребенок перенес стрептококковый тонзиллит. Также возможно развитие заболевания на фоне инфекционных патологий, спровоцированных гемолитическим стрептококком.
Прием лекарственных препаратов. Кожные проявления возможны после длительных курсов препаратов из группы НПВС. Подобная реакция организма отмечается на фоне антибактериальной терапии, а также курсов с применением лития или золота. Ошибочно полагать, что толчком к развитию заболевания являются курсы стероидных препаратов либо средства, влияющие на иммунный ответ организма.
Психоэмоциональные стрессы. Повышенные умственные нагрузки у детей школьного возраста, частые стрессы, связанные как с семьей, так и со школой, часто становятся причиной псориаза в возрасте 7-10 лет. Если же первые признаки патологии были выявлены раньше, стрессы могут спровоцировать рецидив
В целом психосоматике псориаза у детей уделяется особенно важное значение, так как они сложнее переносят реакцию окружающих на наличие пятен на коже и болезненно реагируют на вид собственного тела.
Травмы кожи. У детей с наследственной предрасположенностью любое поверхностное повреждение сопровождается формированием типичных псориатических бляшек
Такая картина носит название феномен Кебнера.
Сбой иммунной системы. Очень часто патология сочетается с аутоиммунными нарушениями, в частности с болезнью Крона. Объясняется это неправильным иммунными ответом организма.
Пустулезный псориаз и его медикаментозное лечение
Курс лечения должен определить дерматолог, который подберет метод лечения специально для вас. Все зависит от того, насколько серьезно ваше заболевание, где расположены очаги поражения и насколько они велики.
Есть два способа лечения пустулезного псориаза:
- местный (мази и кремы);
- общий.
Иногда врач выбирает один из этих методов, а в некоторых случаях сочетает оба.
Местное лечение обычно поддерживает общую терапию или используется при небольших поражениях кожи. Цель местной терапии — удалить чешуйки и уменьшить воспаление. Однако у этого метода лечения есть и достоинства, и недостатки. Преимуществом местного лечения, несомненно, является меньший риск побочных эффектов, а недостатком — меньшая эффективность по сравнению с общей терапией, время, затрачиваемое на нанесение лекарства, и местные побочные эффекты, например, раздражение кожи.
Симптомы
Основной и главный симптом псориаза — видимое поражение кожи характерной сыпью на сгибах конечностей, в кожных складках, на животе и спине, на волосистой части головы, сопровождающееся зудом и болью, порой невыносимыми.
Стадии
- Прогрессирующая — появление первых высыпаний, рост их количества, интенсивный зуд и шелушение.
- Стационарная — остановка роста бляшек, новая сыпь не появляется.
- Регрессирующая — затухание патологических проявлений.
Диагностика
Диагноз устанавливает врач-дерматолог: проводит сбор анамнеза, дерматологическое обследование. Назначается общий анализ крови, биопсия кожи, гистологический анализ.
Лечение псориаза у ребенка
Терапия начинается сразу, как только были замечены первые проявления. Чем раньше будут подобраны препараты, тем выше шансы добиться стойкой ремиссии. Лечение псориаза у детей на начальной стадии, когда пятна единичные и выражены слабо, заключается в использовании местных средств. Они в 80% случаев дают положительный результат. Пациентам назначаются мази и кремы, содержащие топические кортикостероиды. Благодаря им можно добиться уменьшения выраженности воспалительного процесса, снять покраснение и запустить процессы заживления.
Важно! Местные препараты с содержанием гормональных веществ не всасываются в кровь и не несут угрозы для здоровья ребенка.
Правильный уход за кожей с псориазом
Терапия при псориазе длительная, при этом важно не только использовать лекарственные препараты, но и грамотно ухаживать за кожей. В уходе за кожными покровами в этот период важно не допускать сухости
Для этого используют увлажняющие, жиросодержащие средства, так называемые эмоленты. Они оказывают защитное, восстанавливающее действие, предупреждают появление трещин и корок. Отличный результат показали эмоленты Эмолиум. Они оказывают воздействие сразу в нескольких направлениях:
- Увлажняют воспаленную кожу.
- Запускают процессы регенерации.
- Оказывают антиоксидантный эффект.
Также важно обеспечить правильный уход и за кожей головы и волосами, которые нуждаются в правильном очищении и увлажнении. Специальные средства из линейки Эмолиум для головы питают, увлажняют, поддерживают нужный баланс рН и восстанавливают структуру волос
Также они способны удерживать влагу, проникать в глубокие слои кожи, поддерживать ее структуру и восстанавливать водно-липидный слой
Специальные средства из линейки Эмолиум для головы питают, увлажняют, поддерживают нужный баланс рН и восстанавливают структуру волос. Также они способны удерживать влагу, проникать в глубокие слои кожи, поддерживать ее структуру и восстанавливать водно-липидный слой.
Продукты с эмолентами позволяют снизить вероятность развития рецидива.
Клинические стадии
Болезнь протекает годами, как правило, в течение всей жизни отмечается смена прогрессирующей, стационарной и регрессирующей. Периодичность обострений и тяжесть протекания зависят в большинстве случаев от влияния негативных факторов.
- Прогрессирующая. Под влиянием негативных факторов развивается обострение, когда появляются обильные узелки, которые имеют склонность к росту, и бляшки разных форм и размеров. Также отмечается феномен Кебнера, когда даже при незначительном травмировании кожи появляются высыпания.
- Стационарная. Появления новых высыпаний не происходит, бляшки прекращают рост. При этом затухания тоже нет.
- Регрессирующая. Воспалительный процесс постепенно угасает. Снижается интенсивность цвета бляшек, проходит шелушение, сыпь становится бледнее, уходит зуд. Пятна могут терять насыщенность цвета, начиная с центра с образованием кольца. В некоторых случаях процесс может происходить наоборот, когда пятно бледнее от края. Стадия может длится долго. После поврежденные участки кожи остаются светлыми, лишенными пигмента.
Гормональные составы для местного применения
Препараты из группы гормонов в форме мазей, гелей, кремов обладают схожим действием с медикаментами в форме таблеток. Это – снятие воспалительной реакции, выраженных симптомов (зуда, шелушения и др.). Местные составы назначают при легкой форме заболевания. В тяжелых случаях предпочтение отдают таблеткам и растворам для инъекций.
Преимущество средств в форме мазей перед таблетированными препаратами в том, что они не оказывают системное действие на организм.
Действуют гормональные лекарства достаточно быстро. Уже спустя несколько минут уменьшается выраженность зудящего синдрома. Через 2-3 дня систематического нанесения препарата снижается выраженность воспалительной реакции в целом, останавливается рост патологических клеток.
Несмотря на эффективность препаратов, лечить псориаз на голове гормональными составами на протяжении длительного времени не рекомендуется. Медикаменты могут вызывать побочные реакции, среди которых:
- истончение кожного покрова в области воздействия;
- обесцвечивание эпидермиса;
- присоединение вторичных инфекций.
Не редко развивается привыкание. Поэтому продолжительность применения средств должен назначать врач в индивидуальном порядке.
Какие средства эффективны при псориазе
Большинство мазей, кремов и гелей из группы стероидов отпускаются в аптеках без рецепта врача. Однако это не означает, что можно самостоятельно подбирать средство для лечения. Врач учитывает особенности первичного заболевания (степень, выраженность симптомов и др.) и уровень чувствительности к препарату.
Дерматологи не рекомендуют наносить кортикостероидные составы на участки площадью более 20% от общей площади. Запрещено воздействовать подобными мазями на лицо с чувствительным кожным покровом.
Какие гормональные средства используют при псориазе:
| Препарат | Активное действующее вещество |
| Акридерм, Целестодерм, Белодерм | бетаметазон |
| Латикорт, Гидрокортизон, Оксикорт | гидрокортизон |
| Кловейт, Пауэркорт | клобетазол |
| Унидерм, Гистан Н, Элоком | мометазон |
| Адвантан, Комфодерм | метилпреднизолон |
| Триакорт, Фторокорт | триамцинолон |
| Флуцинар, Синафлан | флуоцинолон |
Препараты из гормональной группы при соблюдении назначенной врачом дозировки и частоты применения хорошо переносятся организмом.
Симптомы и признаки псориаза
Высыпания при заболевании псориазом носят бессимптомный характер или сопровождаются зудом. Чаще всего локализуются на волосистой части головы, разгибательных поверхностях коленей и локтей, крестце и ягодицах (особенно в ягодичной складке), в области гениталий. Могут поражаться ногти на руках и ногах, кожа в области бровей, подмышечных ямок и пупка. Высыпания могут сливаться с очагов поражения и охватывать большие анатомические области и участки кожи между ними. В зависимости от вида псориаза высыпания могут иметь различное внешнее проявление.
Как правило, высыпания располагаются дискретно и представлены эритематозными папулами или бляшками, которые покрыты плотными, серебристыми, блестящими чешуйками. Появляются высыпания постепенно. Ремиссии и обострения возникают спонтанно или после воздействия провоцирующих факторов.
У 5–30% больных развивается псориатический артрит, который может быть причиной инвалидизации больного. Этот процесс может привести к разрушению суставов.
Рассмотрим часто встречающиеся формы псориаза более подробно.
1. Пустулезная форма псориаза. Характеризуется наличием бляшек с чешуйками коркового типа, пропитанные экссудатом. При повреждении, например, в результате расчесывания или самотравмирования в складках тела высыпания становятся мокрыми. Они вызывают зуд и жжение, доставляют физический дискомфорт. Этот тип болезни чаще диагностируют у людей с избыточной массой тела, гипофункциями щитовидки и с сахарным диабетом.
2. Себорейный тип. Поражает волосистую часть головы. Возникает у людей с перхотью и жирной себореей. Это затрудняет диагностику на первоначальной стадии развития. С течением времени псориазные поражения разрастаются. Могут переходить на кожу лба, к ушным раковинам, на заднюю часть шеи.
3. Псориаз кистей рук, стоп и ногтей. Основное высыпание приходится на конечности, на теле только единичные папула. Пораженные пластины ногтей деформируются, приобретают желтый цвет, утолщаются. Могут безболезненно отходить. Вокруг пораженного участка может образоваться псориатическая кайма. Встречаются подногтевые геморрагии, выглядящие как темно-красные пятна, которые затем чернеют.
4. Пустулезная (генерализованная) форма. Имеет классическую картину развития, начинаясь с одного пузырька, который развивается до бляшек. Поражения симметричны, могут затрагивать любые части тела. Тяжелое течение этой формы псориаза характеризуется появлением внутриэпидермальных пустул. Они могут соединяться, образовывая «гнойные озера». Пустулы самостоятельно не вскрываются, поскольку внешне защищены плотной коричневой коркой.
5. Артропатическая форма. Самая тяжелая форма псориаза, при которой изменения сначала затрагивают мелкие суставы, а потом крупные, включая позвоночник. Это выражается болевыми симптомами и их деформацией. Вероятно сращение суставов, потеря подвижности. На фоне этой формы псориаза возникают другие патологии: анкилоз, остеопороз, что приводит к инвалидизации.
Проявления псориаза
На первой стадии заболевание проявляется в виде одиночной папула розового оттенка. Она изменяется, увеличивается в размере, вырастает над кожей, покрывается белыми чешуйками. Чаще псориазные бляшки появляются в местах трения и повышенного давления на кожу: ягодицах, локтевых и коленных сгибов. С прогрессирование болезни их можно обнаружить абсолютно в любом месте кожи, включая ее волосистые части.
Основные клинически диагностируемые внешние признаки:
- Стеариновые пятна, т. е. легкое отделение чешуек путем соскабливания.
- Терминальная пленка, остающаяся после удаления чешуйки. Выглядит как гладкая, блестящая, ровная поверхность розового цвета.
- Точечное кровотечение, которое можно вызвать удалив чешуйку.
Развивается псориаз достаточно медленно, наблюдать увеличение числа бляшек и их рост можно в течение нескольких месяцев или лет. У небольшого процента больных болезнь может проявляется более интенсивно. Как правило, этому предшествуют тяжелые психические нагрузки или серьезное заболевание, требующее массивного медикаментозного лечения. В этом случае папулы не бледно-розовые, а ярко-красные, с явными признаками воспаления, отечные, вызывающие зуд.
Вторая стадия псориаза характеризуется более обширными поражениями. На месте расчесов появляются новые папула, образующие новые бляшки. В результате периферического роста новообразования сливаются с уже существующими. Бляшки поражают симметричные конечности, образуют схожие узоры и линии.
На третьей стадии рост замедляется, изменения касаются главным образом структуры высыпаний. Границы здоровой и пораженной кожи становятся более четкими. Бляшки приобретают синюшный оттенок, начинают активно шелушиться. При отсутствии терапии утолщаются, иногда образуют папилломатозные невусы (коричневые) и бородавчатые разрастания (телесного цвета).
Существует еще одна стадия ― регресс заболевания, в это время симптоматика угасает. Проходит шелушения, четкость границы пропадает, кожа нормализуется, возвращается к первоначальному состоянию.
Насколько опасен псориаз
Псориаз может проявляться не только шелушащейся сыпью и уплотнениями кожи. Прогрессирующий псориаз может вызвать осложнение других заболеваний или стать причиной новых:
- Псориатический артрит, вызывающий поражение суставов и сухожилий. Проявляется в виде болей и дискомфорта в суставах, пояснице;
- Заболевания глаз, такие как конъюнктивит, блефарит и увеит;
- Ожирение. Особенно характерно для пациентов с поздними стадиями псориаза;
- Диабет 2 типа. Симптомы включают сильное чувство жажды, частое мочеиспускание, потерю веса и усталость;
- Сердечно сосудистые заболевания, среди них аритмия, инсульт, холецистит;
- Метаболический синдром;
- Некоторые аутоиммунные заболевания, такие как целиакия, очаговая алопеция и болезнь Крона;
- Болезнь Паркинсона;
- Депрессия и заниженная низкая самооценка.
Чем опасен псориаз
Исследования последних лет показали, что псориаз – это системное воспалительное заболевание, которое часто сопровождается множеством других состояний. Поэтому, хотя псориаз считается кожным заболеванием, в последние годы его больше классифицировали как мультисистемное заболевание, повышающее заболеваемость и даже смертность.
У больных повышен риск развития тяжелых сосудистых патологий – сердечно-сосудистых и цереброваскулярных заболеваний. Как и при других хронических воспалительных заболеваниях (артрит, воспаления желудочно-кишечного тракта, волчанка), воспалительные механизмы псориаза характерны для атеросклероза.
Как следует мыть пораженную псориазом кожу?
Фото: madeaw_ec / freepik.com
Во время мытья старайтесь не тереть и не растягивать кожу.
Лучше отдавать предпочтение душу, а не ваннам, поскольку они сушат кожу. Однако чтобы расслабиться, можно иногда принять ванну, но при условии, что это будет не слишком долго, и вода будет не очень горячая – максимум 37-38°C.
Мыло следует использовать нейтральное и без отдушек.
После мытья не пытайтесь удалить ороговевшую кожу на локтях и коленях.
Осушать кожу полотенцем следует очень осторожно, слегка прижимая его к телу
Тщательно осушайте все складки и скрытые участки кожи
Особое внимание при этом уделяйте слуховым проходам и коже за ушными раковинами, подмышечным впадинам, складкам кожи под молочными железами, пупочной области и паху, а также коже между пальцами ног
Степени тяжести заболевания
В зависимости от площади пораженных кожных покровов и распространения поражения на суставы, ногти и внутренние органы выделяют легкую, среднюю и тяжелую форму заболевания.
- Легкая форма подразумевает незначительное повреждение кожных покровов, когда общая площадь поражения составляет около 3%.
- Поражение от 3 до 10% кожи человека расценивается как средняя степень тяжести заболевания.
- Под тяжелой степенью подразумевается значительное поражение кожи – от 10% и выше общей площади кожных покровов.
Если у пациента диагностируют поражение суставов, мышц и внутренних органов, речь идет о тяжелой форме заболевания, даже в том случае, если на теле практически отсутствуют бляшки и папулы.
Причины псориаза
Причины псориаза до конца не выявлены. Механизм заболевания связан с нарушением деления клеток кожного покрова, которое, в свою очередь, вызывает реакцию иммунной системы. Подобная реакция принадлежит к числу аутоиммунных, поскольку возникает в ответ на сбой в самом организме, а не на проникновение угрозы извне.
Верхний слой кожи – эпидермис – образован, в основном, кератиноцитами – клетками, производящими белок кератин, свойства которого обеспечивают защитную функцию кожи. Кератиноциты зарождаются в глубине эпидермиса и медленно мигрируют к его поверхности, постепенно созревая и обретая новые свойства. Завершение их развития сопровождается образованием рогового слоя на самой поверхности кожи. Путь кератиноцитов заканчивается тем, что ороговевшие клетки отшелушиваются, уступая место новым клеткам. Благодаря этому кожа постоянно обновляется.
В норме путь кератиноцитов из глубинного (базального) слоя к поверхности эпидермиса занимает около месяца. При псориазе этот процесс значительно ускоряется и составляет в среднем четыре дня. Кожа не может так быстро избавиться от множества ороговевших клеток. В результате возникают видимые уплотнения и чешуйки, характерные для псориаза.
Покраснение и зуд, сопровождающие возникновение псориатических бляшек, вызываются аутоиммунной реакцией, затрагивающей уже не только эпидермис, но и более глубокие слои кожи. В результате воспаляется и отекает дерма – основной, толстый слой кожи, в котором расположены нервы, кровеносные и лимфатические сосуды.
Но почему происходит активизация образования кератиноцитов? Однозначно на этот вопрос ответить нельзя. Установлено, что большое значение имеет наследственность. Спровоцировать развитие псориаза могут такие факторы, как:
- психические травмы и хронические стрессовые состояния;
- перенесенное инфекционное заболевание;
- травмы кожи;
- некоторые медицинские препараты;
- гормональные изменения в организме;
- аллергия
(обострить течение заболевания могут, например, цитрусовые, яйца, шоколад); - алкогольная интоксикация;
- перемена климата.
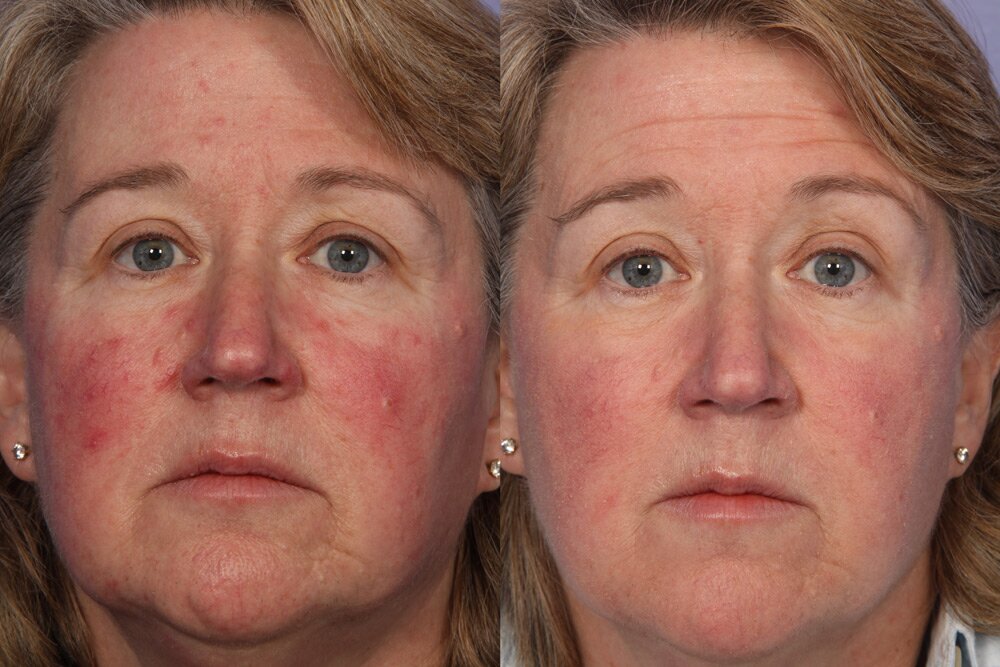
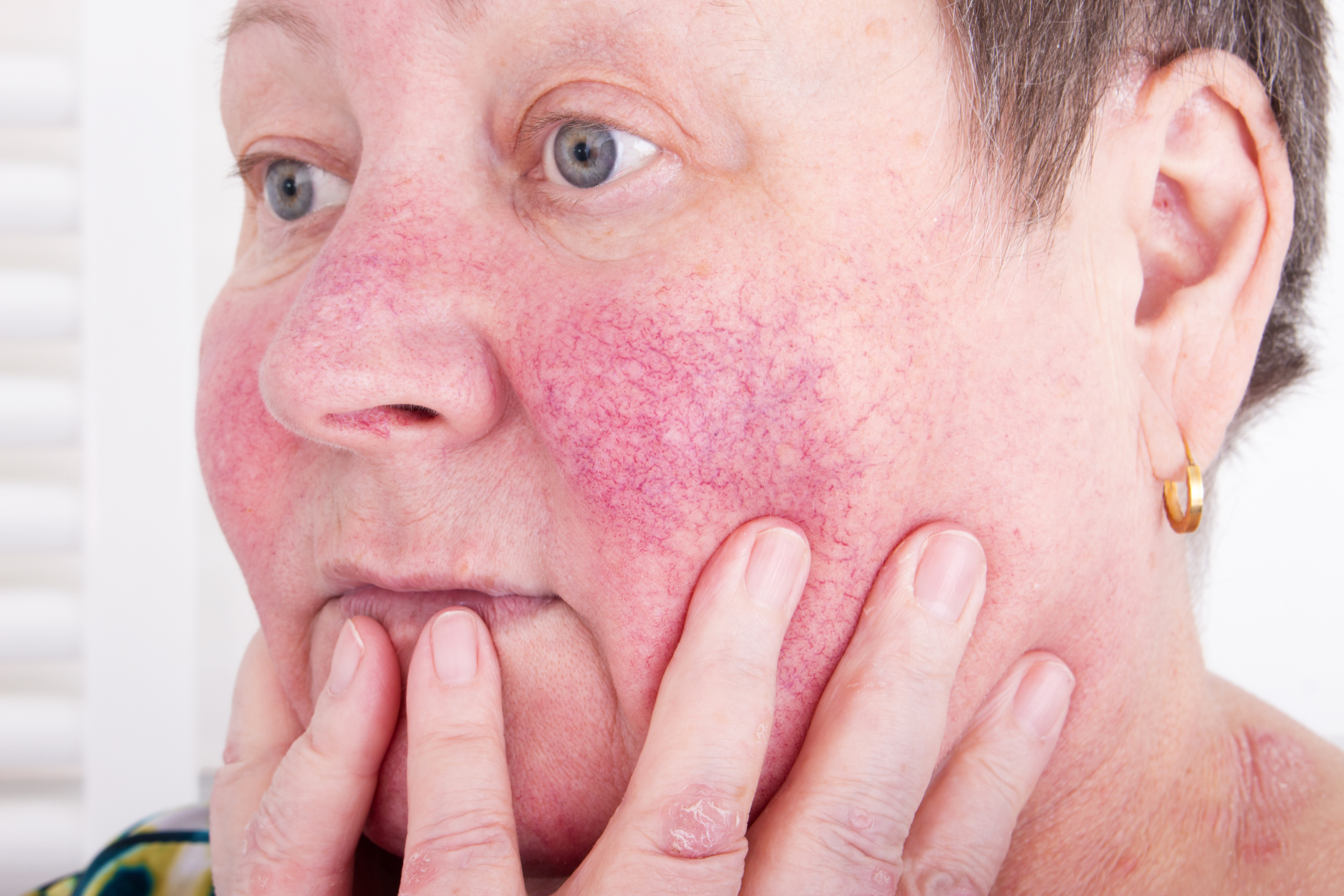
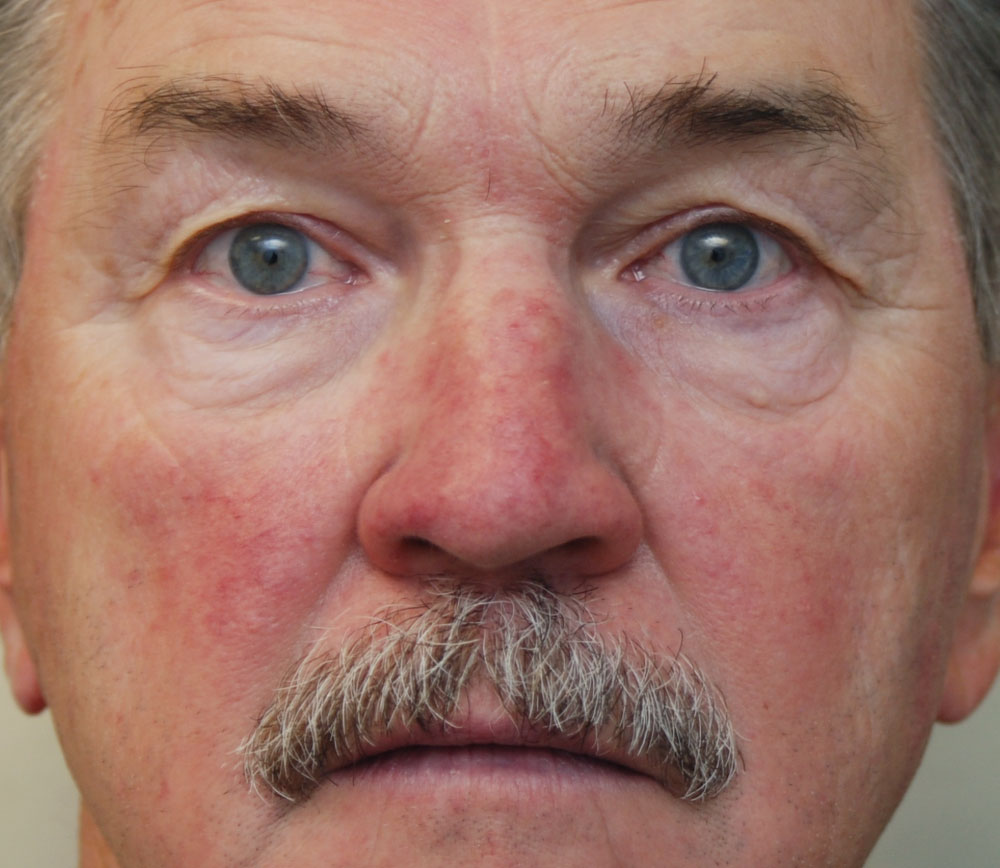
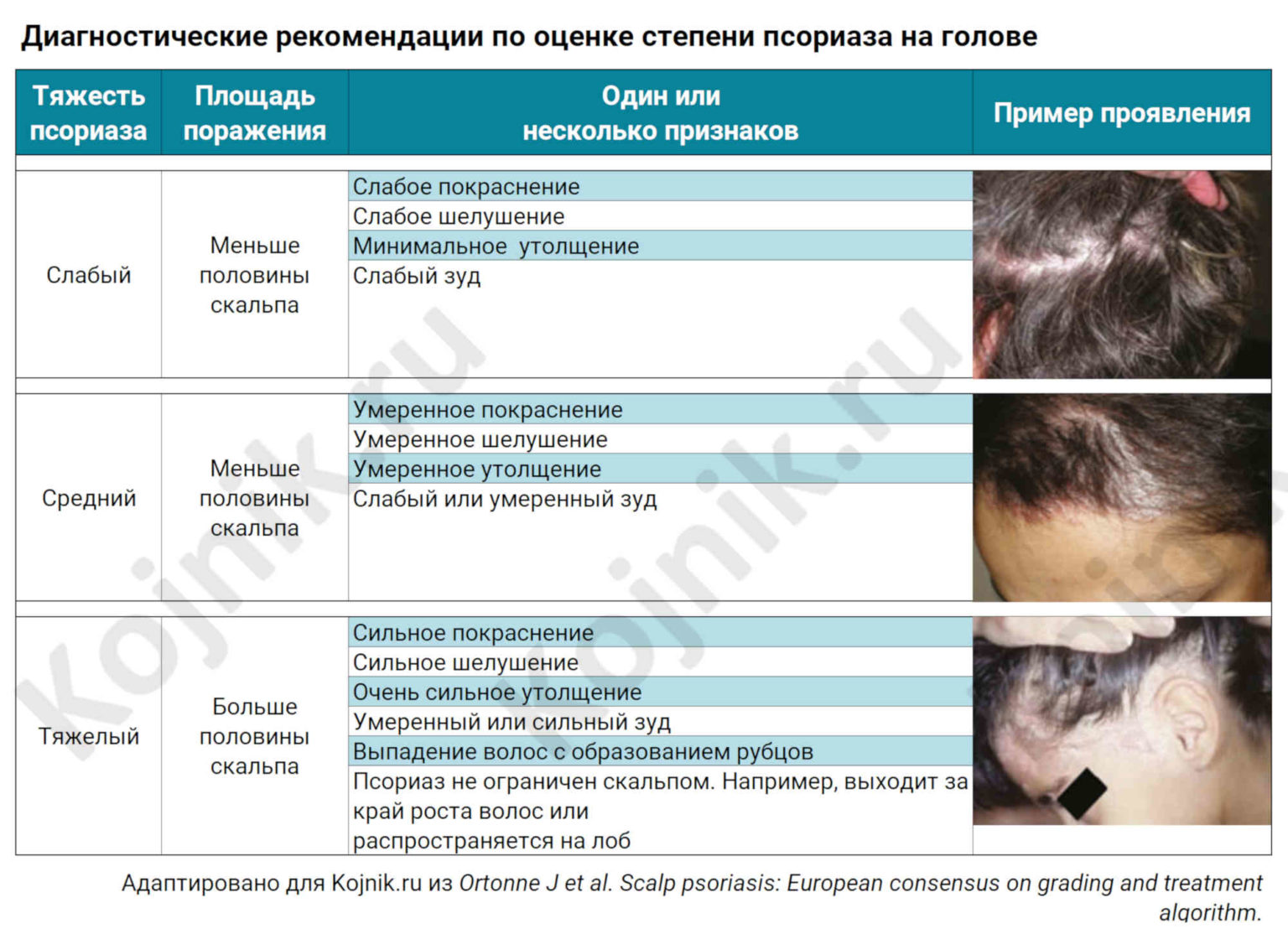
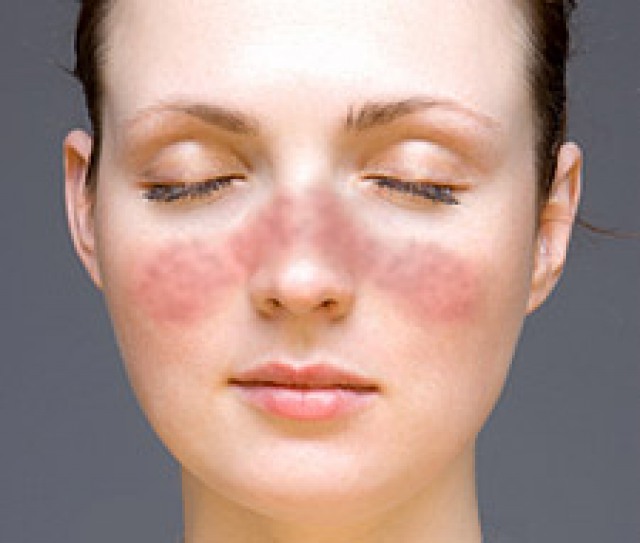
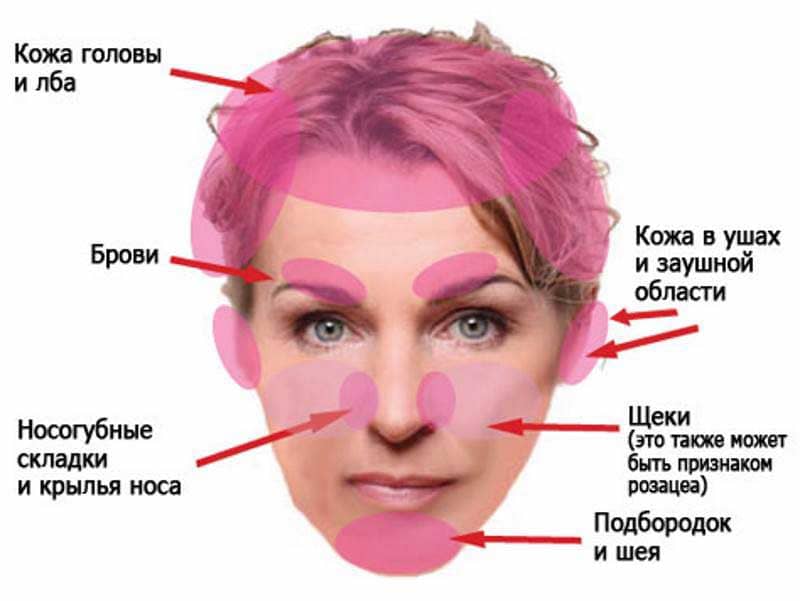
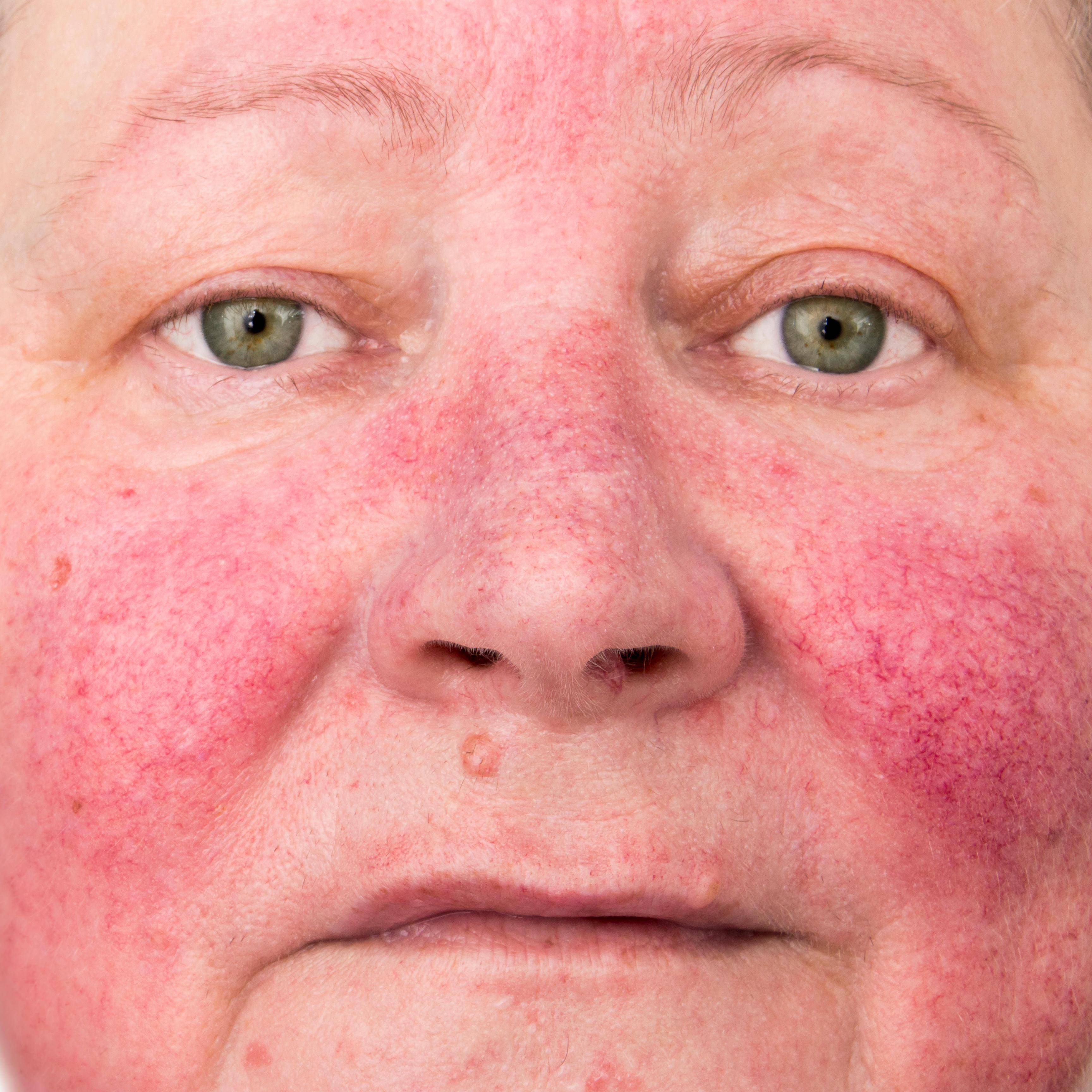
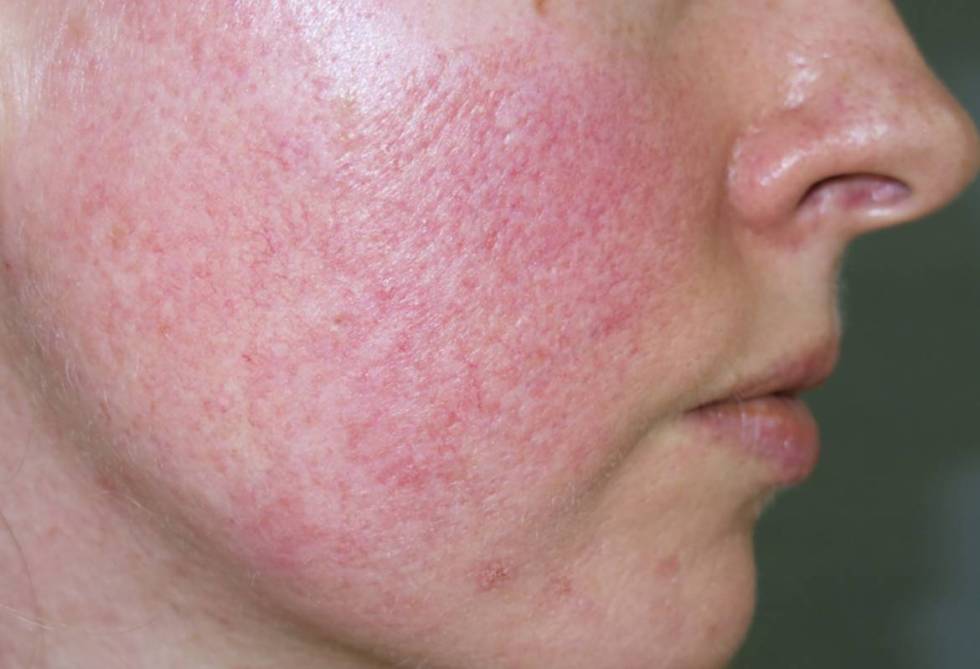
Симптомы псориаза на лице
Чаще всего псориаз с локализацией на лице появляется, распространяясь с волосистой части головы. Это себорейная форма заболевания, при которой на лбу, за ушами, в области шеи появляется так называемая «псориатическая корона» – слившиеся в широкую полосу шелушащиеся воспаленные бляшки.
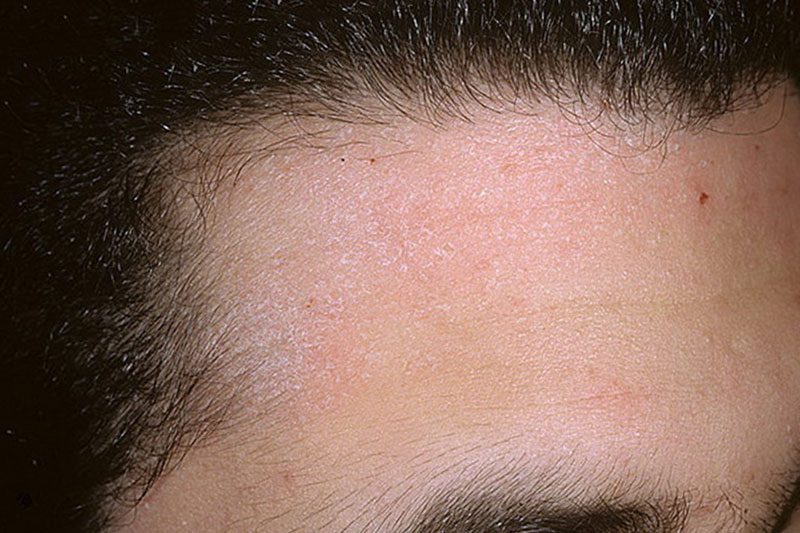
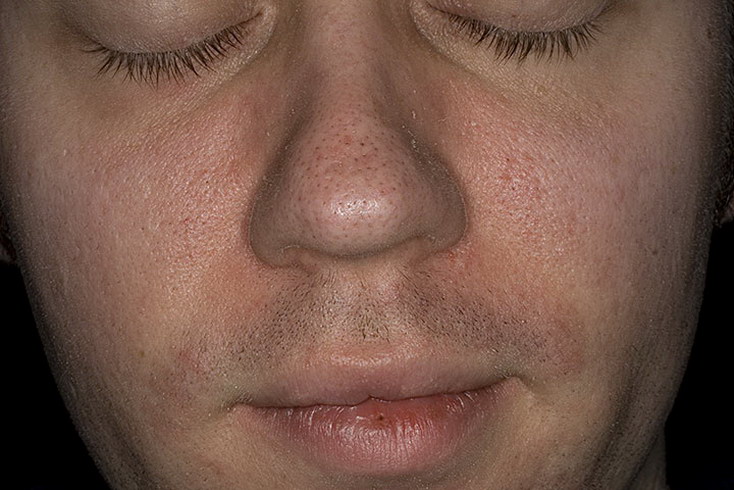
Но симптомы псориаза на лице могут появляться сразу на гладкой коже. Чаще они локализуются в области носогубных складок, на щеках, в области лба, век и бровей. Сначала появляются небольшие первичные пятнышки, у которых быстро образуется воспалительное отечное основание – пятна превращаются в папулы. Папулы имеют четкие границы, сверху припудрены шелушащимися чешуйками.
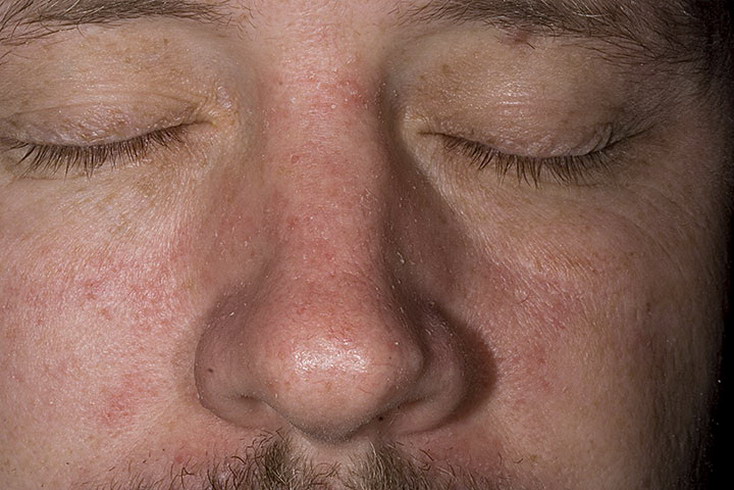
Псориаз в области глаз
Псориаз в области бровей
Особенностью шелушения является то, что если это место поскоблить, объем чешуек увеличивается до тех пор, пока на их месте не появится прозрачная пленка. Скобление пленки приводит к появлению на ней капелек крови. Все это характерные признаки псориатических высыпаний.
Если вовремя не принять меры, бляшки будут разрастаться и сливаться между собой, постепенно расползаясь по коже лица в виде причудливых фигур. Воспалительный процесс сопровождается сильным зудом. Лицо становится красным, отечным. Это первая прогрессирующая или начальная стадия псориаза лица.
Через некоторое время прогрессирование заболевания останавливается: начальная стадия переходит в стационарную. Признаки болезни не нарастают, но не уменьшаются.
Затем стационарная стадия переходит в регрессирующую: симптомы заболевания постепенно уменьшаются, происходит заживление воспалительных элементов. На этой стадии псориаза сыпь бледнеет, или от центра к периферии, или наоборот, от периферии к центру. В первом случае образуются кольцевые фигуры, очерченные розовым воспалительным валиком. Во втором случае – образуются белые пятна. Со временем пятна исчезают полностью.
Рецидивы псориаза на лице могут появляться теплое или холодное время года, круглогодично.
Какие ошибки делают врачи при лечении псориаза
Преждевременное назначение сильнейших гормональных мазей приводит к атрофии кожи и затрудняет дальнейшую помощь пациенту, ведь псориаз — это болезнь на всю жизнь.
Поскольку при псориазе кожа менее устойчива к физическим воздействиям (истиранию, растяжению, ударам), различным химическим веществам, погодным изменениям, ее необходимо специально защищать. Назначение сильнейшей гормональной мази дает самый быстрый терапевтический эффект, но ее следует избегать при псориазе легкой и средней степени тяжести.
При назначении лечения следует учитывать тип кожи пациента и сопутствующие заболевания. Вначале следует вводить кератолитические препараты, такие как мазь салициловой кислоты, мазь на основе мочевины, чтобы как можно лучше очистить слой перхоти, и только потом вводить гормональные препараты.
Если начало заболевания не острое, следует начать лечение кератолитиками, при необходимости — фототерапией и самыми слабыми гормональными мазями (для предотвращения атрофии и истончения кожи), а также смягчающими средствами.
Клинические проявления псориаза
Типичные эритематозные бляшки с серебристыми чешуйками (А) могут быть рассеянными (B, нуммулярный псориаз), покрывать крупные участки кожи (C, географический или гирляндовидный псориаз ) или поражать всю поверхность тела (D, псориатическая эритродермия). Поражение волосистой части головы может сопровождаться нерубцовым облысением (E). Псориатический артрит поражает до 30% всех больных (Р, межфаланговый сустав большого пальца). Изменения ногтей встречаются часто и варьируются от точечных вдавлений и желтой или коричневой дисхромии (G), до полной дистрофии (H). Очаги инверсного псориаза возникают в зонах опрелости и обычно лишены чешуек (I). Пустулезный псориаз может быть в генерализованной форме (J, K), или локальной (L, ладонно-подошвенный тип и М, стойкий пустулёзный акродерматит Аллопо). У детей манифестация каплевидного псориаза может возникать после перенесенной стрептококковой инфекции верхних дыхательных путей (N) и на любом участке тела (O, P, Q) .
Причины появления псориаза
Природа возникновения псориаза медициной еще не раскрыта, некоторые врачи говорят об аутоиммунных причинах. Вторая теория, которой объясняется возникновение болезни, – это нарушения в обычном процессе созревания и деления клеток кожи. Также причиной возникновения называют наследственность и стрессы.
Генетическая предрасположенность к псориазу, аллергическая настроенность и частое нарушение барьерной функции кожи (сильное трение, химическое воздействие, влияние спиртосодержащих средств), могут спровоцировать обострение заболевания.
К известным пусковым причинам, вызывающим псориаз, относятся:
- Феномен Кебнера – появление свежих высыпаний на месте раздражения кожи в острой фазе некоторых дерматозов
- Ожог солнечными лучами или другие виды ожогов
- ВИЧ-инфекция
- Бета-гемолитическая стрептококковая инфекция, которая вызывает появление каплевидного псориаза
- Применение лекарственных препаратов (в особенности бета-блокаторы, хлорохин, литий, ингибиторы ангиотензин-превращающего фермента, индометацин, тербинафин и интерферон-альфа)
- Сильный эмоциональный стресс
- Употребление алкоголя
- Курение табака
- Ожирение
- Гормональный сбой, особенно у женщин в период климакса и беременности.
- Нарушения в работе пищеварительной системы
Основной причиной развития заболевания является чрезмерный, ускоренный рост и деление клеток кожи в сочетании с воспалительным процессом в дерме. Другими словами, клетки кожи, которые лежат в нижнем слое эпидермиса начинают быстро расти и надавливать на клетки, которые лежат выше. Этот процесс сопровождается значительным шелушением кожи и называется паракератозом. Считается, что чрезмерная стимуляция со стороны иммунной системы, является основным звеном в возникновении данного механизма.
Список литературы
- Psoriasis // Mayo Clinic. — 2020
- Разнатовский К. И. Псориатическая болезнь. Диагностика, терапия, профилактика. — М., 2017
- Донцова Е. В. Новые фармакологические и лечебные подходы при псориазе. — Воронеж, 2017
- Терлецкий О. В., Разнатовский К. И. Псориаз. Руководство по диагностике и терапии разных форм псориаза и псориатического артрита. — СПб., 2014
- Ганеманн С. Хронические болезни, их своеобразная природа и гомеопатическое лечение. — СПб., 2014
- Бабушкина М. В., Загратдинова Р. М. Пустулёзный псориаз. Дифференциальная диагностика неинфекционных пустулёзов. — М., 2012
- Терлецкий О. В. Псориаз и другие кожные заболевания. Терапия, диета. — СПб., 2010
Информация носит справочный характер и не является руководством к действию. Не занимайтесь самолечением. При первых симптомах заболевания обратитесь к врачу.
Записаться на бесплатную консультацию трихолога по телефону:
+7 (495) 788-35-93
Вопросы пользователей
- Можно ли делать газожидкостный пилинг при псориазе?
- Может ли врач назначать газожидкостный пилинг кожи головы, если у пациента псориаз,
- Псориаз на голове, можете что-то посоветовать?
- Псориаз на голове.
Патогенез
Нарушение взаимодействия между врожденной и адаптивной частями иммунной системы.
Сложное взаимодействие кожных типов клеток, находящееся в зависимости от макрофагов, дендритных клеткок, Т-клеткок и других клеток иммунной системы, включает в себя множество цитокинов и хемокинов, которые реализуют патологические изменения в препсориатической коже. Дифференцировка Th1 и Th17-клеток стимулируется дендритными клетками через IL-23 (А). Болезнетворные клетки адаптивной (Т-клетки) и врожденной (макрофаги, тучные клетки, гранулоциты) иммунной системы производят несколько медиаторов, которые вызывают и поддерживают характерные для псориаза признаки как в дерме (например, эндотелиальные клетки), так и в эпидермисе (кератиноциты). Последние, в свою очередь, способствуют поддержанию воспалительной реакции посредством их медиаторов (B). IL = интерлейкин. TFN= фактор некроза опухоли. IFN= интерферон.
Методы лечения псориаза
Лечение псориаза проводится индивидуально. В некоторых случаях добиться исчезновения проявлений псориаза сравнительно легко. Каплевидный псориаз является наиболее лёгкой формой и часто проходит самостоятельно. Однако в любом случае при обнаружении псориатических бляшек следует обратиться к врачу. Самолечение псориаза опасно: псориаз может принять более тяжелые формы или расширится область поражения.
Наиболее тяжело поддаются лечению следующие разновидности псориаза:
- ладонно-подошвенный;
- себорейный псориаз;
- обратный псориаз;
- псориатический артрит.
Выбор метода лечения осуществляется лечащим врачом-дерматологом. При этом врач выбирает наиболее мягкие варианты воздействия, чтобы исключить возможные побочные эффекты и обострение заболевания.
Больному псориазом, прежде всего, можно посоветовать постараться снизить тревожность и исключить из рациона наиболее аллергенные продукты. Соблюдение диеты, правильный режим дня, отказ от курения и употребления алкоголя сами по себе являются существенным вкладом в лечение.
Для лечения псориаза используются:
Местное лечение
Пострадавшие участки кожи обрабатываются мазями. Спектр мазей, используемых при псориазе, достаточно разнообразен. Выбор наиболее эффективного средства должен производиться под руководством лечащего врача.
Системная терапия
При псориазе могут использоваться ретиноиды, иммуносупрессоры (средства, подавляющие иммунный ответ организма), стероиды и препараты витамина D3. Большинство этих лекарств обладают серьёзными побочными эффектами, поэтому они должны применяться строго по назначению врача.
Физиотерапия
При псориазе используются такие методы аппаратной физиотерапии, как:
УФ-терапия;
ультразвуковая терапия;
электросон (снимает эмоциональное напряжение, способствует излечению расстройств нейрогенного характера).
Озонотерапия
При псориазе может использоваться озонотерапия, которая обладает обезболивающим, цитостатическим и иммуномодулирующим эффектом.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Спасибо за оценку
Псориаз и артериальная гипертензия
Установлено, что в патогенезе гипертонии играет важную роль воспалительный процесс
Особое внимание уделяется воспалительным цитокинам, таким как фактор некроза опухоли альфа (TNF-α). . Псориаз и артериальная гипертензия
Псориаз и артериальная гипертензия
Было обнаружено, что повышенные уровни TNF-α у пациентов с гипертонией связаны с худшим прогнозом и могут способствовать дисфункции миокарда, другим осложнениям гипертонии, действуя через несколько механизмов, один из которых – эндотелиальная дисфункция. TNF-α также считается одним из основных медиаторов воспаления в патогенезе псориаза: у пациентов с псориазом были обнаружены повышенные уровни циркулирующего TNF-α.
Псориаз связан не только с повышенной жесткостью сосудов, которая может способствовать гипертонии за счет увеличения нагрузки на миокард и сосудистое сопротивление, но также с эндотелиальной дисфункцией. Исследования показали, что у людей с псориазом или псориатическим артритом с большей вероятностью будет диагностирована субклиническая дисфункция левого желудочка при отсутствии клинически присутствующих сердечно-сосудистых заболеваний или обычных факторов риска.