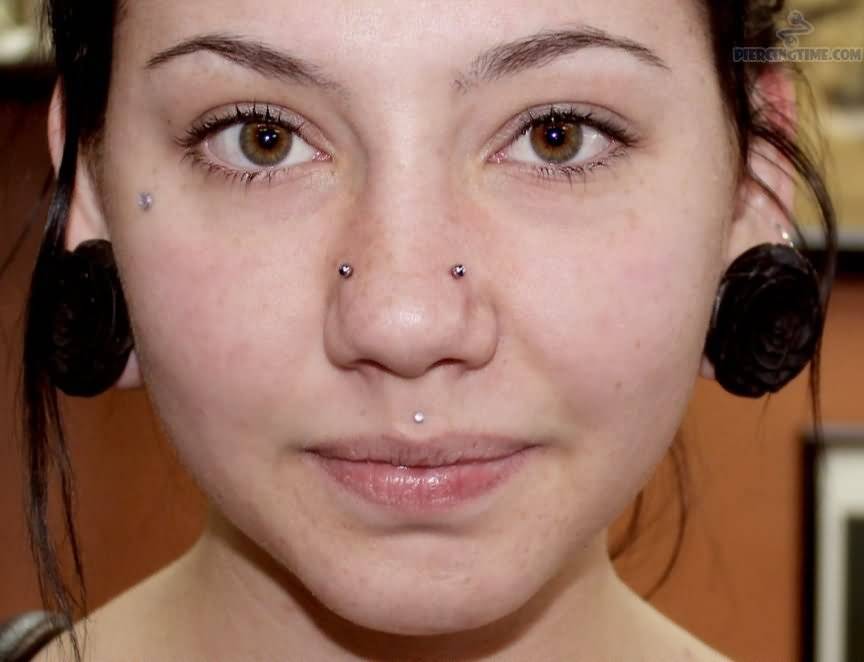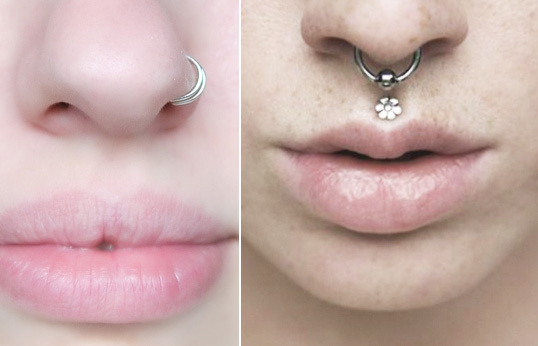Анатомические особенности строения нижних носовых раковин
Эта парная тонкая кость имеет вогнутую латеральную и шероховатую медиальную поверхности. Шероховатая покрыта множественными сосудистыми бороздами.
Её верхний край прямой, сзади он прикреплён к нёбной кости, а спереди крепится к раковинным гребням верхней челюсти, как бы перекидываясь через её расщелину.
Структура раковины представлена телом и тремя отростками. Верхнечелюстной отросток и кость образуют острый угол, в который входит нижний край расщелины верхней челюсти. В процессе вскрытия верхнечелюстной пазухи этот отросток хорошо виден.
Слёзный отросток соединяет слёзную кость и нижнюю раковину.
Решётчатый выходит из места соединения кости с челюстным отростком, и заканчивается в верхнечелюстной пазухе. Может срастаться с решётчатой костью в её крючковидном отростке.
Передний отдел раковины в верхнем краю крепится на раковинном верхнечелюстном гребне. Её задний отдел закреплён на раковинном гребне перпендикулярной пластинки нёбной кости. Щель продольной формы, расположенная под раковиной – нижний носовой ход.
Сосудистая составляющая подслизистого слоя, покрывающего эти раковины, непосредственно участвует в процессах дыхания, сужаясь и расширяясь под воздействием внешних и внутренних факторов. В холодную погоду сосуды в носовых ходах расширяются, за счёт чего воздух медленнее проходит по ним и успевает лучше прогреться до попадания в лёгкие. В целом, нижним раковинам свойственна высокая интенсивность кровотока.
Однако существуют состояния, патологии и заболевания, при которых нормальная регуляция сосудистого тонуса может нарушаться, например, при беременности, из-за искривления носовой перегородки, из-за некоторых эндокринных заболеваний и аллергического ринита. В таком случае сосуды, расположенные под слизистым покровом, наполняются кровью, в результате чего слизистая утолщается, а дыхание затрудняется. Осложнениями таких состояний являются вазомоторный ринит и гипертрофия нижних носовых раковин.
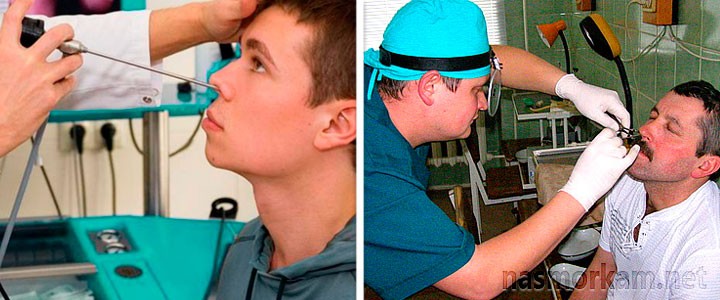
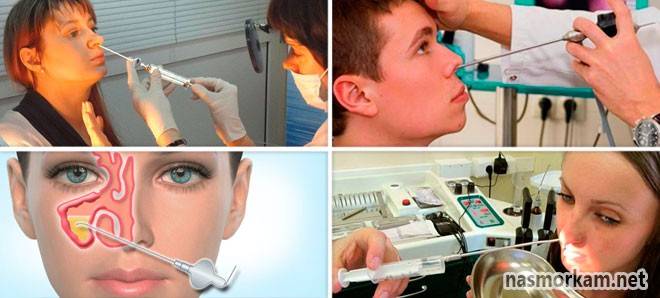
Как делается прокол при гайморите?
Когда ЛОР-врач говорит пациенту: «В Вашем случае нужно делать операцию», – многие задаются вопросом, как же делается прокол при гнойном гайморите? Прокол носа для грамотного оториноларинголога — это стандартная операция, которую он проводит с высокой точностью и качественно. Эффект от операции во многом зависит от опыта ЛОР-врача. Поэтому перед проведением операции ответственно отнеситесь к выбору клиники, где будете проходить лечение от гнойного гайморита, и врача.
Операцию делают в несколько этапов.
Первый этап операции — анестезия. Операция проводится под местной анестезией. Обычно в качестве анестетика используется лидокаин. Ватный тампон смачивается в лекарственном препарате и аккуратно вводится в полость носа. Перед непосредственным проведением операции доктор обязательно убедится, что анестезия подействовала. При необходимости доза анестетика будет увеличена. Поэтому не нужно бояться боли — её нет. Единственным неприятным моментом будет громкий хруст кости во время самого прокола, но не более.
Большую роль в проведении операции имеет эмоциональное состояние и настрой больного: многим морально тяжело наблюдать, как доктор берёт иглу и делает прокол. Поэтому, в случае если вы не можете справиться с волнением, рекомендуем в день операции принять успокоительное средство, которое вам подходит.
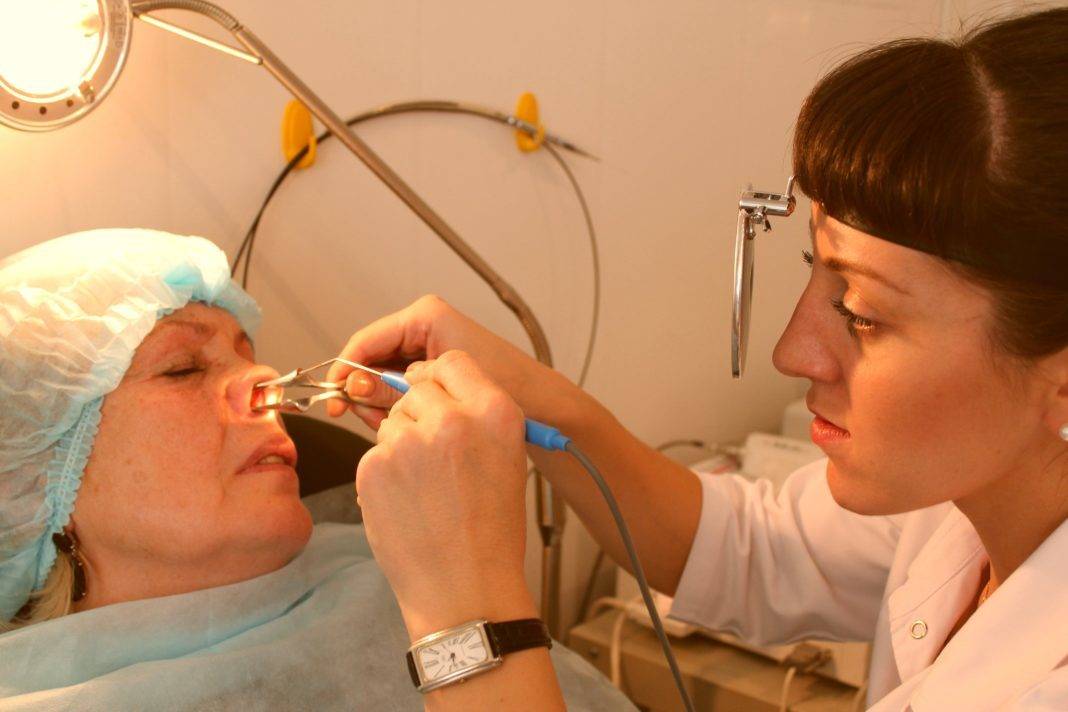
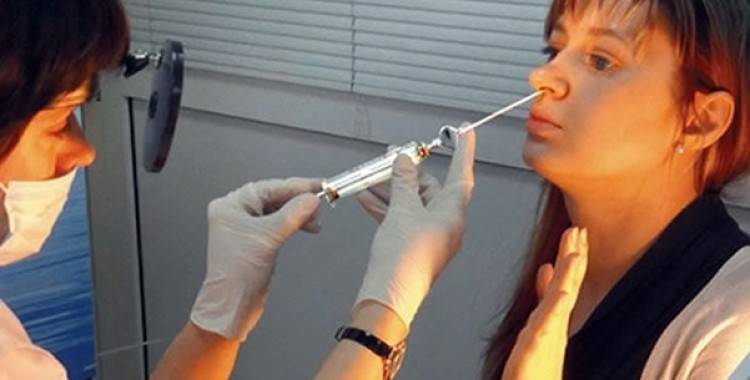
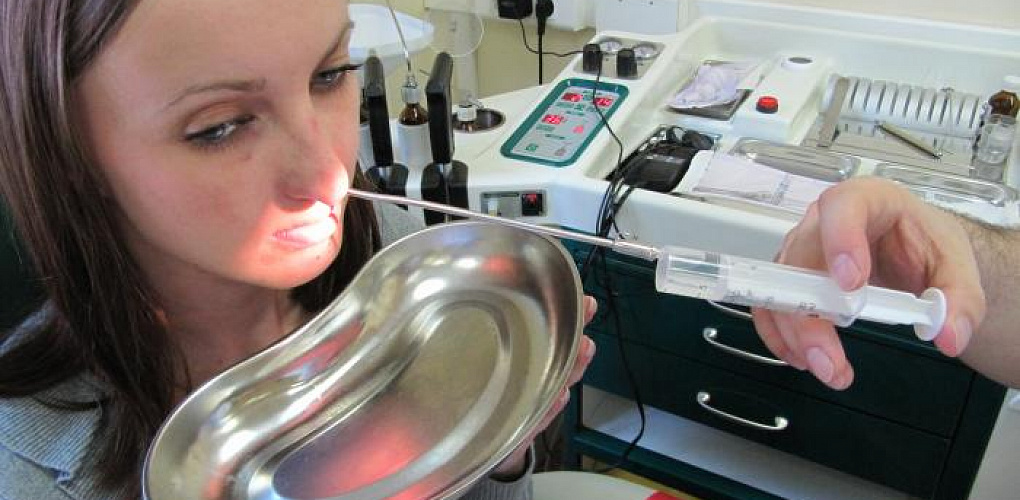
Второй этап операции — непосредственно прокол. Прокол при гайморите делается специальным инструментом — иглой Куликовского. Это длинная игла с изогнутым концом. К другому концу иглы подсоединяется шприц. ЛОР-врач берёт в руки эту иглу и аккуратно нащупывает самую тонкую область в стенке пазухи. Определив нужное место, доктор делает прокол, тем самым проникая в область пазухи, заполненную гнойным содержимым, и переходит к третьему этапу операции.
Заключительный этап операции — промывание пазух носа. Шприц, присоединённый к игле, подаёт в пазуху антисептический раствор, который разжижает застоявшиеся гнойные массы, и они вымываются в расположенный рядом с пациентом лоток. Голова пациента при этом наклонена немного вперёд, чтобы облегчить выход гнойных масс. Длительность промывания в каждом конкретном случае индивидуальна. Промывание делают до тех пор, пока промывочный раствор не будет выходить в лоток чистым и прозрачным, без кровяных и гнойных скоплений.
Больному нужно морально настроиться и подготовиться, поскольку он будет видеть вживую всё, что вытекает из его носа (гнойные и кровяные примеси). Но в любом случае, тот факт, что теперь это всё находится не внутри пазух носа, должен успокаивать.
Как правильно ухаживать за пирсингом после прокола носа, уха, брови, пупка, сосков
До исчезновения покраснения и дискомфорта в области канала не рекомендуется:
- вынимать украшение и менять его местоположение;
- трогать место пирсинга грязными руками, допускать его соприкосновение с грязной одеждой, постелью, волосами, химикатами;
- загорать в солярии или на пляже;
- принимать ванну, купаться в бассейне или открытом водоеме, посещать баню и сауну;
- наносить на прокол косметические средства;
- принимать алкоголь и пить препараты для разжижения крови первые 2-3 дня после пирсинга;
- поднимать тяжелые предметы.
Одно из правил ухода за пирсингом открытых частей тела – носа, уха, брови – защита от попадания на свежий прокол дождя и снега. Но заклеивать заживающее место лейкопластырем не рекомендуется. Достаточно надевать одежду с большим капюшоном или носить с собой зонт. Отрицательно влияет на состояние прокола длительное воздействие холода. Первое украшение, установленное в канал, необходимо носить до полного заживления кожных покровов.

Правила ухода за пирсингом уха, носа, брови, соска, пупка:
- Все манипуляции осуществляют только чисто вымытыми руками.
- 1-3 день – пирсинг носа, уха, брови, пупка обрабатывают Мирамистином или Хлоргексидином 3-5 раз в день. До первичного заживления (исчезновения красноты, ощущения дискомфорта) это делают не реже трех раз в день.
- Запекшиеся выделения и кровь удаляют прикладыванием на 10-15 минут косметического диска, смоченного в антисептиках. Размягченные корочки легко удаляются ватной палочкой.
Употребление мультивитаминных комплексов повышает иммунитет организма и ускоряет регенерацию кожных покровов.
Восстановление после нитевого лифтинга
Процесс восстановления после лифтинга нитями аптос идет постепенно. В среднем занимает не меньше месяца. Но иногда реабилитация длится меньше месяца, а, порой, занимает около двух месяцев. Это зависит от многих факторов: от состояния кожи, генетики, правильного ухода за кожей после процедуры.
Сразу после установки нитей
После того как была выполнена подтяжка нитями аптос, может быть временное нарушение мимики. Это связано с действием новокаина или лидокаина. Через два часа этого эффекта не должно быть.В этот же день следует обработать проколы антисептиком несколько раз. К вечеру появится отек, не следует пугаться. Он может выйти за границы коррекции.
1-3 день
Из-за отека появляется ощущение будто кожа натянута. Не стоит пугаться этого ощущения, оно пройдет после того, как спадет отек. Отек спадает в среднем в течение нескольких дней, иногда держится дольше.На следующий день возникают небольшие синяки. Это тоже естественно, ведь нежная кожа подвергалась воздействию. Не стоит их сразу прятать под тональным кремом, минимум неделю не должна использоваться никакая декоративная косметика.Если есть возможность, то в эти дни лучше ничем не заниматься. Просто лежать (желательно лежа), рисовать, слушать музыку. Можно смотреть фильмы и сериалы, но спокойно, без эмоций. На работу лучше не выходить минимум две недели.Пищу не в коим случае не употреблять в горячем виде. Она должна быть нейтральной по вкусу, а также мягкой, чтобы поменьше напрягать мышцы лица, задействовать мимику. Воду пить через трубочку. Или взять поильник в детском магазине. При ношении бандажа не снимать его около трех дней.Мыть лицо три дня нельзя
Потом следует делать это с осторожностью
Услуги клиники Алтерозаписаться
Нитевой лифтинг ⟶
Лифтинг нитями Коги (COG) ⟶
4-7 день
В эти дни синяки обычно исчезают. Вначале желтеют, а потом и вовсе пропадают. Отек потихоньку тоже спадает. Чтобы это было быстрее, следует продолжать охлаждать лицо. Можно умываться, но без использования декоративных средств. При выходе на улицу, особенно если летнее время, следует воспользоваться кремом от ультрафиолетовых лучей. Но лучше выбирать период малой солнечной активности.Места проколов продолжать обрабатывать антисептическими средствами, которые рекомендовал косметолог. Благодаря этому снижается риск осложнений. Проколы делались по линии роста волос, возле ушей и под подбородком.Следует сразу понимать, что нити аптос для подтяжки лица, а значит, реабилитация занимает какое-то время, и не нужно этого бояться.
8-14 день
В эти дни исчезает отечность. Кожа становится ровной. Уже можно спать на боку, однако поза на животе по-прежнему под запретом, так лицо может принять положение вниз.
15-30 день
В эти дни уже можно оценить эффект нитей аптос. Нити формируют прочный каркас кожи. Через месяц уже видно, что лицо подтянулось, а морщины исчезли.Становится заметно, что пропал птоз, овал лица теперь четкий. Признаки естественного старения теперь невидны.
Когда назначается эта процедура?
Пунктирование верхнечелюстных синусов назначается в следующих случаях:
- тяжёлое состояние пациента, когда болевой синдром в области гайморовых синусов и ярко выраженные головные боли не получается купировать с помощью лекарственных средств и других манипуляций;
- наличие полипов, кист и иных новообразований, которые встают на пути выхода слизистых масс естественным путём через носовое соустье;
- если консервативная терапия, включающая применение лекарственных препаратов и промывания, не принесли эффекта и облегчения;
- высокая температура тела, которая не сбивается в течение длительного времени, а симптомы риногенной интоксикации организма стремительно нарастают;
- скопление уровня жидкости в верхнечелюстной пазухе, что определяется с помощью рентгена или компьютерной томографии более половины её объёма;
- наличие нагноившейся крови в гайморовой полости, после травмы щеки;
- при сложностях в постановке верного диагноза — когда рентген и клиническая симптоматика противоречивы, а состояние пациента при этом резко ухудшается.
Во всех выше перечисленных случаях эвакуировать слизь и гной можно только механическим способом, то есть с помощью прокола.
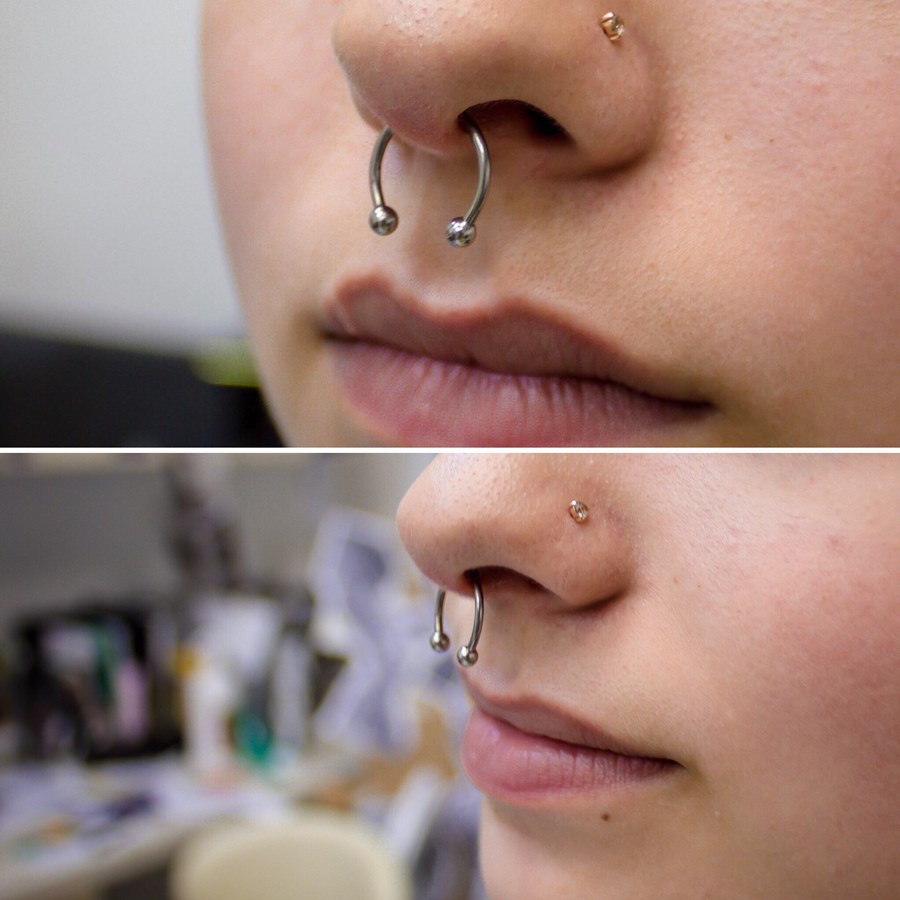
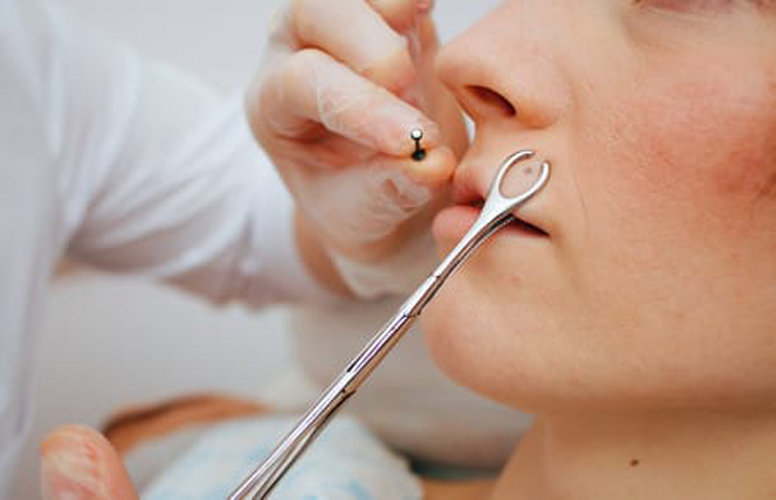
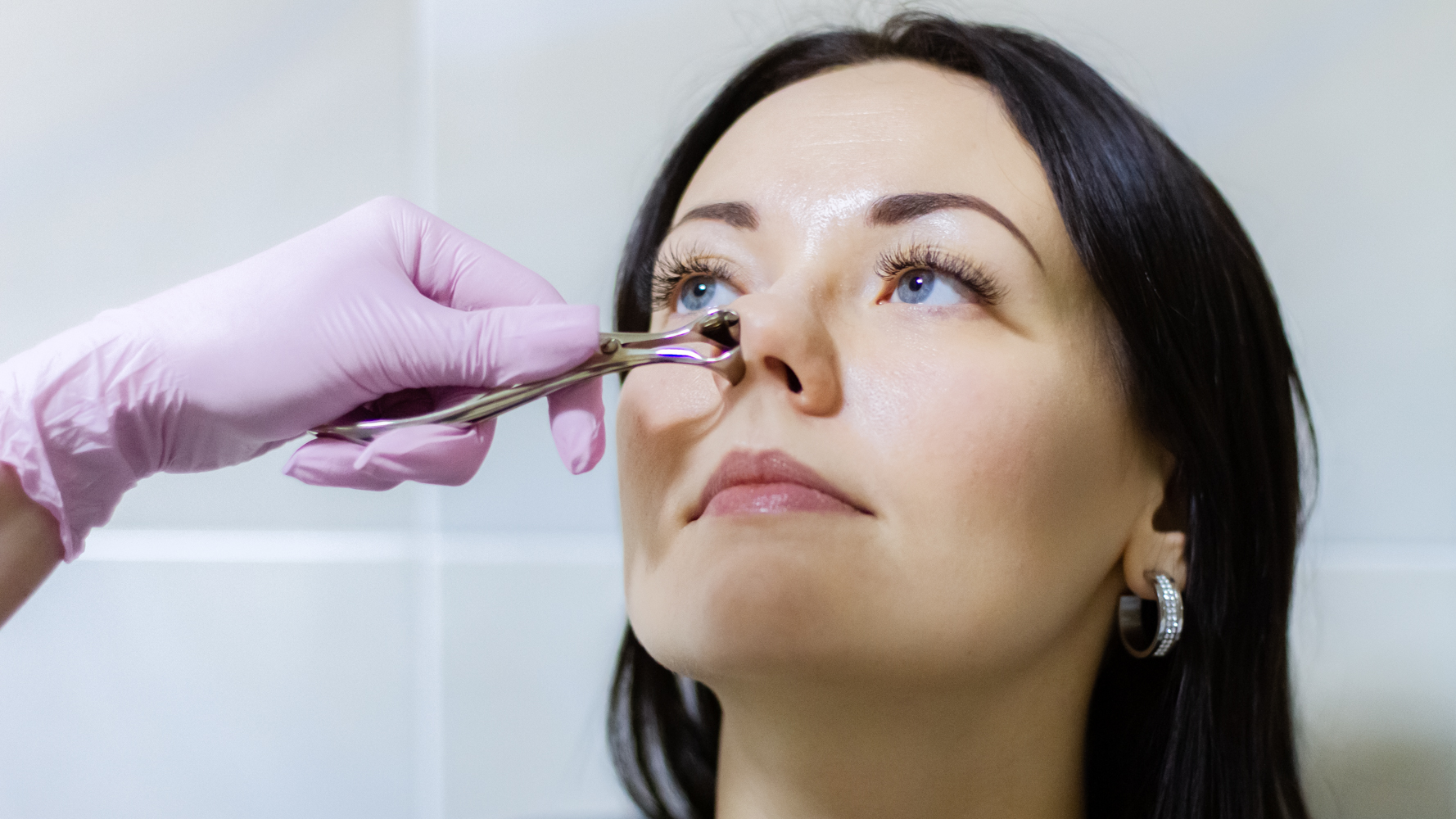
Прокол хряща носовой перегородки
Специальные инструменты: ступор для иглы. трубчатый зажим, зажим и разжим для колец, игла-катетер.
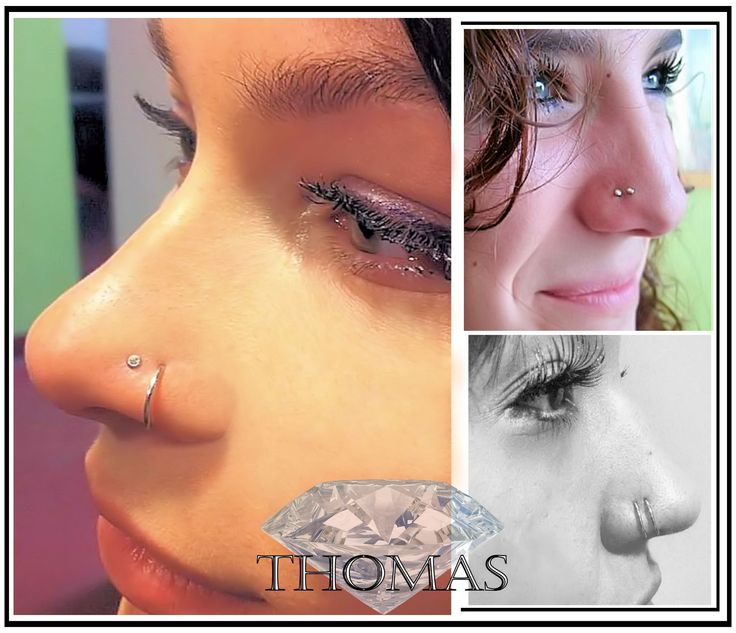
Серьги: кольцо, штанга, циркуляр, пластиковая скобка. При первом проколе профессионалы устанавливают специальную скобку из акрила или титана в виде буквы «С». Перегородка – активная рефлекторная зона, поэтому любое касание штанги или кольца вызывает сильные «свербящие» ощущения. Лёгкая пластиковая скобка, концы которой направляются вдоль носовой перегородки, не мешает при надевании одежды, позволяет избежать осложнений при формировании канала.
Обработка перед процедурой: обработать зону прокола перекисью водорода. Выделения из носа и слёзы – естественная реакция на раздражение в зоне перегородки, поэтому обязательно перед процедурой следует предложить клиенту салфетки. Серьгу с открученным шариком опустить в раствор антисептика на 15-20 мин. (спирт 95%, дезинфицирующие растоворы).
Место прокола: кожная складка между подвижным и неподвижным хрящами носовой перегородки
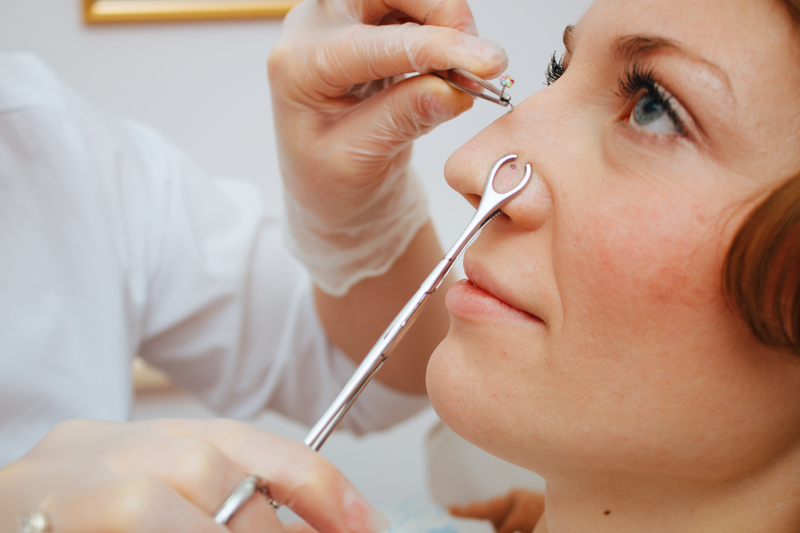
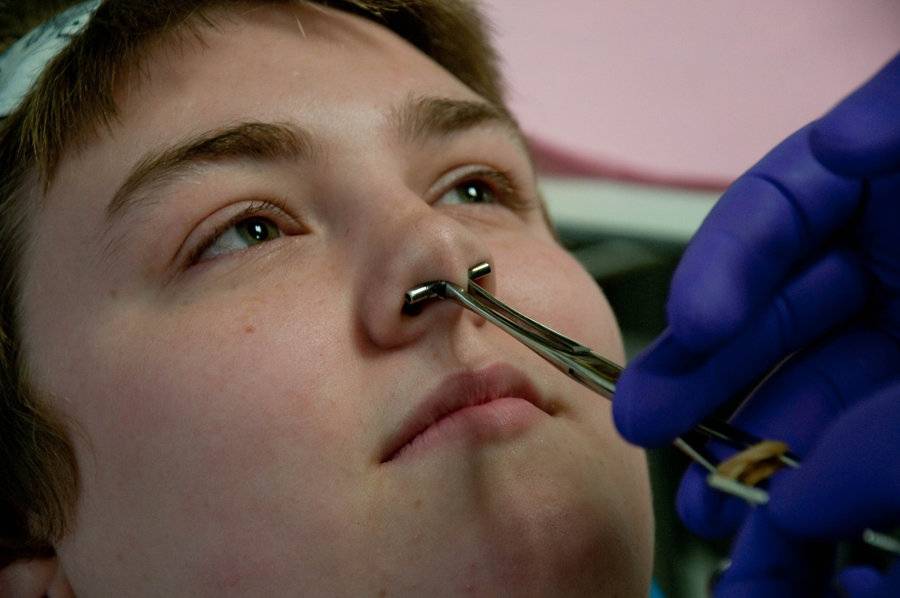
Техника прокола: для прокола перегородки существует специальный трубчатый зажим, который позволяет неподвижно зафиксировать зону прокола между хрящами и сделать отметку маркером.
Чтобы избежать травмы, игла на выходе обязательно блокируется шпателем, пробкой или трубкой. После прокола игла удаляется, в отверстие катетера вдевается конец кольца, штанги или пластиковой скобки. Далее украшением проталкиваем катетер из прокола, закрываем украшение.
Уход: Заживление прокола и формирование канала занимает 2-3 недели, после чего можно менять скобку на украшение – кольцо или штангу. Рекомендуется в течение двух недель наносить на зону прокола и украшение хлоргексидина биглюконат 2-3 раза в день.
Инструкция по уходу после пирсинга носа
- Серьгу не снимать в течение 4-х недель.
- В первые 3 дня после прокола воздержаться от посещения бассейна, бани, купания в водоёмах.
- Ежедневно, утром и вечером, в течение 4-х недель обрабатывать место прокола специальным антисептиком или хлоргексидина биглюконатом. Средство нужно наносить так, чтобы оно попадало на точки входа и выхода иглы, а также в канал. Во время обработки необходимо прокручивать серьгу и двигать её в канале.
- Спиртом обрабатывать место прокола нельзя – может возникнуть ожёг тканей.
- После душа, спортивных занятий, бани и купаний обрабатывать место прокола дополнительно.
- Через 4 недели можно снять серьгу и поменять её на другое украшение.
- Помните, что при посещении сауны и солярия необходимо снимать все металлические украшения. До заживления канала воздержитесь от посещения сауны и солярия.
- Если возникло покраснение, отек вокруг серьги, боль и выделения, Вам незамедлительно следует снять украшение и обратиться к специалисту, делавшему прокол.
- Не приобретайте украшения сомнительного качества, так как плохой материал украшения может привести к воспалению уже сформированного канала.
Что нельзя делать
Первые два-три дня после прокола нельзя мыть голову, посещать бассейн, сауну, баню, пляж, купаться в водоемах. Следует также воздержаться от физических нагрузок и занятий активным спортом.
Нельзя наносить на место прокола декоративную косметику, особенно тональный крем! Категорически.
Если Вы не выполняете рекомендации мастера после прокола, трогаете место прокола грязными руками — будьте готовы к осложнениям. Это полностью Ваша ответственность. Претензии к мастеру в данном случае не принимаются. Не думайте, что в самом плохом случае вы просто снимете украшение и всё будет ОК, это не так. Своей собственной безответственностью и глупостью Вы можете заполучить себе инфекцию и/или шрам на месте прокола.
Возможные побочные эффекты спинального наркоза
В первую очередь необходимо отметить, что количество побочных действий при данном виде наркоза намного меньше, нежели после общей анестезии. Поэтому риск осложнений сводится к минимальному количеству и встречается крайне редко.
Не стоит забывать и о том, что все манипуляции в анестезиологии, вплоть до установки обычной капельницы, несут в себе определенный риск. Однако, строго придерживаясь всех назначений врача, человеку в большинстве случаев удается избежать негативных последствий.
К возможным осложнениям после анестезии можно отнести:
- головную боль. Данное негативное последствие чаще всего появляется вследствие того, что после анестезии человек начинает активно двигаться. Статистика приводит данные в 1% от общего количества осложнений. Такой болевой синдром проходит сам через пару дней. Однако в этот период не лишним будет измерить АД и действовать, опираясь на показатели тонометра. Главное правило в данном случае – это соблюдение постельного режима в послеоперационный период;
- понижение АД. Данный негативный фактор вызван введением анестетика. Как правило, продолжается совсем недолго. Для нормализации давления вводят специальные внутривенные растворы и рекомендуют пить больше жидкости. Такое состояние встречается у 1% пациентов;
- боль в зоне прокола анестезии. Дискомфортное состояние проходит в течение суток и не требует дополнительного лечения. Если пациент не может вытерпеть болевые ощущения, то можно принять таблетку «Парацетамола» или «Диклофенака»;
- задержка процесса мочеиспускания. Частое явление, не требующее терапии и обычно проходящее на второй день после операции;
- неврологические осложнения. Крайне редкое явление, характеризующееся потерей чувствительности, мышечной слабостью и покалываниями в нижней части тела продолжительностью до двух суток. Если такая проблема не покидает более трех дней, стоит обратиться за консультацией к врачу.
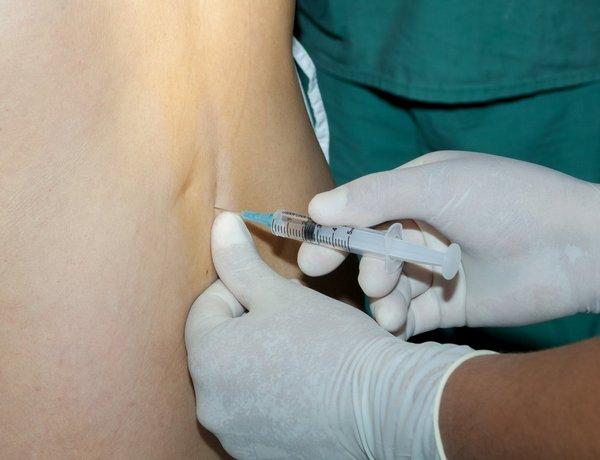
Всегда есть определенный риск появления осложнений после спинальной анестезии, однако, к счастью, он крайне мал
Миф №2. Если хотя бы раз сделать прокол при гайморите, то потом всю жизнь будешь болеть гайморитом
Гайморит – это воспаление слизистой оболочки гайморовой пазухи, он же верхнечелюстной синусит.Симптомы, по которым Вы можете заподозрить гайморит:
- длительная заложенность носа, насморк (более 5-7 дней)
- отделяемое из носа становится желто-зеленого цвета, иногда приобретает зловонный запах
- заложенность носа усиливается
- чувство тяжести и боли в области гайморовой пазухи (подглазничная область справа и слева от носа)
- усиление чувства давления и боли в гайморовых пазухах при наклоне головы вниз
- головная боль
- ухудшение общего самочувствия
- возможно повышение температуры до субфебрильных цифр (37-37,8 град.)
Причины возникновения:
- неадекватное лечение либо его отсутствие при обычном насморке или ОРВИ
- длительная заложенность носа
- присоединение бактериальной инфекции
- наличие инфицированных зубов
Тактика лечения всегда зависит от стадии воспалительного процесса, длительности заболевания, выраженности симптомов, наличия патологической жидкости в пазухе. Прокол – он же пункция гайморовой пазухи является одним из методов лечения, направленных на механическое удаление патологической жидкости из пазухи, и назначается по строгим показаниям. И есть такие случаи, когда без этой процедуры не обойтись.
Механизм возникновения гайморита связан с блоком естественного соустья, которое анатомически располагается в верху пазухи. Что ведет непосредственно к усилению образования слизи и размножения бактериальной флоры в безвоздушных условиях. Технически пункция проводится в нижнем носовом ходе, т.е. практически по дну пазухи, где согласно закону гравитации и идет скопление воспалительного секрета. Позволяет удалить все содержимое из пазухи одномоментно путем аспирации и промывания, ввести лекарственное вещество непосредственно в очаг воспаления.
Альтернативные методы лечения гайморита – перемещение лекарственных веществ по Проэтцу (“кукушка”) и Ямик-катетер могут быть неэффективными в случае сильного отека и выраженного блока соустья, через которое осуществляется эвакуация гнойного секрета.Отверстие от проведенной пункции имеет диаметр иглы и зарастает в кратчайшие сроки (3-5 дней). Даже если гайморит развивается повторно, это никак не связано с проведенной пункцией!
Причины рецидивов гайморита зависят от:
- состояния иммунной системы организма
- степени патогенности бактериальной инфекции
- анатомического строения полости носа (искривление перегородки носа, буллы средних носовых раковин, сужение остиомеатальных комплексов, гипертрофия нижних носовых раковин)
- наличия очагов хронической инфекции (хронический синусит, кисты пазух, полипы, хронический аденоидит, хронический тонзиллит, инфицированные зубы)
Осложнения!
Если синусит не лечить или не долечить, то он может перерасти в более сложные формы – пансинусит, когда гнойным воспалением затрагиваются все околоносовые пазухи, ухудшится добавлением осложнений, что требует немедленной госпитализации в стационар или перейти в хроническую форму воспаления, что тоже может впоследствии потребовать хирургического вмешательства.
Заключение!
В России пункция гайморовой пазухи является “золотым стандартом” и входит в официальный клинический протокол лечения верхнечелюстного синусита. Однако проведение любого хирургического вмешательства, даже такого малого как прокол, должно основываться на строгих медицинских показаниях. В нашем арсенале есть большое количество физиотерапевтических методик, которые позволят предотвратить развитие гайморита и возникновение его рецидивов. Успех быстрого и качественного выздоровления зависит от вовремя начатого адекватного лечения. И во всем этом Вам поможет ЛОР врач.
Кому показана коагуляция?
Для этой операции имеются особые показания, которые определяются лечащим врачом.
- Коагуляция сосудов показана лицам, страдающим от частых носовых кровотечений. Причины подобных проблем — ломкость и хрупкость сосудов, а также их поверхностное расположение. Если капилляры травмируются от любого, даже незначительного, воздействия, а лечение медикаментами не дает положительного результата, требуется оперативное вмешательство.
- Прижигание также показано больным с хроническим ринитом, при котором постоянно присутствует воспаление в носу, просвет сосудов расширяется, возникают атрофические процессы в слизистой оболочке. Пациенты на приеме у врача жалуются на затрудненное дыхание и не проходящую заложенность носа.
- С помощью прижигания назальных сосудов излечивают гайморит, который проявляется затруднением носового дыхания, болью в проекции пораженной пазухи и прочими неприятными симптомами. Кроме того, любой синусит — очаг хронической инфекции в организме, который подлежит обязательной санации. В противном случае больному рано или поздно не избежать развития септического состояния.
- При подготовке больного к ринопластике предварительным этапом является прижигание сосудов в носу. Эта методика существенно уменьшает риск кровотечения во время пластической операции у лиц, имеющих дисфункцию свертывающей системы и склонных к развитию геморрагического синдрома.
- Постоянное бесконтрольное использование деконгестантов – сосудосуживающих препаратов приводит к гипертрофии слизистой оболочки носа и развитию зависимости. Больные не могут обходиться без препаратов: постоянная заложенность носа нарушает сон и привычный жизненный ритм. Улучшение дыхания и общего состояния происходит после очередного применения капель для носа. Результатом постоянного приема деконгестантов становится ринит, нередко требующий лечения методом коагуляции сосудов.
- Прижигание сосудов в носу не только устраняет серьезные патологии носа, но и борется с такими неприятными явлениями, как гипертонус и слабость капилляров, постоянная сухость в носу. Эти состояния обусловлены экзогенными раздражителями, оказывающие свое негативное воздействие на протяжении долгого времени. К ним относятся: сухой, запыленный и загазованный воздух, неблагоприятная экологическая обстановка, профессиональные вредности — регулярное вдыхание различных химикатов, токсических веществ.
ЗАЖИВЛЕНИЕ И ПРАВИЛЬНЫЙ УХОД
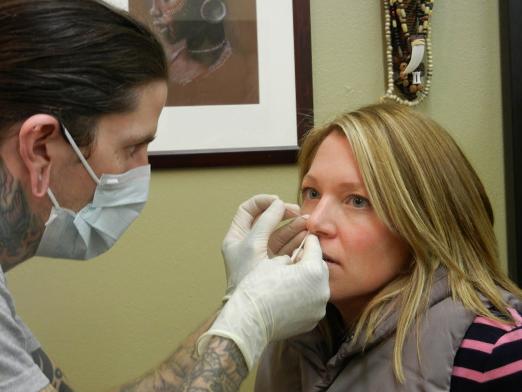
Процедура ухода играет очень большую роль в процессе заживления прокола. Отнеситесь к ней с максимальной ответственностью.
Как же правильно ухаживать за пирсингом?
- После пирсинга носа приобретите антисептические средства (Октенисепт или Мирамистин) и тщательно обрабатывайте им место не менее 2 раз в день, без использования ватных палочек и дисков, аккуратно орошая место прокола. В случае образования кровяных сгустков в месте прокола — не ковыряйте их. Кровь постепенно сама смоется по мере использования антисептического средства.
- Если вы вдруг зацепили украшение и образовалась травматизация – до 5 дней можно применять мазь банеоцин (2 раза в день).
- Посещать бани, бассейны, сауны, открытые водоёмы на протяжении месяца под запретом. После того как примете душ, обязательно обработайте пирсинг антисептиком.
- Трогать и крутить украшение нельзя.
Замена первоначального украшения может быть произведена через 2-3 недели после прокола, не раньше. Для установки кольца — выжидают трёхмесячный период.
В первые две-четыре недели прокол может доставлять дискомфорт, немного побаливая. Срок окончательного заживления составляет около шести-восьми месяцев.
Зачем нужно пунктирование и когда его назначают?
 Пунктирование какого-либо органа с односторонней катетеризацией – это прокол его стенок тонкой острой иглой с целью извлечения патологического содержимого, для дальнейшего гистологического исследования на предмет злокачественности для постановки диагноза, или для ввода медикаментов. Не является исключением и верхнечелюстная пазуха: прокалывают её или с целью диагностики, или с целью лечения. Но чаще всего пункутирование пазухи объединяет в себе сразу обе задачи.
Пунктирование какого-либо органа с односторонней катетеризацией – это прокол его стенок тонкой острой иглой с целью извлечения патологического содержимого, для дальнейшего гистологического исследования на предмет злокачественности для постановки диагноза, или для ввода медикаментов. Не является исключением и верхнечелюстная пазуха: прокалывают её или с целью диагностики, или с целью лечения. Но чаще всего пункутирование пазухи объединяет в себе сразу обе задачи.
По большей части при гайморите, протекающем без осложнений, пункция не требуется, т. к. это заболевание успешно лечится с помощью физиотерапии и антибиотиков. В том случае, когда отоларинголог всё же назначил пункцию, её не избежать. Решение о необходимости проведения пункции принимается врачом на основании общего состояния здоровья.
В ряде случаев (когда антибиотикотерапия не оказывает положительного воздействия и гнойное содержимое продолжает аккумулироваться, когда требуется установить, какие бактерии спровоцировали инфекционный процесс, чтобы безошибочно подобрать соответствующий антибиотик, когда у человека наблюдаются такие симптомы, как припухлость, боль, нарушение терморегуляции, плохое самочувствие, когда существует высокий риск возникновения осложнений) пункция с односторонней катетеризацией является единственным вариантом нормализации состояния больного.
Общие рекомендации после ринопластики
Хирург обязательно даст вам индивидуальные рекомендации, чего нельзя делать после ринопластики — с учетом сложности операции, возраста и состояния организма. В целом ограничения такие:
- Старайтесь не дотрагиваться до носа и прилегающих областей. Все выделения удаляйте слегка влажной салфеткой, не нажимая на кожу. Не растирайте швы. Врач сам назначит массаж, если после реабилитации посчитает его необходимым — например, если появляется ненужная горбинка на носу.
- Нельзя сморкаться и чихать на весь период реабилитации. Эти действия могут привести к смещению тканей и хрящей носа. А если у вас насморк и чихнуть необходимо, откройте рот и не зажимайте нос. Также избегайте резкой смены выражения лица, таких как улыбка или смех.
- После снятия повязок можно принимать теплый неконтрастный душ . Ходить в баню, сауну, принимать горячую ванну нельзя по крайней мере около 2 месяцев.
- Прямые солнечные лучи и солярий после ринопластики также запрещены в течение 2 месяцев. Пользуйтесь солнцезащитным кремом с SPF 30, когда вы находитесь на улице, особенно на носу. Слишком много солнца может неравномерно окрасить кожу носа.
- Желательно не пить алкоголь в любом виде около месяца. Он вызывает быстрое расширение и резкое сужение сосудов, что нарушает нормальное кровообращение, усиливает отеки и замедляет восстановление.
- Носить очки после ринопластики нельзя в течение 2-х месяцев: дужка будет давить на переносицу, провоцируя отеки, и может изменить очертания переносицы.
- Посоветуйтесь с хирургом, сколько вам нельзя заниматься спортом. В целом, бег или фитнес, запрещены на протяжении 2-3 месяцев, так как они способствует учащению сердцебиения и приливу крови к лицу. А профессиональные высокотравматичные виды спорта, такие как бокс или альпинизм, после ринопластики лучше оставить навсегда.
1-10 день после ринопластики
Первые 10 дней восстановительного периода обычно самые сложные. Ограничьте активность в течение этих дней, подумайте, как вы будете спать: приблизительно в течение трех недель делать это можно только на спине. Спать на боку и тем более ложиться лицом в подушку в первый месяц нельзя. Приподнимите изголовье или спите на высокой подушке, чтобы уменьшить кровотечение и заложенность носа. После первичного периода восстановления врач скажет, когда после ринопластики можно поворачиваться и спать на боку.
Первые три дня дышать будет возможно только через рот. Вы получите от врача точную инструкцию, как правильно промывать нос. Начать это можно уже на 3-4 день и продолжать в течение месяца. Промывание носа помогает удалить скопившиеся сгустки и нормально дышать.
Вы будете видеть на лице отеки в верхней части лица, синие пятна около глаз в течение двух-трех недель после операции. Отек носа рассасывается еще дольше — до месяца.
Через 7-10 дней на осмотре доктор снимет лангетку вместе со швами, если они не саморассасывающиеся. Повязка-пластырь снимается вместе с гипсом. Как правило после 10 дней люди возвращаются к обычной жизни.
14 дней после ринопластики
Ко второй-третьей неделе заметные отеки исчезают, также как синяки и гематомы. Дольше всего сходит отек надкостницы — до 3 месяцев. Визуально это выглядит, как будто нос немного припухший, а его кончик больше, чем должен быть. Также может оставаться легкая припухлость на лице и синева под глазами. Но обычно через 3 недели пациент практически полностью возобновляет прежнюю активность.
1 месяц после ринопластики
По прошествии месяца на плановом осмотре доктор оценить предварительный результат. Он назначит вам последующие осмотры в течение года: не пропускайте их. Так вы сможете избежать осложнений после ринопластики. Внутренние глубокие отеки сходят долго, на это может потребоваться от 4 до 12 месяцев, в зависимости от индивидуальных особенностей организма.
Стабильный результат можно будет оценивать не ранее, чем через год: ожидаемую форму нос примет через 8-12 месяцев после ринопластики.



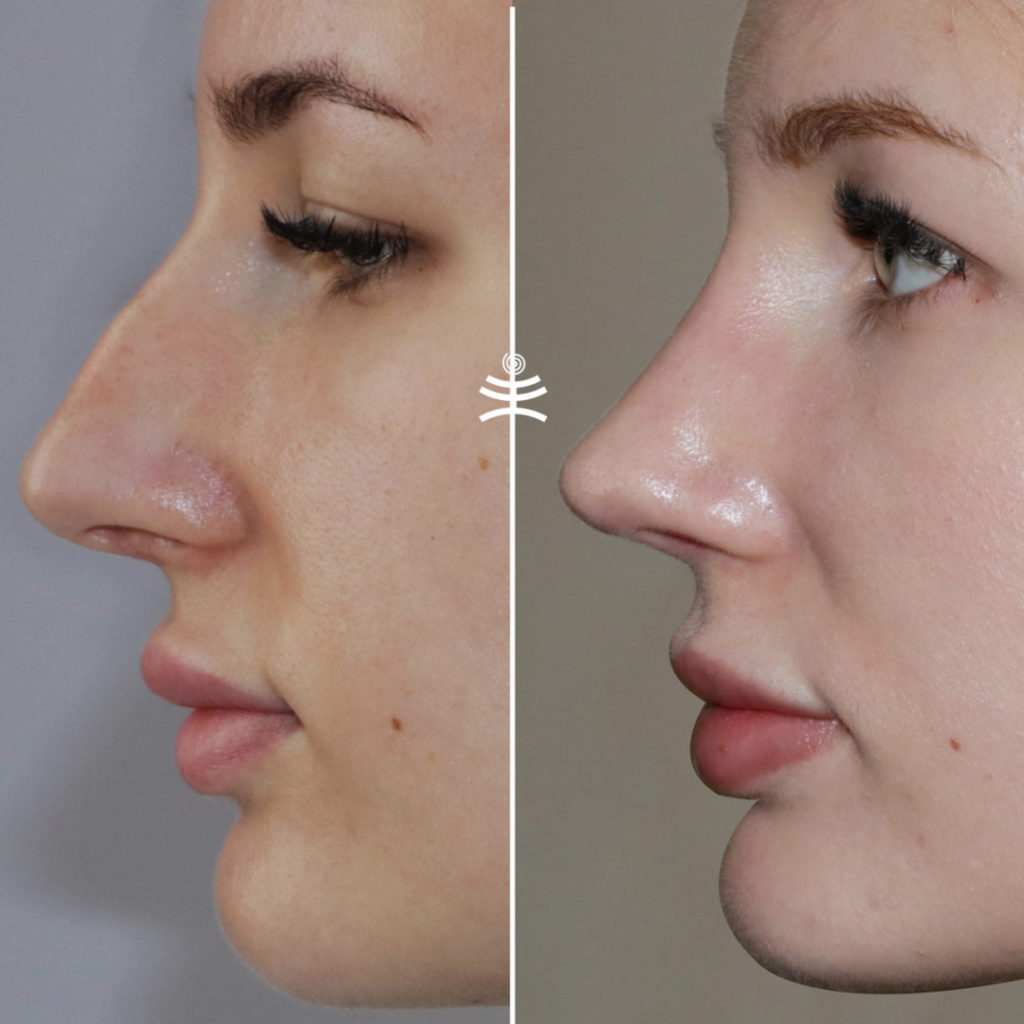
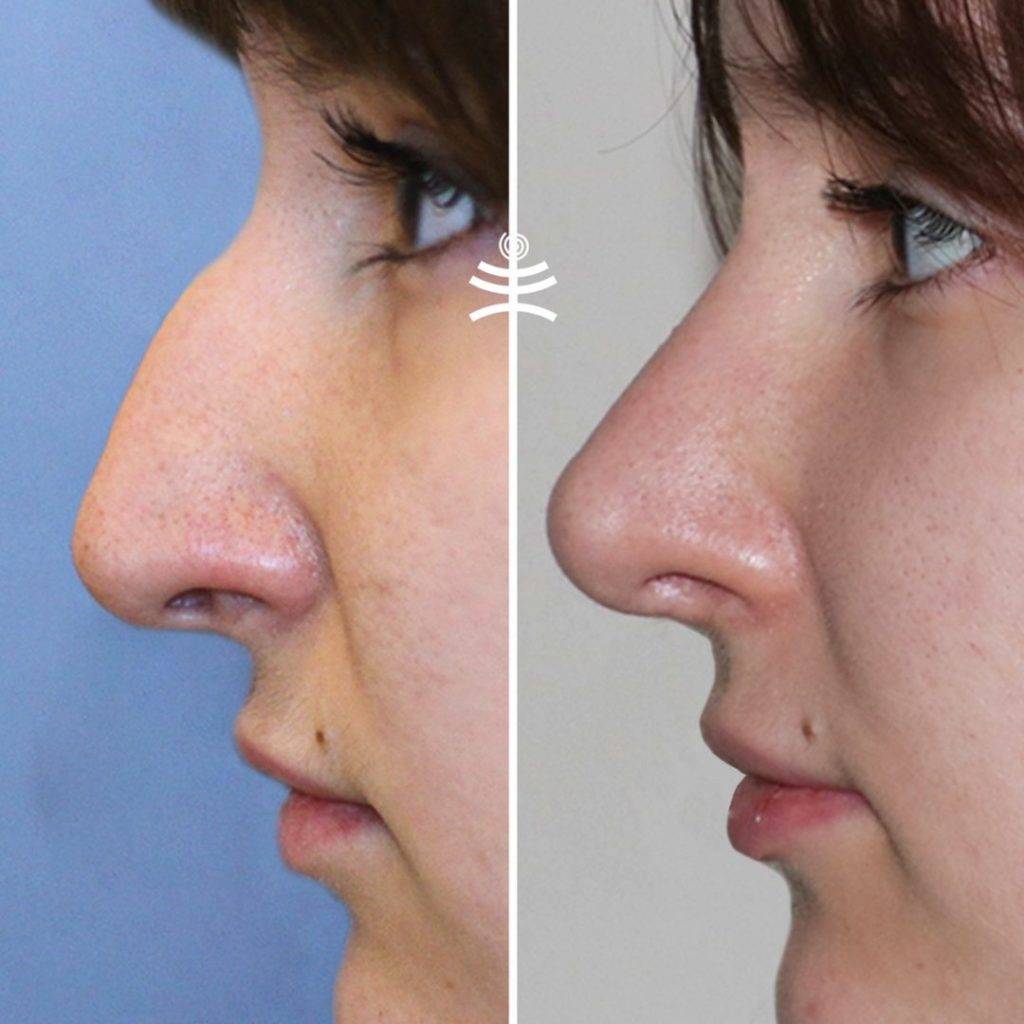
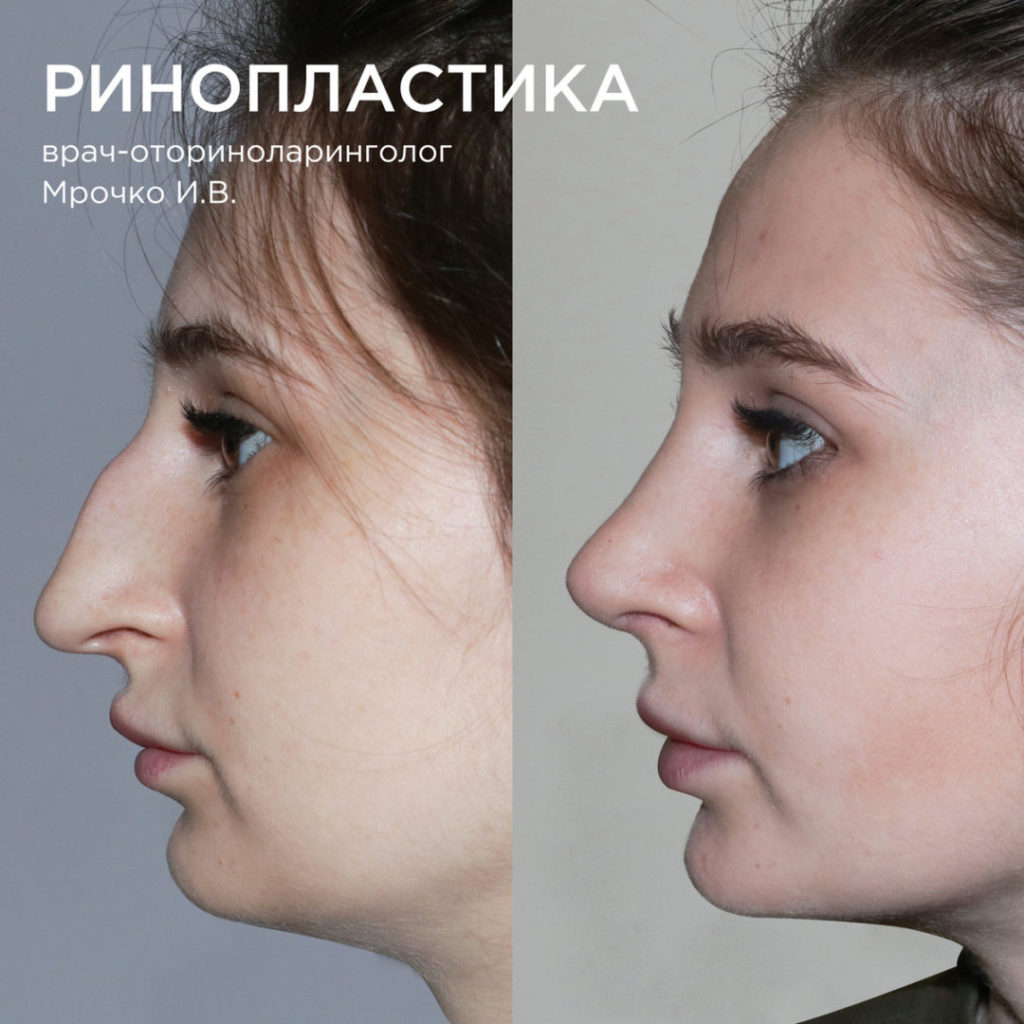 Фото до и после ринопластики
Фото до и после ринопластики
26.04.2022
Уход за пирсингом губы
Заживление. От одной недели до 3 недель.Уход:Процедура промывания — стандартное полоскание антисептическим раствором ДЛЯ ПОЛОСКАНИЯ 3-5 раз в день или согласно аннотации к раствору. Помните, что наружные растворы Х./М. не подходят для промывания ротовой полости. Однако можно делать компрессы на 2-3 минуты, используя растворы Х./М., прикладывая тампоны к внутренней и внешней сторонам прокола.Сразу после операции в течение 4 часов нельзя употреблять алкоголь, курить, принимать пищу (любую). Однако, можно скушать мороженое, после чего обязательно прополоскать рот!На протяжении всего периода заживления Вы должны следить за своей диетой, ограничить прием алкоголя, воздержаться от курения
Кушать можно йогурты, другие молочные продукты, каши, выпечку, фрукты (кроме цитрусовых) — одним словом щадящую пищу.Не рекомендуется кушать горячее, соленое, острое; алкогольные напитки употреблять с большой осторожностью, т.к. спирт даже в небольшой концентрации при попадании в прокол уничтожает защитную пленку и растворяет новообразовывающиеся ткани — рана откроется заново
Ограничьте себя от поцелуев, орального секса, пока прокол не заживет полностью — это может легко привести к заражению.
Как проходит процедура?
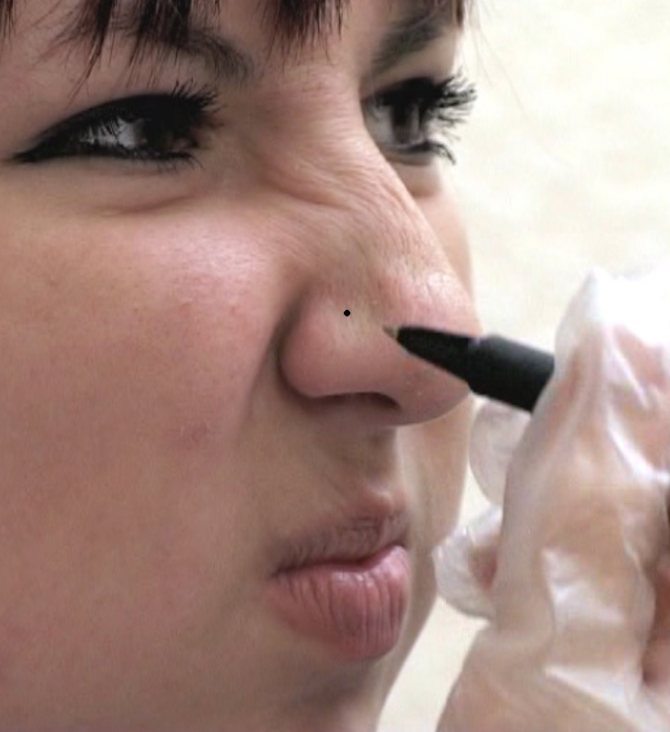
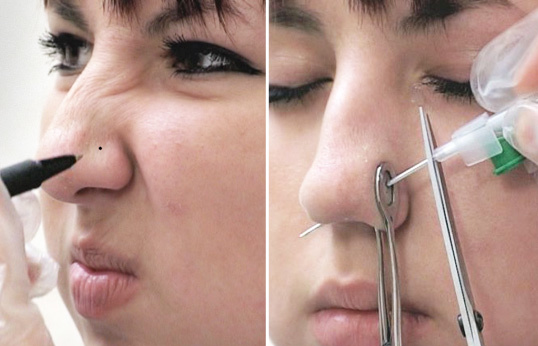
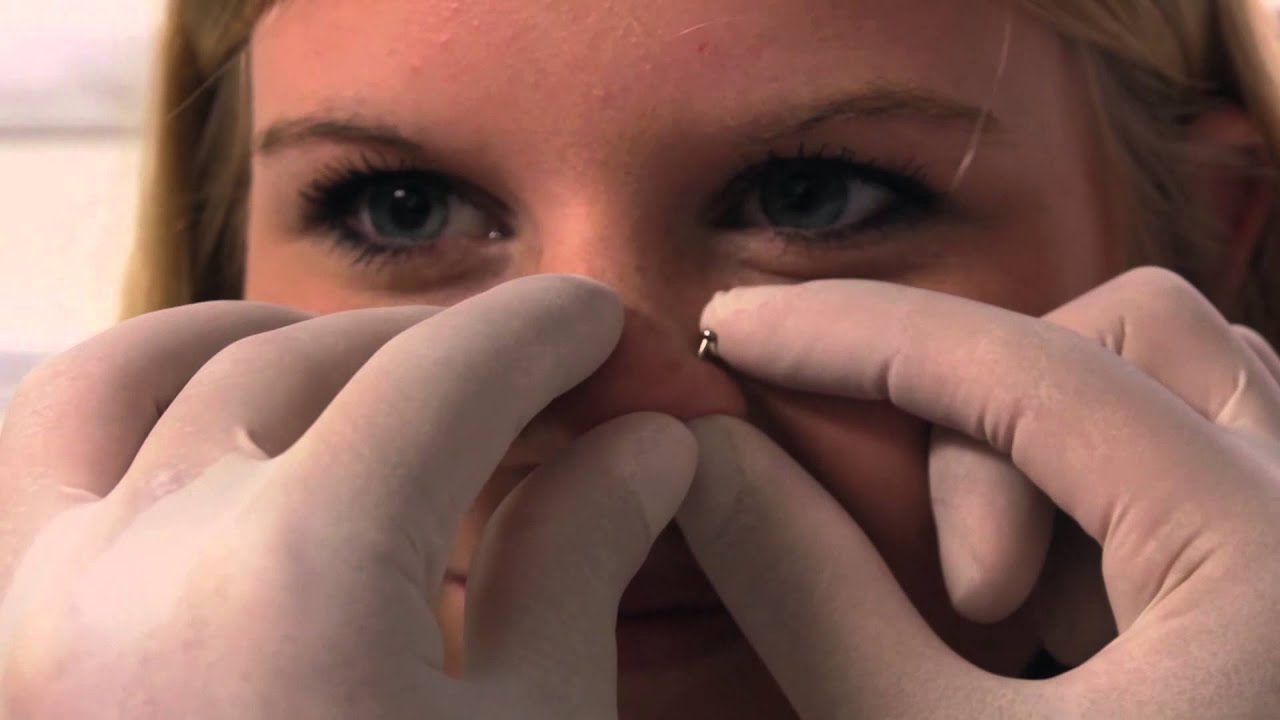
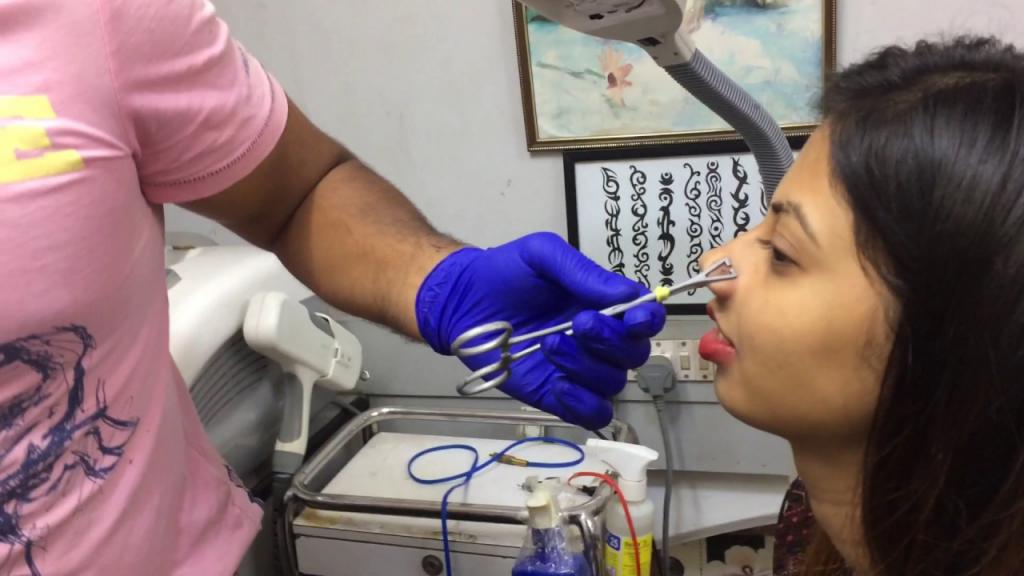
Прокол носовой перегородки выполняется по следующей схеме:
- подбор украшения и диаметра прокола;
- после тщательной подготовки стерильного инструмента мастер обрабатывает зону прокола антисептиком;
- тоннель формируется с помощью иглы с катетером;
- после введения иглы мастер отрезает ее кончик и вводит в полость украшение;
- после установки декора зона прокола обрабатывается антисептиком еще раз, чтобы минимизировать риск инфицирования тканей;
- по окончании процедуры мастер дает пациенту рекомендации, которые необходимо соблюдать в период реабилитации.
От правильности ухода напрямую зависит время заживления кожи. Чаще всего период реабилитации длится около 8-10 недель.