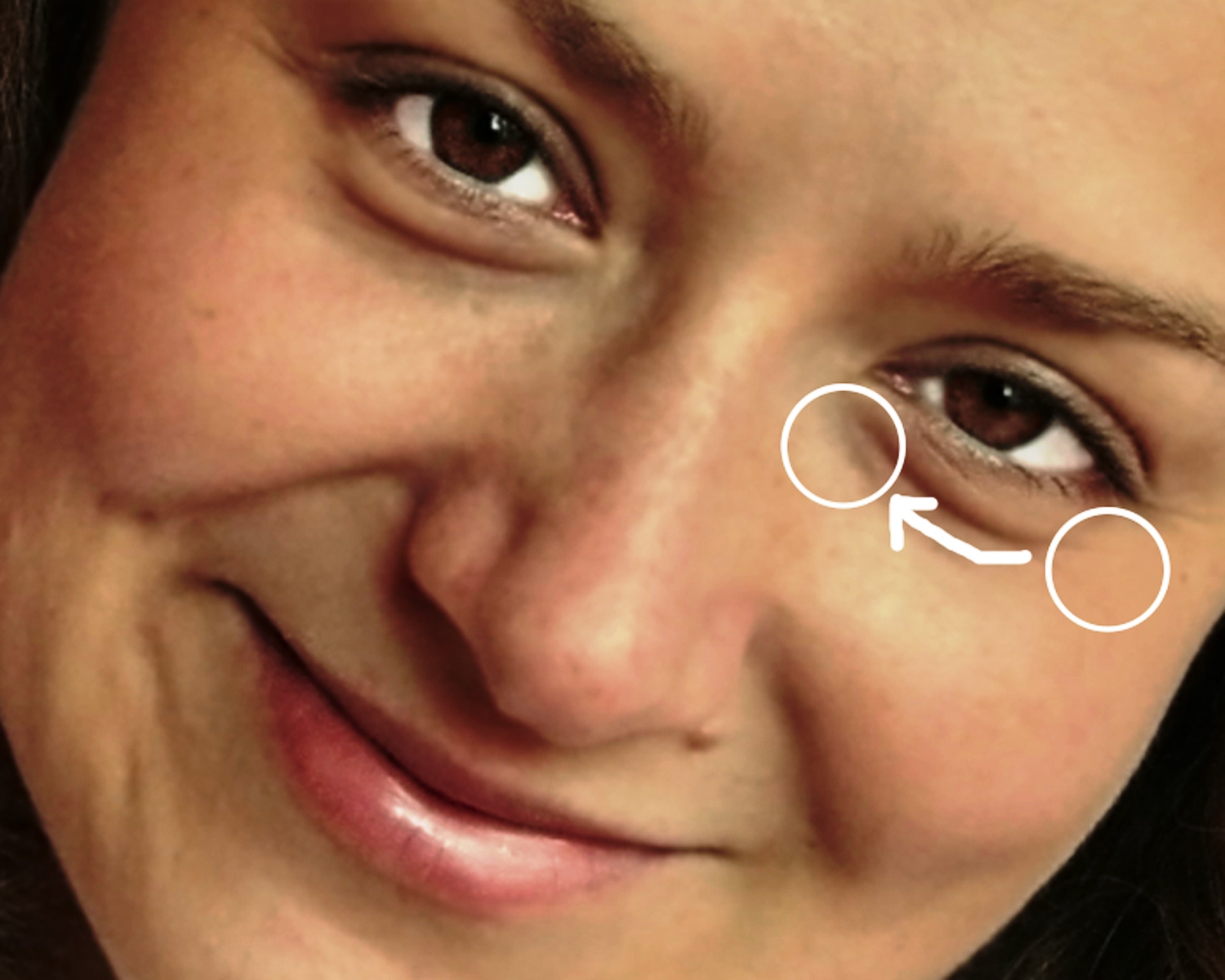Этапы диагностики
Консультация и осмотр терапевта. После подробной беседы и врачебного осмотра пациент может быть направлен на консультацию к другим специалистам в зависимости от этиологии заболевания: кардиологу, аллергологу, эндокринологу, нефрологу, урологу и др.
Лабораторные исследования. В первую очередь проводятся:
- общий (с лейкоцитарной формулой) и биохимический анализы крови;
- общий анализ мочи.
- Инструментальные исследования:
- ЭКГ;
- эхоКГ;
- УЗИ сосудов нижних конечностей;
- рентген органов грудной клетки.
Далее врач назначает комплекс исследований в индивидуальном порядке в каждом отдельном случае.
Чтобы эффективно устранить отеки, необходимо точно знать, каким заболеванием они вызваны. Отек – не самостоятельная болезнь, а симптом. Диагностика на современном оборудовании позволит определить причину патологии. Полученная информация дает возможность врачу подобрать наиболее эффективное лечение. Не откладывайте заботу о своем здоровье на потом. Запишитесь на консультацию к врачу сегодня, чтобы сохранить бодрость на долгие годы.
Профилактика
Если говорить о непатологических отеках под глазами – избежать их или снизить вероятность их развития можно следующим образом:
соблюдать правила ношения и хранения контактных линз и своевременно заменять такие изделия, по окончанию срока действия;
- не употреблять перед сном соленых, острых, жареных блюд и пить меньше жидкости;
- в осенне-весенний период для укрепления иммунитета принимать витаминные комплексы;
- следить за реакцией организма на различные потенциальные аллергены и исключать контакт с ними.
Также следует внимательно относиться к здоровью глаз и соблюдать правила личной гигиены.
Обратите внимание! При обнаружении первых признаков офтальмологических заболеваний следует незамедлительно пройти обследование у специалиста.
А людям в возрасте 35-40 лет необходимо проходить такие проверки регулярно (хотя бы раз в год), так как некоторые патологические процессы могут на начальных стадиях протекать незаметно.
Часто задаваемые вопросы
Какие отеки должны стать поводом для обращения к врачу?
Записаться на прием к врачу рекомендуется при опухшей, растянутой или блестящей коже. Немедленно обратитесь в больницу, если появляется одышка, боль в груди и затруднение дыхания. Это могут быть признаки отека легких, который требует оперативного лечения.
Как отличить почечные отеки от сердечных?
При нарушении почечных функций наблюдается снижение суточной выработки мочи, заметны отеки век и одутловатость лица особенно по утрам. К концу дня симптоматика уменьшается или исчезает.
При сердечных нарушениях жидкость распространяется вверх от ступней и голеней. Клинические проявления не претерпевают изменений в зависимости от времени суток и питания. Сопутствующие симптомы – боли за грудиной, сердечные приступы и чувство нехватки воздуха.
Как отличить отеки при болезнях конечностей от почечных?
Отечность при патологиях крови и лимфы, при ревматизме и травмах неравномерная. С одной стороны тела она будет выражена более сильно. Процесс сопровождается покраснением кожного покрова, ухудшением самочувствия и повышением температуры тела.
Почечная отечность не характеризуется появлением местных признаков. В данном случае эффективны мочегонные препараты. При заболеваниях конечностей помочь могут только противовоспалительные и нормализующие процессы кровообращения средства.
Чем отличаются отеки при болезнях щитовидной железы от других?
Отечность, вызванная дисфункцией щитовидной железы, имеет ряд отличий. Главная из них – отсутствие ямки после надавливания на кожу. Это связано с тем, что в тканях скапливается слизь, а не вода.
При недостаточности гормона щитовидной железы также присоединяется сухость и желтушность кожного покрова. Лицо по внешнему виду напоминает маску. Начинают выпадать ресницы и брови, борода и усы. Наблюдается опухание боковой поверхности шеи. Прием мочегонных препаратов не дает результата.
Общий отек
Легочно-сердечная недостаточность. Под действием силы тяжести отечная жидкость скапливается в самой низкорасположенной части тела. У лежачих больных это области крестца и поясницы. Сопутствующие симптомы – одышка, набухание шейных вен, застойная печень, асцит, гидроторакс и другие признаки легочно-сердечной недостаточности.
Болезни почек
При гломерулонефрите, пиелонефрите и иных заболеваниях почек отеки образуются сначала на лице (на веках), а затем на конечностях и туловище. При развитии нефротического синдрома отек может постепенно распространиться на все тело, включая серозные полости (в этом случае говорят об отечном синдроме).
Цирроз печени
Помимо отека, присутствуют другие признаки цирроза печени – асцит, расширение вен пищевода (что определяется с помощью ФГДС), кровотечение из пищевода, расширение геморроидальных вен, печеночная недостаточность.
Истощение
Отек подобного происхождения бывает при голодании, алкоголизме и некоторых заболеваниях желудочно-кишечного тракта, сопровождающихся ускоренным выведением белков из организма. Отекают голени и стопы, лицо становится одутловатым (безбелковые отеки).
Профилактика
Как мы писали ранее, отеки могут быть следствием сердечно-сосудистых, эндокринных, урологических заболеваний
Чтобы этого не допустить, важно 1 раз в год проходить полный чекап организма. В него входит сдача специальных лабораторных анализов и инструментальные методы диагностики
Более подробную информацию можно узнать на консультации врача антивозрастной и превентивной медицины, которые проходят в клинике Expert Clinics.
Что касается методов профилактики отеков, не связанных с заболеваниями, то они сводятся к следующим рекомендациям:
- Для сна выбирайте жесткую подушку. Так она будет препятствовать притоку жидкости.
- Употребляйте не менее 1,5 литров воды в день, чтобы не допустить обезвоживания организма.
- Занимайтесь кардионагрузками. Такие виды упражнений не только придадут телу тонус, но и улучшат работу сердца и кровообращение.
- Пересмотрите свое питание. Ограничьте употребление соли, маринадов, копченостей.
- Начинайте каждое утро с контрастного душа. После этого ритуала лицо будет отекать с гораздо меньшей вероятностью.
Профилактика ангионевротического отека век
Чтобы снизить риск образования повторного отека век Квинке, пациент должен неукоснительно соблюдать полученные от лечащего врача рекомендации. В большинстве случаев они сводятся к ряду простых и выполнимых в домашних условиях правил:
- В первые дни после оказанной скорой медицинской помощи не использовать горячую воду (только теплую — до 37 градусов);
- Применять исключительно мягкое, щадящее кожу мыло;
- По мере исчезновения симптомов делать холодные или прохладные компрессы;
- Строго придерживаться гипоаллергенной диеты (особенно при пищевом виде ангионевротического отека век);
Принимать исключительно те препараты, которые назначаются лечащим врачом;
Не прибегать к самостоятельному лечению любых других патологий и советоваться со специалистом перед каждым применением лекарственных средств;
Избегать стрессовых ситуаций;
Заботиться о недопущении грибковых, паразитарных и вирусных инфекций (в том числе гриппа);
С осторожностью относиться ко всяким воздействиям на ранее пораженные участки кожи вокруг глаз (отказаться от применения косметики);
При наследственном отеке век Квинке перед проведением запланированных операций (в том числе стоматологических) обязательно осуществлять профилактическое лечение;
Ограничивать интенсивность физических нагрузок.
Все эти рекомендации при их обязательном соблюдении помогут избежать возможных рецидивов.
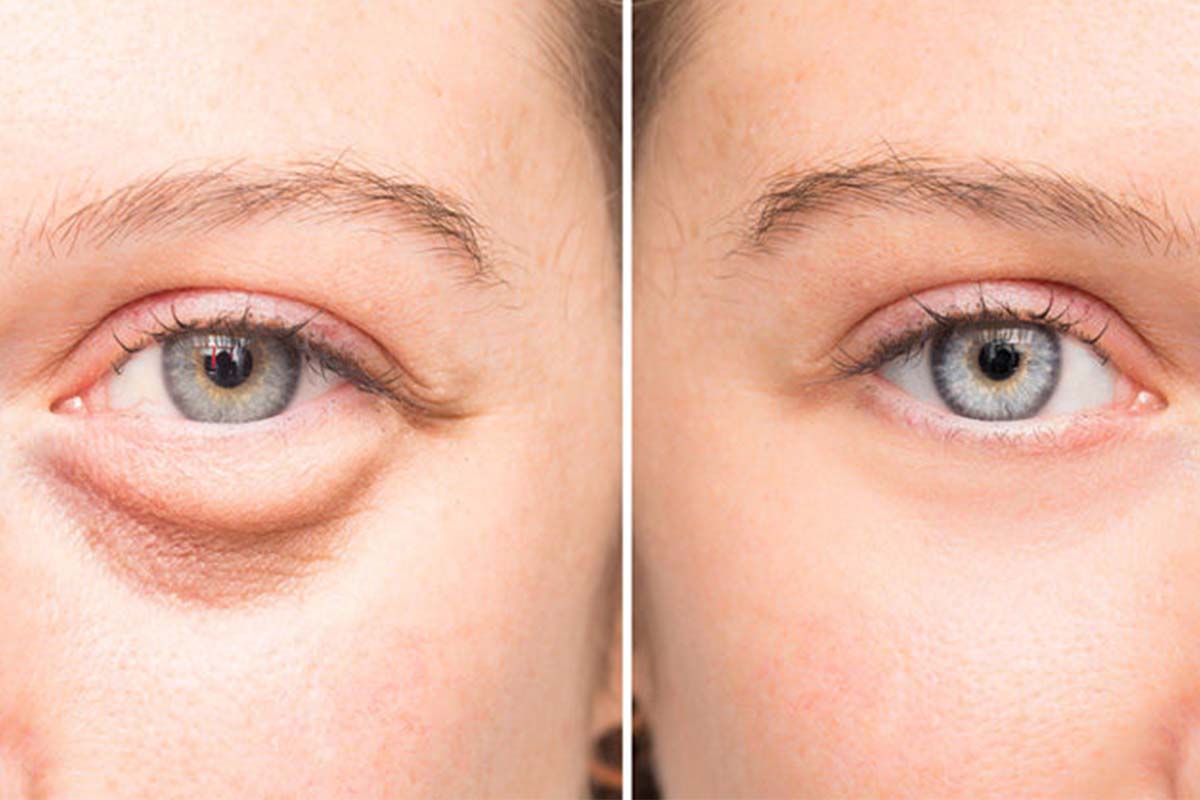
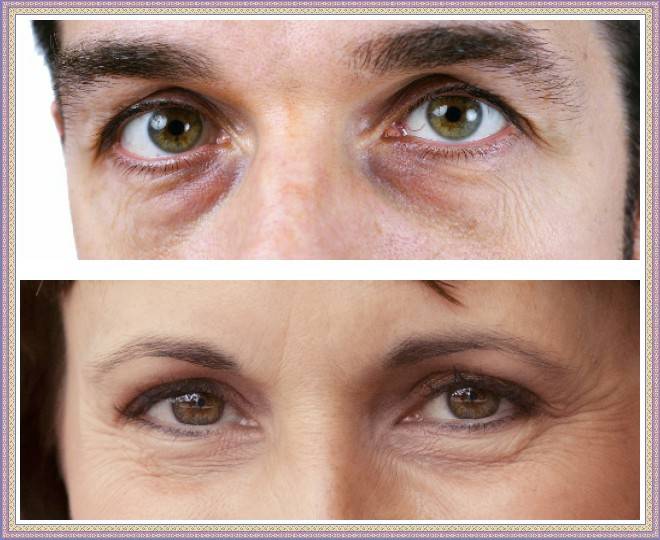
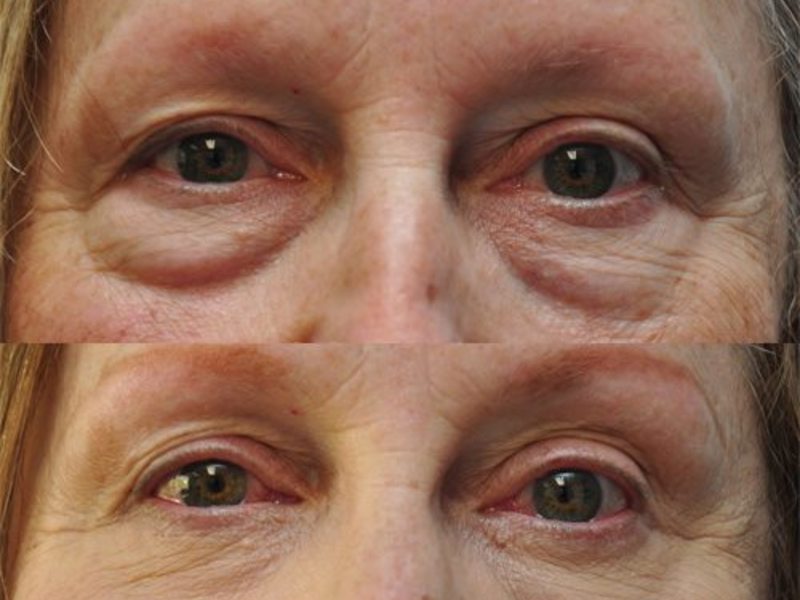
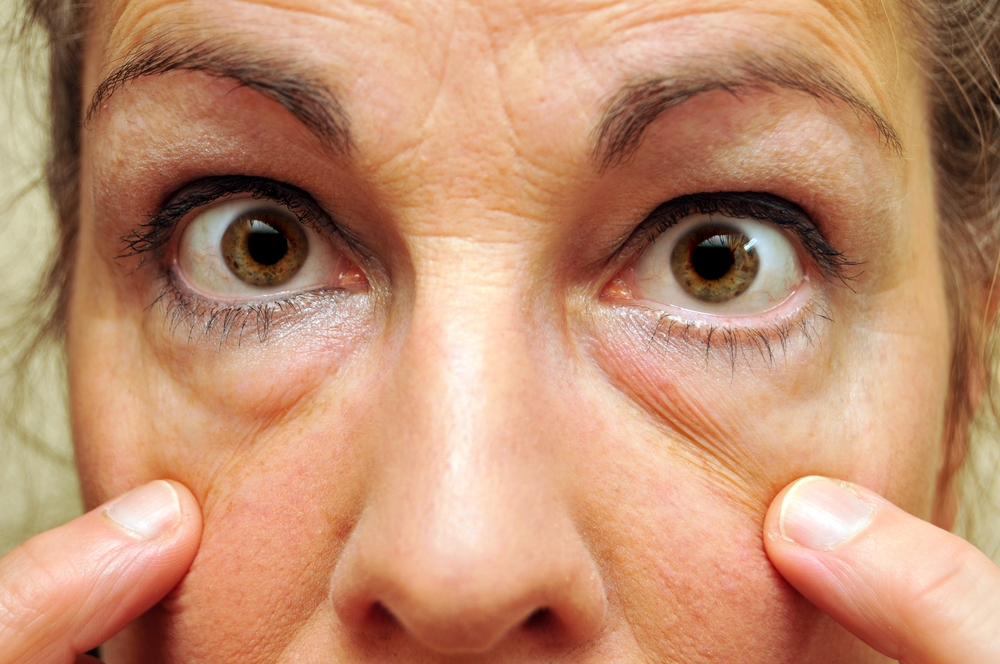
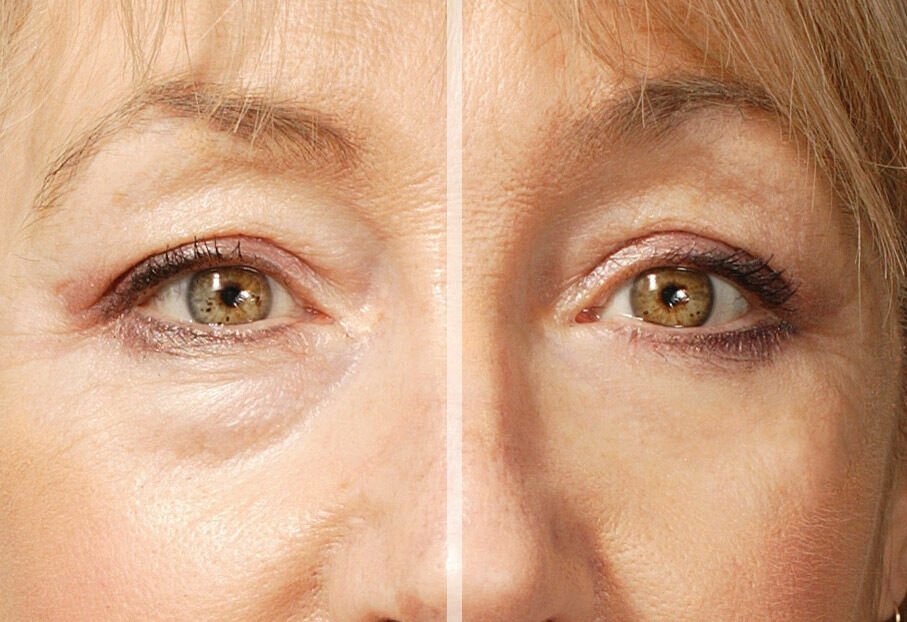
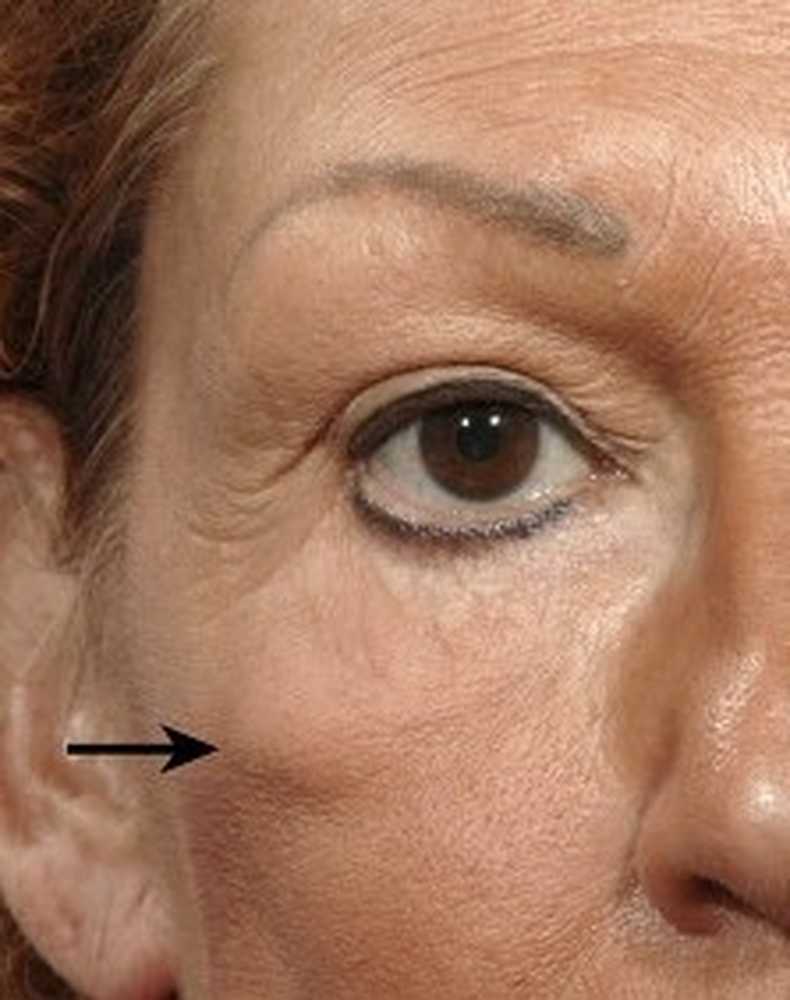
Истинные причины образования грыж под глазами.
А теперь покажем вам несколько картинок из учебника
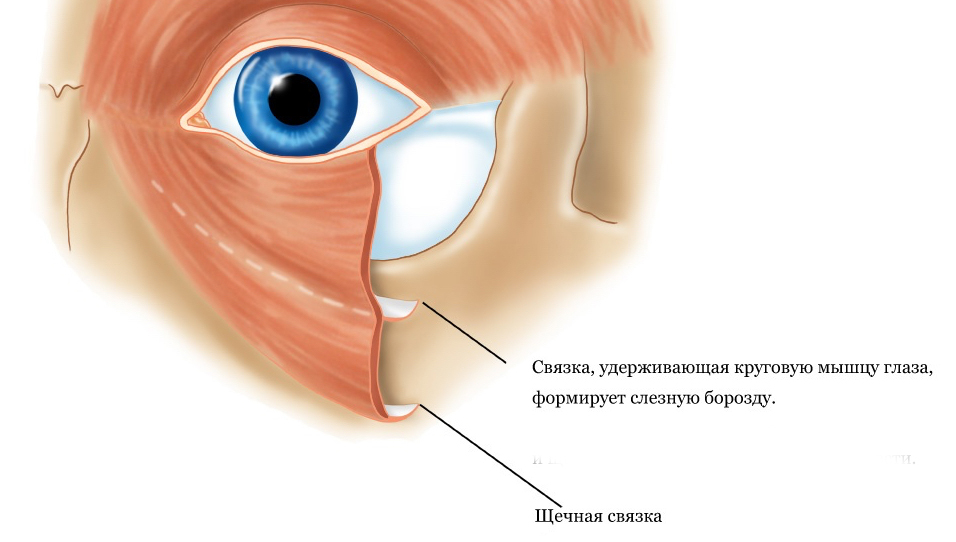
анатомии, чтобы вы понимали строение этой области, это очень важно для определения тактики лечения этих образований. С возрастом все наши ткани изнашиваются и растягиваются, включая кожу, мышцы и связки
С возрастом все наши ткани изнашиваются и растягиваются, включая кожу, мышцы и связки.
Более того, с возрастом изменяется наш череп – глазницы расширяются, а кости черепа как бы отступают назад.
В связи с этими изменениями, глубокие жировые пакеты глазницы, которые служат как бы “амортизаторами” глазного яблока, начинают выпирать вперёд, растягивая связки и мышцу.
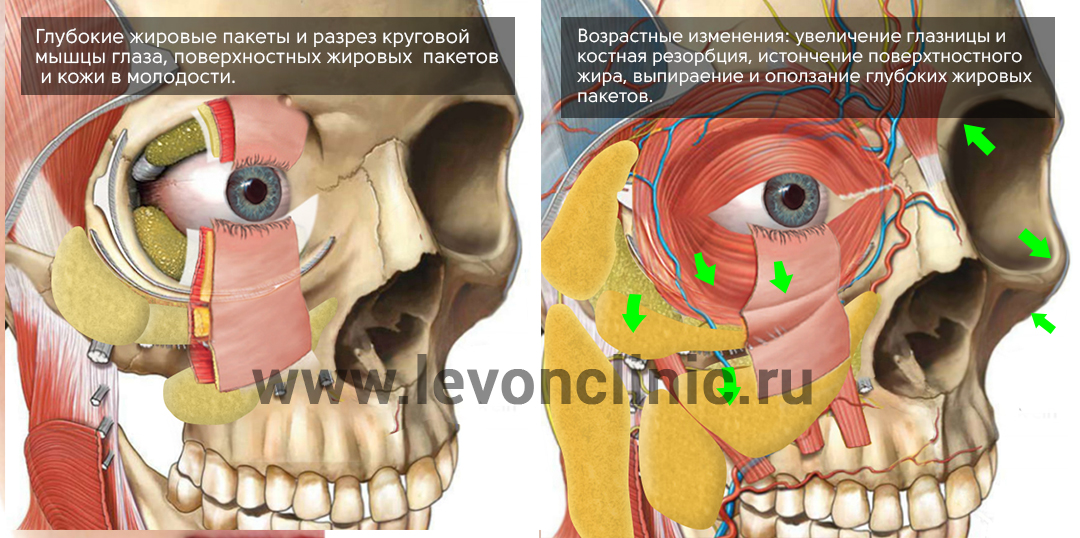
Выпирающий из глазницы жир и является причиной возникновения мешков под глазами.

Поздравляем, теперь вы знаете даже больше, чем некоторые
косметологи, которые советуют лечить и устранять малярные мешки и грыжи нижнего
века кремами и мазями.
Итак, важные выводы –
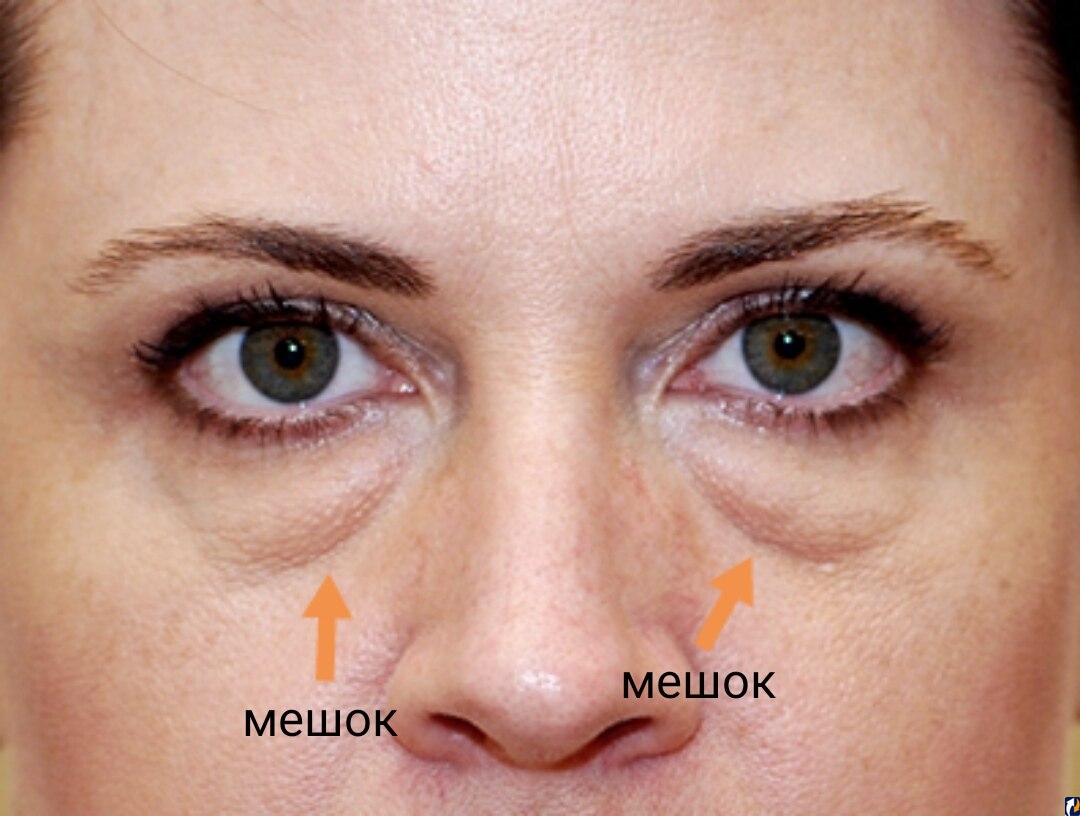
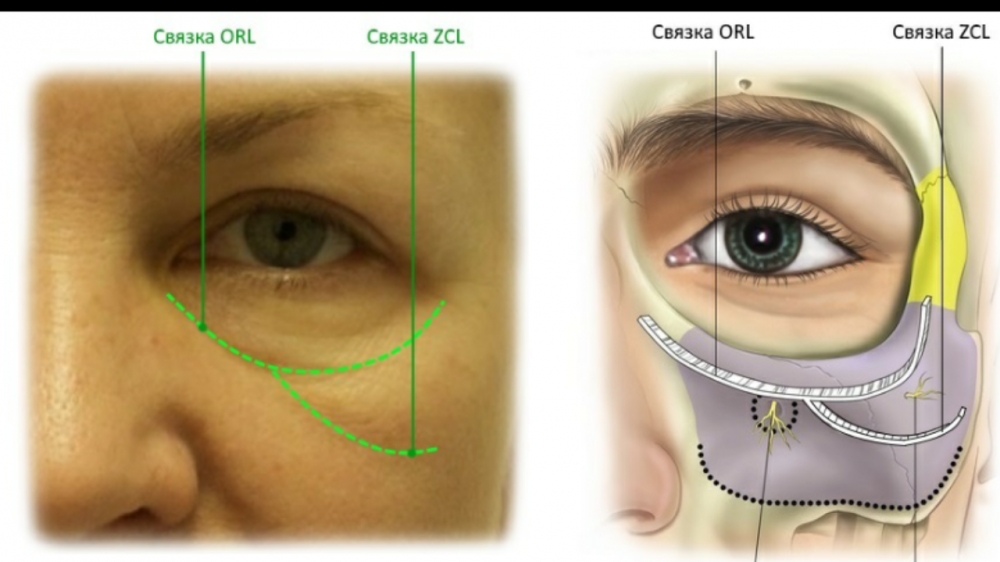
- Классический «мешок под глазом» называется
грыжей нижнего века. - Отёк на скуле под глазом называется малярным
мешком - Носослезная и средне-щёчная борозда разделяет
эти образования. - Если кожа растянулась сильнее мышцы и связок, то могут образовываться так называемые “кожные” мешки нижнего века.
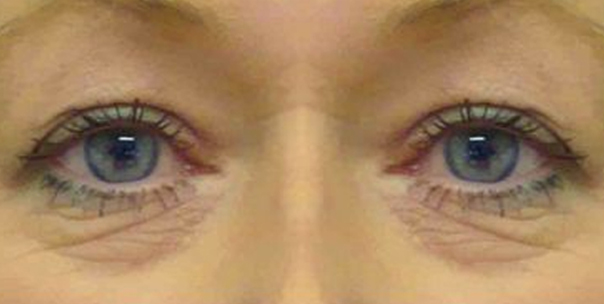
Кожные мешки в области нижнего века образуются при сильной мимической активности и растянутой коже, а также возможно их образование в молодом возрасте после похудения.
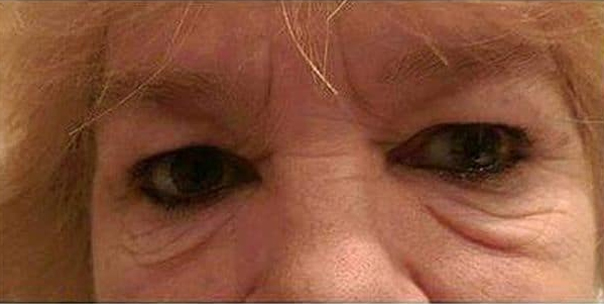
Причины образования отёков
В достаточно молодом возрасте образование мешков под глазами
может быть вызвано излишней отёчностью. Обычно, в этом случае выраженные малярные
мешки не проявляются, однако от недуга может страдает вся область под глазами, вплоть
до скуловой части.

Источником
возникновения отеков под глазами может быть внешнее воздействие различных
факторов, возраст, а также заболевания.
Источники
- Самуйло Е.К., Козлов Р.С., Кречикова О.И., Сухорукова М.В. Бактериальные инфекции в офтальмологии: стандартизация фармакотерапии на основе объективных данных // Проблемы стандартизации в здравоохранении. — 2013. — №3-4. — С. 21-28
- Трубилин В.Н., Полунина Е.Г., Анджелова Д.В., Евстигнеева Ю.В., Чиненова К.В., Кумар В., Пожарицкий М.Д. Алгоритм лечения мейбомиита, ячменя и халязиона // Офтальмология. — 2019 — №16(4). — С. 515–521.
- Deibel, JP; Cowling, K. Ocular inflammation and infection // Emergency Medicine Clinics of North America. — 2013. — May (т. 31, № 2). — С. 387—397.
- Lindsley K, Nichols JJ, Dickersin K. Non-surgical interventions for acute internal hordeolum. Cochrane Database Syst Rev. 2017 Jan 09; 1: CD007742.
- McAlinden C, González-Andrades M, Skiadaresi E. Hordeolum: Acute abscess within an eyelid sebaceous gland. Cleve Clin J Med. 2016 May; 83(5): 332-4.
Как появляются отёки
Причины скопления влаги в тканях делятся на три большие группы, в зависимости от механизма своего возникновения:
- Гидростатические (застойные) вызываются повышением давления в сосудах. Они возникают при нарушениях работы почек, которые не успевают выводить жидкость из организма, и сердечно-сосудистых патологиях. В этом случае повышается давление в капиллярах – мельчайших кровеносных сосудах. Лишняя влага выходит в ткани и застаивается в них.
- Гипопротеинемические возникают из-за низкого содержания белков в крови. Их появление вызвано срабатыванием компенсаторного механизма, который держит концентрацию веществ, в том числе белковых, в нашем организме примерно на одном уровне. Поэтому излишняя влага уходит из кровеносного русла в более богатую белками окружающую ткань. В результате возникает отек.
- Мембраногенные появляются из-за ослабления стенок сосудов, возникшего из-за травм, воспалительных процессов и других болезней, способствующих этому.
- Слизистые, возникающие при снижении функции щитовидной железы – микседеме. Их причиной служит скопление слизистых соединений в тканях. Такая припухлость достаточно плотная, не оставляющая ямок при надавливании.
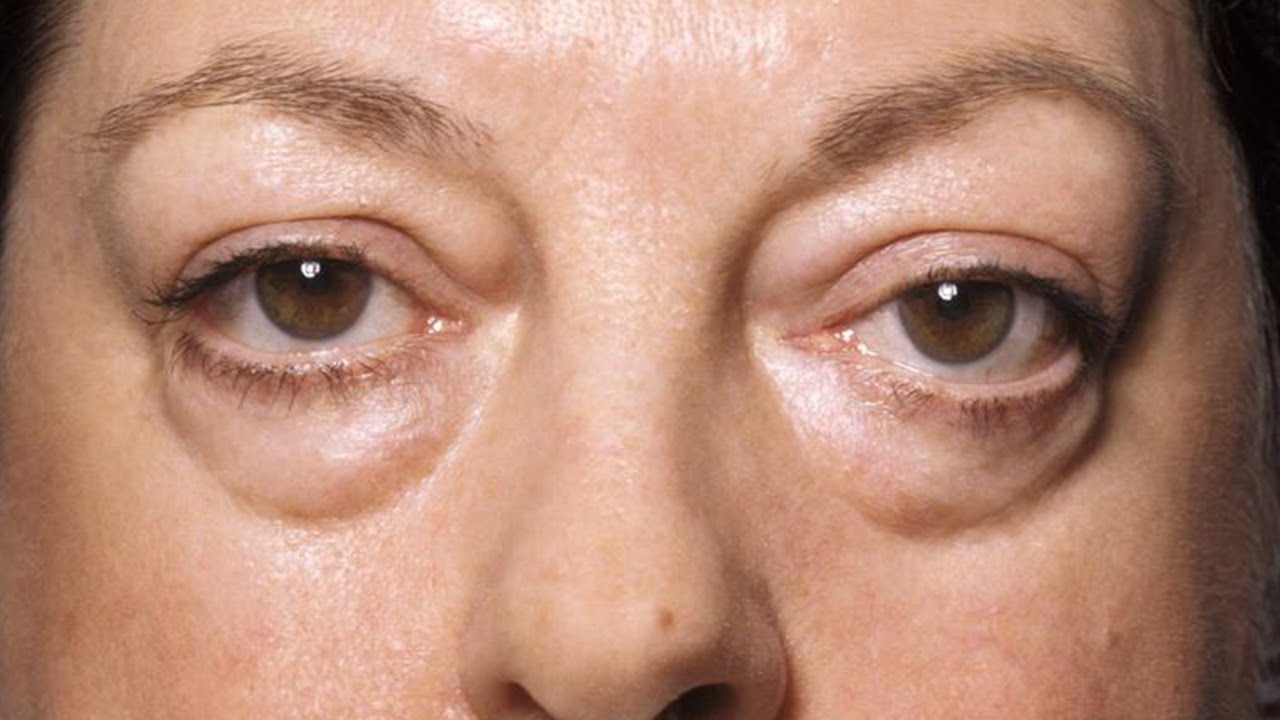
Симптомы отечности глаз
Специалисты рассматривают два варианта отечности: когда отекают веки, конъюнктива, орбиты или подкожная клетчатка под глазами. Отекать может оба или один глаз, причем чаще всего без дополнительных симптомов. Односторонний отек при отсутствии других симптомов обычно не является поводом для беспокойства. А вот при наличии сильной отечности верхнего и нижнего века (с одной или двух сторон) стоит проверить здоровье. Наряду с отечностью могут появиться такие симптомы:
- ограниченное зрение (особенно из-за сильного отека);
- обильное слезотечение;
- светобоязнь;
- ощущение сухости;
- шелушение кожи.
Иногда при сильной припухлости появляются слизистые выделения. Они могут иметь липкую консистенцию, быть влажными или засохшими. Отечность век также может сопровождаться болезненными ощущениями, покраснением, раздражением слизистой оболочки.
Чем отличаются отеки при болезнях щитовидной железы от других
Чтобы отличить отечность, вызванную снижением работы щитовидки, от почечной, нужно надавить пальцем на припухлость. При гипофункции железы (микседеме) на коже не останется ямки. Это отличие вызывается особенностями нарушения, при котором в тканях скапливается не вода, и слизь. Микседематозные проявления одинаковы утром и вечером и не связаны с употреблением пищи.
Недостаточность гормона щитовидной железы сопровождается и другими симптомами. Кожа становится сухой, шелушащейся с желтоватым оттенком, а лицо напоминает маску. Выпадают брови, ресницы, усы, борода, опухает боковая поверхность шеи.
Попытки убрать отечность с помощью мочегонных препаратов не дают успеха, поскольку слизь, в отличие от воды, с их помощью не выводится.
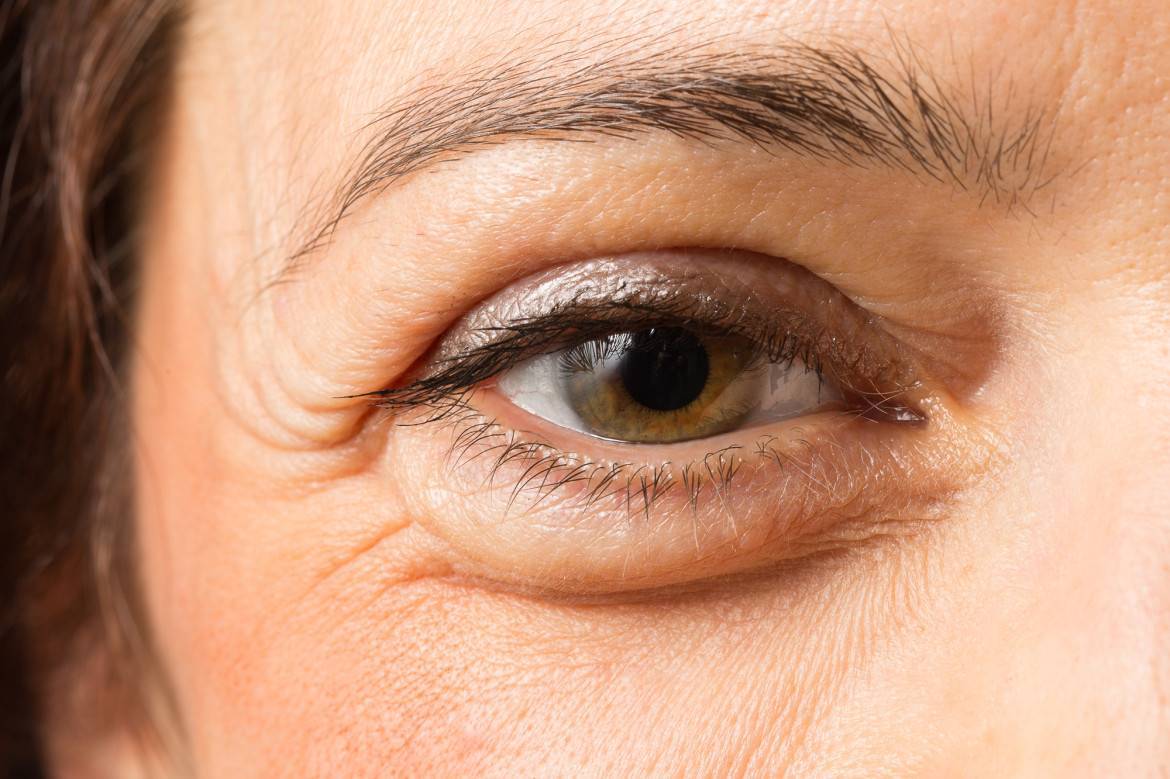
Симптомы отеков век над глазами
Имейте в виду! Отеки верхних век глаз могут сопровождаться такими симптомами:
- зуд, раздражение и жжение кожи над глазами;
- изменение цвета кожи век (она становится более темной или синеватой или наоборот бледнеет);
- на ощупь кожа век становится более плотной;
- при смыкании глаз возникает чувство натяжения век;
- прикосновения к векам вызывают дискомфортные или болезненные ощущения;
- на поверхности век проступают сосуды и капилляры;
- возможно появление мелкой сыпи.
Возможно проявление и других непривычных признаков или ощущений. При их появлении необходимо пройти обследование, которое позволит точно установить причину появления отечностей.
Как проводится лечение
Терапия зависит от особенностей и характера повреждения. Сразу после травмы можно положить на место травмы лед. Дальнейшие методы лечения могут быть довольно разнообразными.
Так, может быть довольно эффективной ультравысокочастотная терапия (УВЧ). Это физиотерапевтический метод, основанный на работе электромагнитных полей с ультравысокой частотой. К пациенту их подводят при помощи электродов. Эта процедура поможет уменьшить болевые ощущения, избавит от отеков, останавливает воспалительные процессы, необходима для стимуляции кровообращения.
Противопоказана УВЧ кормящим мамам, людям, у которых есть злокачественная опухоль или проблемы с сердцем, при тромбозе, высокой температуре, низком давлении, при ишемии, после инфарктов.
Популярностью пользуется и лазерная терапия. Излучение проникает на достаточную глубину, улучшает метаболические процессы и активизирует процессы регенерации.
Магнитотерапия. Магнитное поле воздействует на организм, молекулы воды в клетках с тканями намагничиваются. Свободные радикалы сливаются, воспалительные процессы останавливаются. Противопоказана магнитотерапия при проблемах с психикой, туберкулезе, людям с кардиостимулятором, при тромбофлебите, при наличии инфекций. Магнитотерапия хороша своей доступной ценой.
Если в районе гематомы на ноге после ушиба скопились сгустки крови, удалить их можно хирургическим путем. Иногда место скопления крови вскрывают.
Иногда пациента могут госпитализировать в хирургию. Некоторые кровоизлияния нуждаются в дренировании. Далее проводится терапия при помощи антибиотиков.
При лечении важна и диета. Так, в меню должны обязательно быть белки. Необходимо есть индейку, творог, куриную грудку, рыбу, яйца. Можно употреблять витаминные добавки, особенно с витаминами группы В. Так, витамин В12 ускоряет свертываемость крови. Помогает устранить синяки и витамин К.
Поможет избавиться от гематомы после ушиба и лечебная физкультура. После занятий ЛФК нужно принять горизонтальное положение, при этом место травмы необходимо поместить на возвышение. Также могут назначить лечебный массаж и кинезиотейпирование.
Отек и гематома после ушиба могут быть довольно опасной травмой. Они могут привести к воспалительным процессам, инфекциям и другим проблемам. В этом случае помимо терапевтических процедур может понадобиться помощь врача-хирурга.
Многие задаются вопросом, чем убрать гематому после ушиба в домашних условиях. Если долго не проходит гематома после ушиба, можно использовать размятые капустные листы (в качестве компресса), бодягу. Популярно и такое средство для рассасывания гематом после ушибов, как мумие (в виде тампонов). Но иногда избавляться от гематомы после ушиба не требуется — она может пройти сама.
Лечение в зависимости от причин
Отек век не рекомендуется лечить симптоматически, пытаясь только устранить этот симптом.
Внимание! Необходимо точно диагностировать причину развития такого нарушения и заниматься этой проблемой – при назначении адекватного лечения отеки быстро пройдут без принятия специальных мер.
Вне зависимости от заболевания врач может выписать противоотечные средства наружного применения – крема или мази, которые в большинстве случаев способны быстро устранить симптом.
Но помимо их нанесения следует придерживаться курса, предполагающего применения определенных медикаментозных препаратов при разных патологиях.
При ячмене
Нечасто, но верхнее веко может опухать при ячмене (иногда такой гнойник возникает над глазом, хотя чаще всего он образуется на нижнем веке).
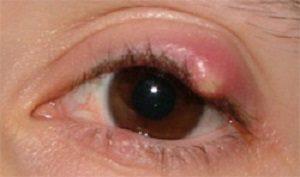
Наиболее рациональнождать, пока гнойник не вскроется сам.
Но при этом дополнительно можно использовать прогревания, а на протяжении всего времени лечения можно также применять противовоспалительные средства.
Хуже, если ячмень развивается не снаружи, а изнутри века – в этом случае мази закладывают с его внутренней стороны, что может доставлять болезненные и дискомфортные ощущения.
Также в таких случаях выполняются закапывания офтальмологических растворов (не только противовоспалительных, но и обеззараживающих, так как в случае вскрытия гнойника его содержимое попадает на слизистую оболочку и может вызвать ее воспаление).
При конъюнктивитах
Помните! При конъюнктивитах отечности могут быть разной степени тяжести в зависимости от происхождения заболевания. Наиболее заметны отеки верхнего века при бактериальном конъюнктивите.
В таких случаях могут использоваться препараты, которые оказывают не только антибактериальное, но и противоотечное действие:
- пиклоксидин;
- тетрациклиновая мазь;
- ципрофлоксацин;
- гентамициновая мазь;
- эритромицин;
- офлоксацин;
- левомицетин;
- альбуцид.
При блефароконъюнктивитах

уместна как местная, так и медикаментозная терапия.
При этом использоваться для лечения могут кортикостероидные, антигистаминные, противовирусные и антибактериальные препараты.
Хорошо помогают при таком недуге регулярные промывания с использованием антисептических растворов и средств народной медицины (например – травяных отваров и настоев).
При трахоме
Лечение трахомы заключается в использовании антибиотических препаратов сульфаниламидного ряда, и это могут быть как капли, так и мази (часто такие препараты комбинируются).
Будьте в курсе! В случаях образования фолликул может потребоваться хирургическое вмешательство, при котором такие образования выдавливаются или иссекаются.
Отечности при этом могут не пропадать в течение еще двух недель – это говорит о необходимости повторного курса лечения.
Причины и симптомы
Возникают подобные повреждения после ушибов второй степени. Основной причиной можно назвать поврежденные капилляры и разрывы мышечных тканей. А с симптомами знакомы все — синяки. В местах скопления крови наблюдаются болезненные ощущения и незначительная припухлость.
Между тем скопление крови после ушиба — это не просто неприятные ощущения. Подобные травмы могут быть опасными. Если гематома образовалась внутри сустава или любого внутреннего органа, она может быть опасной для жизни. Если поврежден сустав или позвоночник, могут появиться проблемы с опорно-двигательным аппаратом. В клинике «Здравствуй!» проводится лечение позвоночника и суставов.
Если есть скопление крови в области брюшины, оно может привести к перитониту. Крупное кровоизлияние может привести к инфекциям, нагноениям и воспалительным процессам. Гематома головы после ушиба может привести к ухудшению когнитивных функций, параличу, развитию опухолей.
Чтобы не запустить болезнь, обязательно нужно обратиться к травматологу. Помощь врача необходима в нескольких случаях:
- если повреждение обширное;
- если отек очень сильный;
- если есть подозрение, что поврежден сустав или кость;
- если травма затронула глаз, голову или живот.
Также обратиться к врачам нашей клиники стоит, если поврежденная полость после ушиба не проходит больше 14 дней.
Если гематома после ушиба долго не проходит, стоит обратиться в нашу клинику и провести диагностику. Она включает в себя:
- Ультразвуковое исследование. Один из самых информативных визуальных методов. Может проводиться для любых органов и частей тела, а также суставов. Особой подготовки оно не требует.
- Рентгенография. Нужна при травмах суставов и черепной коробки.
- Компьютерная томография, МРТ. Поможет обнаружить гематомы мозга и позвоночника. Компьютерная томография стоит дешевле МРТ, но также дает неплохую визуальную информацию.
Если внутренняя гематома после ушиба затронула суставы, мозг или позвоночник, можно сделать пункцию. Она позволяет проанализировать состояние крови и других жидкостей при травме.
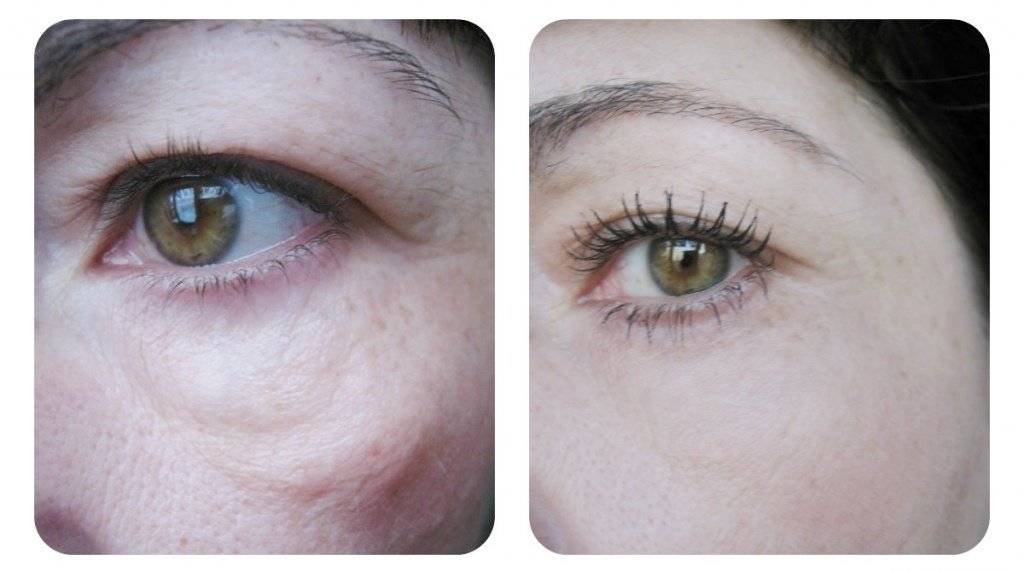
Устранение проблемы при помощи косметики
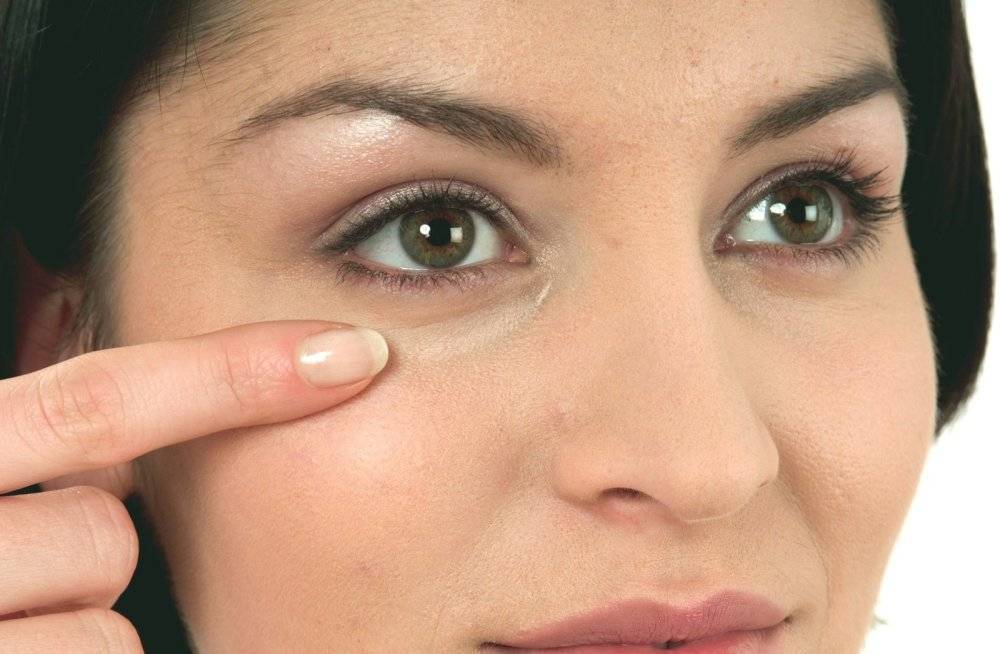
Вопрос «как убрать черные круги под глазами?» задавала себе хоть раз в жизни каждая женщина. После стрессов, бессонных ночей или просто в силу возраста «синяки» становятся заметнее, а выглядеть красиво хочется всегда. Замаскировать погрешность во внешности поможет декоративная косметика.
Предлагаем примерную схему действий:
Шаг 1. Очищаем кожу тоником.
Шаг 2. Наносим на проблемную зону оранжевый консилер. Он скроет синеву кожи (к слову, зеленый скрывает покраснения, фиолетовый нейтрализует желтизну). Растушевать.
ВНИМАНИЕ: Очень распространенная ошибка – замаскировывать синяки под глазами более светлым оттенком консилера, чем ваша кожа.
Шаг 3. Наносим на кожу тональный крем на 1-2 оттенка темнее, чем ваша кожа
Важно не переусердствовать, иначе получится маска, а не лицо. Визажисты рекомендуют использовать BB-крем
Он увлажняет, защищает от солнца (так как содержит SPF-фактор) и даже содержит гиалуроновую кислоту. Такой крем не навредит коже, а наоборот, будет помогать ей.
Шаг 4. Слегка припудриваем зону вокруг глаз, чтобы закрепить консилер, потому что в течение дня он может скатываться.
Таким образом, всего за 5-10 минут можно преобразить свое лицо и забыть о проблеме кругов под глазами на целый день.
Симптомы
Главным характерным признаком невралгии тройничного нерва является приступообразная боль. Она наступает внезапно и по своей интенсивности и скорости распространения напоминает удар электрическим током. Обычно интенсивное болевое ощущение вынуждает пациента замереть на месте в ожидании облегчения. Приступ может длиться от нескольких секунд до 2-3 минут, после чего наступает период затишья. Следующая волна боли может прийти в течение нескольких часов, дней, недель или месяцев.
Со временем длительность каждого приступа невралгии увеличивается, а периоды затишья сокращаются вплоть до развития непрерывной ноющей боли.
Провоцирующим фактором выступает раздражение триггерных точек:
- губы;
- крылья носа;
- область бровей;
- средняя часть подбородка;
- щеки;
- область наружного слухового прохода;
- ротовая полость;
- височно-нижнечелюстной сустав.
Человек нередко провоцирует приступ при выполнении гигиенических процедур (расчесывание волос, уход за полостью рта), при жевании, смехе, разговоре, зевоте и т.п.
В зависимости от места поражения боль захватывает:
- верхнюю половину головы, висок, глазницу или нос, если затронута глазная ветвь нерва;
- щеки, губы, верхнюю челюсть – при поражении верхнечелюстной ветви;
- подбородок, нижнюю челюсть, а также зону впереди уха – при невралгии нижнечелюстной ветки.
Если поражение затронуло все три ветки или сам нерв до его разделения, боль распространяется на соответствующую половину лица целиком.
Болевые ощущения сопровождаются другим нарушениями чувствительности: онемением, чувством покалывания или ползанья мурашек. С пораженной стороны может отмечаться гиперакузия (повышенная слуховая чувствительность).
Поскольку тройничный нерв содержит не только чувствительные, но и двигательные пути передачи импульсов, при невралгии наблюдается соответствующая симптоматика:
- подергивание мимической мускулатуры;
- спазмы мускулатуры век, жевательных мышц;
Третья группа проявлений невралгии – это трофические нарушения. Они связаны с резким ухудшением кровообращения и оттока лимфы. Кожа становится сухой, начинает шелушиться, появляются морщины. Наблюдается локальное поседение и даже выпадение волос в пораженной области. Страдает не только волосистая часть головы, но и брови с ресницами. Нарушение кровоснабжения десен приводят к развитию пародонтоза. В момент приступа пациент отмечает слезотечение и слюнотечение, отечность тканей лица.
Постоянные спазмы мышечных волокон с больной стороны приводят к асимметрии лица: сужению глазной щели, опущению верхнего века и брови, перемещению уголка рта вверх со здоровой стороны или опущение с больной.
Сам пациент постепенно становится нервным и раздражительным, нередко ограничивает себя в еде, поскольку жевание может стать причинной очередного приступа.
Домашние средства от отека

Если отек вокруг глаз появился вследствие бурной вечеринки или одной бессонной ночи, то на помощь вам могут прийти народные методы.
- Контрастное умывание.
Станет отличным началом нового дня, придаст бодрость и тонус не только лицу, но и всему организму. - Воздействие льда.
Под воздействием холодных и влажных кубиков поверхность дермы разглаживается, увлажняется, кожа приобретает ровный оттенок. - Пакетики чая.
Да, необычное применение чая может помочь в борьбе с отеками. Для этого заварите пакетик ромашки / мяты / листьев одуванчика в кружке, дайте настояться 5 минут. Затем, остудив, приложите «чайные патчи» на закрытые глаза на 15-20 минут.
Лечение невралгии тройничного нерва
Лечение направлено:
- на устранение причины повреждения;
- на облегчение состояния пациента;
- на стимуляцию восстановления структур нерва;
- на уменьшение возбудимости триггерных зон.
Правильно подобранное лечение позволяет снизить частоту, интенсивность и длительность болевых волн, и в идеале добиться стойкой ремиссии.
Медикаментозное лечение
Тригеминальная невралгия требует комплексного лечения с использованием препаратов нескольких групп:
- противосудорожные (карбамазепин и аналоги): снижают возбудимость нервных волокон;
- миорелаксанты (баклофен, мидокалм): уменьшают мышечные спазмы, улучшают кровообращение, снижают болевые ощущения;
- витамины группы В (нейромультивит, мильгамма): стимулируют восстановление нервных волокон, оказывают антидепрессивное действие;
- антигистаминные (димедрол): усиливают действие противосудорожных средств;
- седативные и антидепрессанты (глицин, аминазин): стабилизируют эмоциональное состояние пациента.
При сильных болях могут быть назначены наркотические анальгетики. Раньше активно использовались лекарственные блокады (обкалывание проблемной зоны анестетиками), но сегодня этот способ лечения почти не используется. Он способствует дополнительному повреждению нервных волокон.
В обязательном порядке проводится лечение первопричины заболевания: устранение стоматологических проблем, прием препаратов для улучшения мозгового кровообращения и т.п.
Физиотерапия и другие немедикаментозные методики
Немедикаментозные методы хорошо дополняют лекарственную терапию и способствуют стабилизации состояния пациентов. В зависимости от состояния и сопутствующих заболеваний могут быть назначены:
ультрафиолетовое облучение: тормозит прохождение импульсов по нервным волокнам, оказывая обезболивающее действие;
лазерная терапия: снижает болевые ощущения;
УВЧ-терапия: улучшает микроциркуляцию и предотвращает атрофию мышц;
электрофорез с анальгетиками или спазмолитиками для облегчения болевого синдрома и расслабления мускулатуры;
диадинамические токи: снижают проводимость нервных волокон, значительно увеличивают интервалы между приступами;
массаж лица, головы, шейно-воротниковой зоны: улучшает кровообращение и отток лимфы, улучшая питание тканей; должен проводиться с осторожностью, чтобы не задеть триггерные зоны и не спровоцировать приступ; курс проводится только в период ремиссии;
иглорефлексотерапия: способствует снятию болевого синдрома.
Хирургическое лечение
Помощь хирургов незаменима, когда требуется устранить сдавление нерва. При наличии показаний проводятся:
- удаление опухолей;
- смещение или удаление расширенных сосудов, давящих на нерв (микрососудистая декомпрессия);
- расширение костных каналов, в которых проходят ветви нерва.
Ряд операций направлен на снижение проводимости нервного волокна:
- воздействие гамма-ножом или кибер-ножом;
- баллонная компрессия тригеминального узла: сдавливание узла с помощью наполненного воздухом баллона, установленного в непосредственной близости от него, с последующей гибелью нервных волокон; операция часто приводит к частичной потере чувствительности и уменьшению движения мускулатуры;
- резекция тригеминального узла: проводится редко ввиду сложности и большого количества осложнений.
Виды
Отеки верхнего века могут быть трех видов: воспалительные, невоспалительные и аллергические.
Воспалительные
Воспаления при отеках возникают при любых бактериальных патологиях, сопровождающихся скоплением и выделением гноя.
К сведению! Воспалительные процессы обуславливаются скапливанием такого отделяемого в железах органов зрения. При игнорировании такой симптоматики, возможно развитие серьезных осложнений.
Невоспалительные
Невоспалительные отеки характеризуются менее выраженными симптомами, которые наиболее ярко проявляются в утренний период.
Чаще всего такой вид отечностей является двусторонним и затрагивает оба органа зрения. Причина развития патологии – болезни внутренних органов (в частности – почек) или скопление в окологлазной области жидкости.
Аллергические
Аллергические отеки возникают вследствие контакта слизистых глаза или кожи над глазом с аллергенами различного происхождения.
Если происходит непосредственный контакт аллергена с органом зрения – развитие отечности происходит в ближайшие минуты.
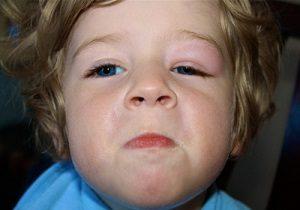
Такой вид патологии является самым тяжелым и сопровождается ухудшением общего состояния и возникновением головных болей, при этом отечности могут распространяться на все лицо.
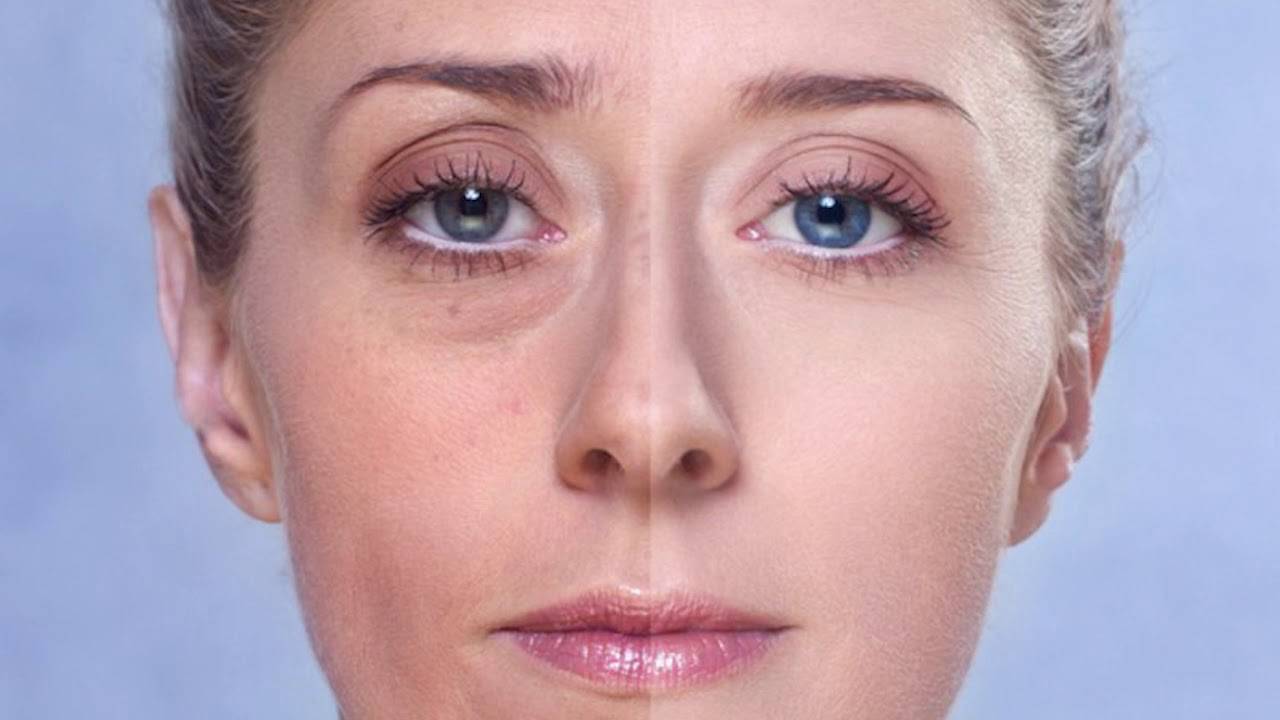
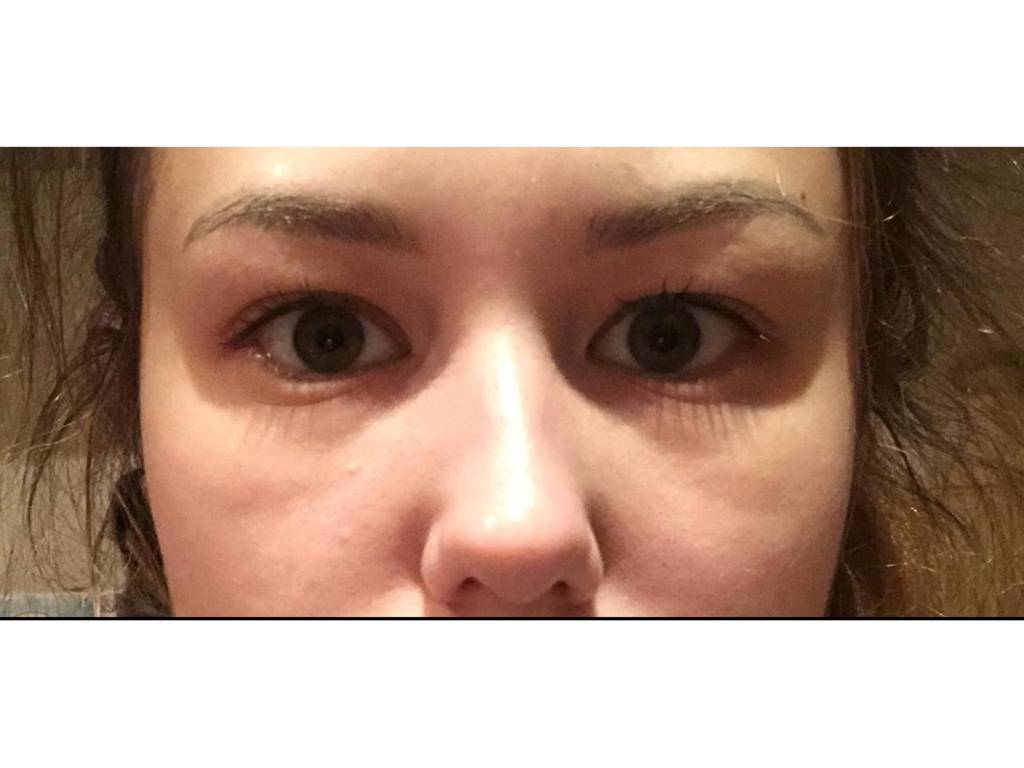
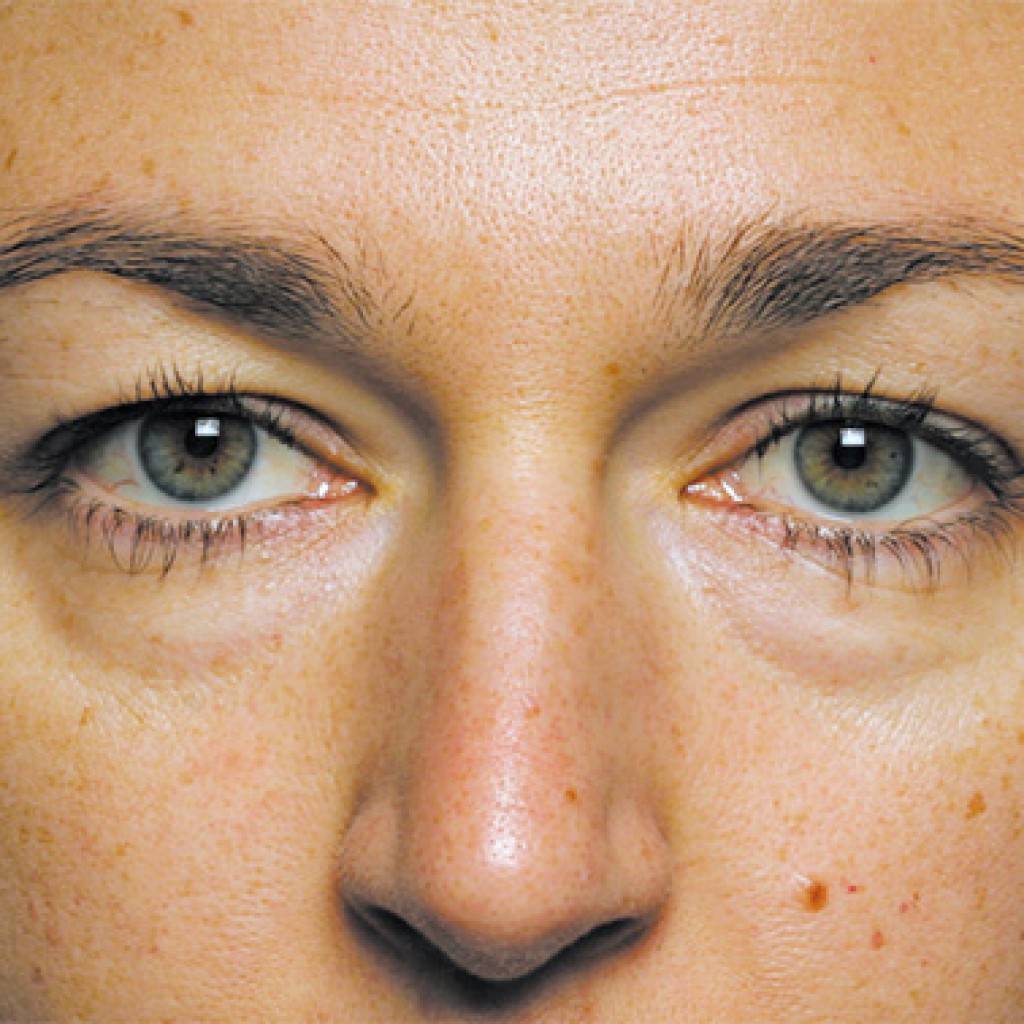
Причины появления кругов под глазами
Проблема синяков под глазами актуальна для всех возрастов, как для мужчин, так и для женщин. Кожа – это орган, который остро реагирует на все негативные изменения, происходящие с организмом.
Поэтому и причин появления неприглядных кругов очень много:
- Недосыпание и длительная работа за компьютером приводят к тому, что кровоснабжение усиливается, что благоприятствует появлению синяков. Если вы устали, а нужно вставать, то организм увеличивает количество крови в сосудах, пытаясь поднять артериальное давление. В результате крупные сосуды расширяются, мелкие – сужаются. Кожа с мелкими сосудами становятся более бледной, а крупные сосуды под ней – заметнее.
- Слезы, воспаление век, конъюнктивиты и различные заболевания глаз могут вызвать раздражение и прилив крови к этой области.
- Формирование носослезной борозды (дефицит мягких тканей в зоне под глазами). За счет этого создаётся впечатление, что присутствуют темные круги.
- Истончение жировых пакетов в области нижнего века. Жировая прослойка под глазами уменьшается, поэтому сосуды и тёмная круговая мышца становятся более заметными.
- Генетическая предрасположенность. Речь идет о ситуации, когда человек с детства имеет более темный цвет кожи под глазами, чем на остальном участке лица. Эта проблема является генетически обусловленной. Решается хирургически (блефаропластика) или глубокими пилингами.
- Алкоголь и сигареты. Токсичные вещества, содержащиеся в них, ускоряют процессы старения, делая кожу тонкой, неэластичной. Еще никотин и этиловый спирт ухудшают кровообращение, таким образом, располагая к появлению кругов под глазами.
- Неправильное питание. Всё, что мы едим, отражается на нашей коже. Если, например, употреблять соль сверх нормы, появятся отеки и темные круги.
- Глубоко посаженные глаза. При такой врожденной особенности свет отражается от кожи, делая область нижнего века темнее.
- Похудение. Эстетический дефект, напоминающий о пандах, может появиться из-за резко сброшенных килограммов.
- Болезни сердца, почек и другие заболевания.