ЛЕЧЕНИЕ ГЕМАТОМЫ
При небольших поверхностных гематомах лечение консервативное. На зону поражения накладывают холод в сочетании с давящей повязкой. При сильной боли возможет прием обезболивающих средств, которые назначит доктор. Через некоторое время после кровоизлияния применяют физиотерапевтические процедуры, чтобы ускорить процесс рассасывания гематомы.
При обширных, глубоких или усложненных гематомах проводят пункцию или вскрытие области кровоизлияния.
ПУНКЦИЯ ГЕМАТОМЫ
Перед проведением пункции гематомы при помощи пальпации определяют размеры гематомы и проверяют, в жидком ли состоянии находится кровь. Место прокола обрабатывают антисептиком и обезболивают.
В полость гематомы вводят иглу с широким просветом и отсасывают кровь. Для облегчения отхождения жидкости аккуратно придавливают рукой окружающие ткани. После пункции при необходимости в полость гематомы вводят антибиотики и накладывают давящую повязку.
При значительных гематомах может понадобиться проведение периодических пункций с введением в полость обезболивающих и антибактериальных препаратов с наложением давящих повязок.
При правильно проведенной пункции через несколько дней сосуды тромбируются и гематома рассасывается. Для получения более быстрого эффекта используют тепловые процедуры, обработку места кровоизлияния мазями.
ВСКРЫТИЕ ГЕМАТОМЫ
Обширные гематомы, с которыми пациент обратился к доктору на 4-5 день после кровоизлияния, вскрывают. После обработки места вскрытия антисептическими растворами и обезболивания приступают к процедуре.
Разрез выполняют в центре или в нижней половине гематомы
После осмотра удаляют сгустки крови, очень осторожно, чтобы не вызвать нарушений тромбов в сосудах и не повторного кровотечения.. После очистки полость промывают антисептическим раствором, обрабатывают стенки бактериостатическим порошком
Разрез зашивают. В некоторых случаях для обеспечения стока крови или при инфицировании гематомы раневую поверхность зашивают частично или оставляют открытой. Для сближения стенок накладывают давящую повязку.
После очистки полость промывают антисептическим раствором, обрабатывают стенки бактериостатическим порошком. Разрез зашивают. В некоторых случаях для обеспечения стока крови или при инфицировании гематомы раневую поверхность зашивают частично или оставляют открытой. Для сближения стенок накладывают давящую повязку.
Гифема
Так называется кровоизлияние в переднюю камеру глаза. Гифема может появиться в результате травмирования сосудов радужной оболочки. При этом происходит опущение крови на дно передней камеры глаза. Непосредственно видна кровавая полоска в нижних отделах передней камеры. Внешний вид гифемы меняется в зависимости от изменения положения головы пострадавшего. Возможно быстрое рассасывание гифемы, в течение одного-двух дней, но иногда процесс заживления затягивается.
Если размеры гифемы небольшие, острота зрения может не пострадать. Но при любом размере пострадавший должен быть осмотрен офтальмологом.
Лечение
Цель лечения гифемы — предотвратить кровотечение, способное привести к глаукоме с помутнением роговицы. Больному на три-четыре дня прописывают постельный режим. Назначают препараты аминокапроновой кислоты и антифибринолитики. В целом прогноз благоприятный.
Советы
Перед применением любого вида мазей и иных лекарственных средств обязательна консультация с врачом, даже несмотря на то, что большинство подобных препаратов отпускается без рецепта.
Так как нельзя однозначно сказать о пользе или вреде применения гепариновой мази и ее аналогов, имеющих в своем составе гепарин (гепарин натрия), для матерей кормящих грудью или в период беременности, данное вещество применять аккуратно. Хоть и не было установлено проникновение гепарина через плацентарный барьер во время беременности, не стоит игнорировать возможную угрозу здоровью матери и плода.
Применять нужно строго в соответствии с инструкцией от производителя и советам вашего врача. При пропуске одного цикла применения, после нанесения на поверхность кожи нового слоя мази, не следует наносить два и более слоя, тем самым пытаясь компенсировать пропущенные циклы нанесения.
Следует с ответственностью относиться к рекомендациям и не совмещать гепариновую мазь с другими противовоспалительными препаратами, тетрациклинами и т.д.
При продолжительном применении, особенно при использовании на обширных участках кожи, одновременно применяя другие лекарственные препараты, которые влияют на свертываемость крови или на процессы кроветворения, следует контролировать время свертываемости (то же особенно касается женщин за 60).
Гепариновая мазь хорошо подходит для накладывания ее под глаза, исключая попадания в глаза. После нанесения легко похлопать кончиками пальцев по участку кожи. Допускается предварительное нанесение на ватные диски с дальнейшим наложением на проблемные области.
Противовоспалительный эффект можно использовать с целью избавления прыщей. При таком применении средство втирается тонким слоем в проблемный участок, не менее 3 раз в день.
За счет наличия компонентов в составе, обеспечивающих циркуляцию кровотока в месте нанесения, можно использовать для уменьшения морщин и разглаживания кожи. Для лучшего результат допускается поочередное применение натуральных масел – оливкового, миндального.
Ну и напоследок, самый важный совет: использовать препарат можно только с ненарушенными сроками годности и условиями хранения. Так как в ином случае можно не только потерять деньги, но и здоровье без получения положительного эффекта от препарата.
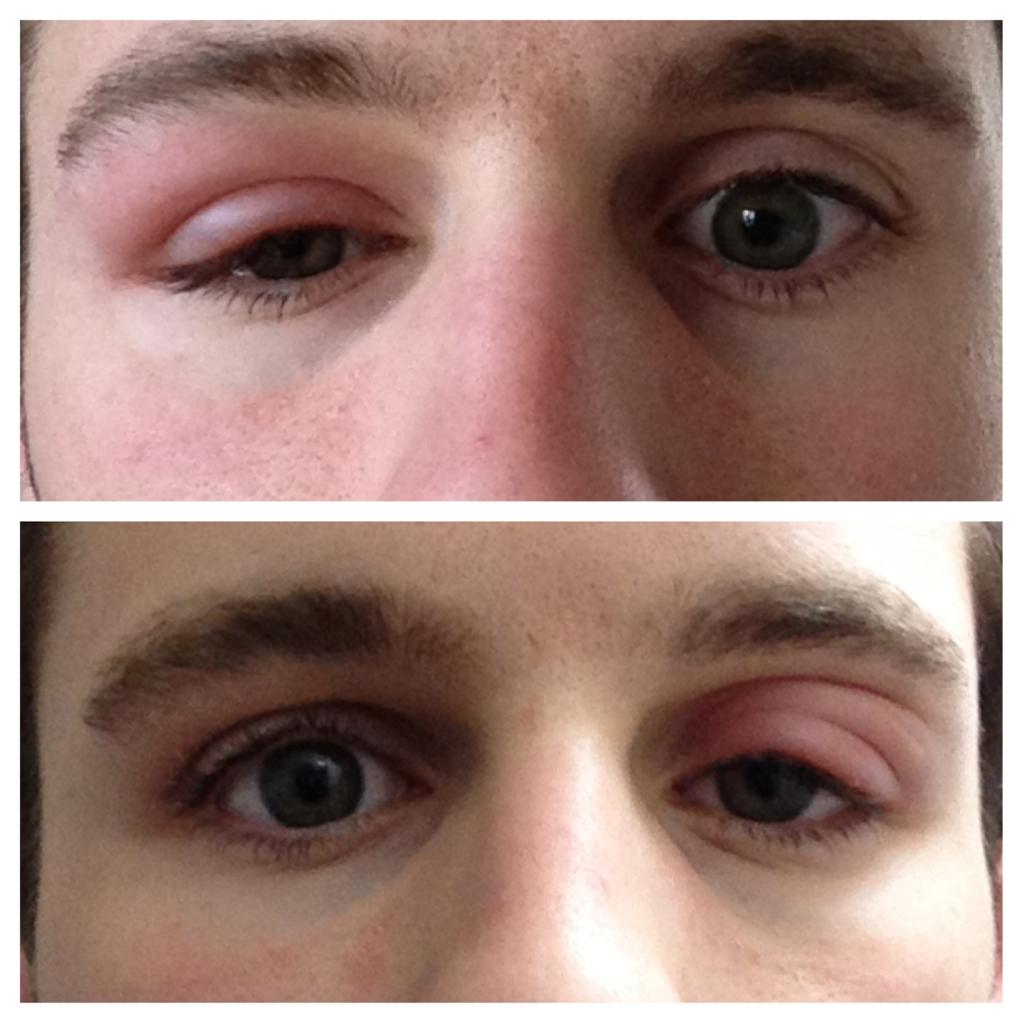
Сколько держаться синяки и отеки после блефаропластики
Процесс восстановления зависит от особенностей организма пациента. В среднем динамика по дням выглядит следующим образом:
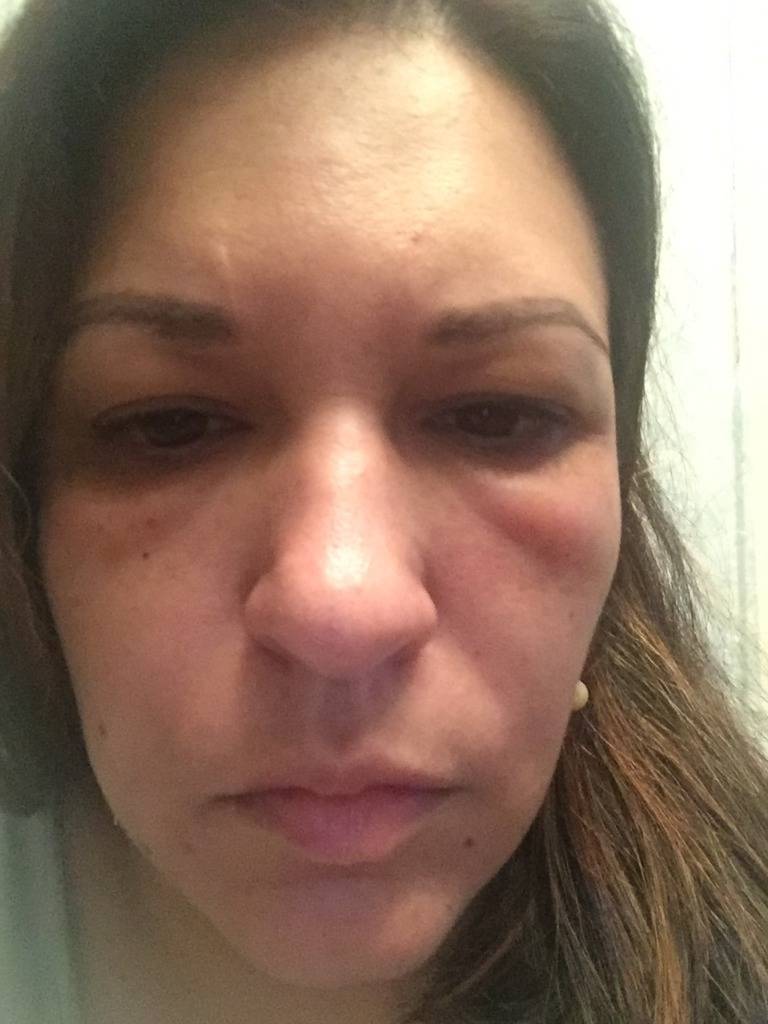
- 1-2 день – веки отекают; отечность увеличивается и доходит до пика к концу вторых суток. Появляются синяки, охватывающие скулы;
- 3-4 день – отечность начинает спадать, гематомы желтеют, затем коричневеют и зеленеют;
- 5-7 день – отеки спадают, гематомы бледнеют, уменьшаются в размере;
- 8-10 день – могут наблюдаться остаточные проявления синяков и припухлостей;
- 10-20 день – лицо приобретает нормальный вид, но может проявляться незначительная асимметрия век, вызванная присутствием лишней жидкости в тканях;
- 20-60 день – полное заживление, окончательное восстановление тканей после процедуры на верхних, нижних веках или круговой блефаропластики.
На продолжительность процесса реабилитации могут повлиять имеющиеся патологии мочевыводящей, сосудистой систем, возраст пациента, размер слоя подкожно-жировой клетчатки, плотность кожи, а также объем оперативного вмешательства (чем он больше, тем дольше восстановление).
Что делать дома после блефаропластики
К общим рекомендациям специалистов, направленным на улучшение оттока жидкостей из зоны оперативного вмешательства, относятся:
- полноценный сон на спине в положении с приподнятой головой и плечевым поясом (на большой, плотной подушке);
- отсутствие силовых нагрузок, наклонов на протяжении 14 дней после процедуры;
- в первое время лучше минимизировать просмотр телевизора, работу с гаджетами;
- желательно моргать как можно реже, поэтому всячески приветствуется отдых с закрытыми глазами;
- под запретом любые действия, сопровождающиеся нагревом: нельзя посещать парилки, загорать, принимать горячие ванны, даже находиться у плиты, камина;
- не стоит посещать бассейн, плавать в открытых водоемах;
- из рациона исключается все соленое, острое, алкоголь, кофе, зеленый чай, любые другие продукты, способные задерживать жидкость в организме, усиливать кровоток.
Помимо этого, есть ряд предписаний, которых необходимо придерживаться на различных этапах реабилитации:
- в первые 24 часа после коррекции обязателен прием антибиотиков, противовоспалительных, болеутоляющих средств, которые назначит доктор;
- на вторые или третьи сутки разрешается теплый душ с защитой прооперированных участков от воды и моющих средств;
- через неделю допускаются контактные линзы, разрешено понемногу читать, работать с гаджетами, при этом не перегружать глаза;
- под конец второй недели разрешено наносить гипоаллергенную декоративную косметику;
- по истечение двух недель можно постепенно переходить ко сну в привычном положении, понемногу возобновлять физическую активность (без перегрузок), прибегать к умеренным тепловым процедурам.
Зависимость отечности от типа кожи и возраста
После подтяжки век гематомы и отеки держатся в течение 1-2 недель. Главным определяющим фактором здесь являются индивидуальные особенности пациента. Так, отечность утолщенного эпидермиса держится дольше, чем тонкого. Пациенты в возрасте от 45 лет с ярко выраженными возрастными изменениями восстанавливаются дольше из-за больших иссечений кожи вовремя операции.
Отечность в первые несколько дней
Первые трое суток после оперативного вмешательства – это период, за который отечность достигает своих максимальных размеров. Это нормальная ситуация, пугаться которой не нужно. В этот период обязательно максимально четко выполнять все назначения хирурга, чтобы минимизировать возникающие послеоперационные изменения.
Если отеки и синяки сильные и доставляют неудобство, лучше обратиться к своему доктору за консультацией. Принимать какие-либо меры самостоятельно строго запрещено.
Как снять отеки и синяки после пластики век
Способствуют уменьшению отеков холодные компрессы, которые нужно прикладывать как можно чаще. Под воздействием холода сосуды сужаются, что также снижает яркость гематом.
В случае, когда отечность долго не спадает, врач дополнительно назначает определенные диуретики, сборы лекарственных растений, фитотерапевтические процедуры, массаж, терапию микротоком (током сверхмалой амплитуды) в условиях клиники или специализированного салона.
Симптомы
Первыми признаками является возникновение болевых ощущений и местного отека. Главным отличием гематомы от других травматических поражений мягких тканей является более выраженная локализация припухлости, а также отсутствие мягкого перехода от пораженных структур к здоровым.
С течением времени отечность переходит на здоровые ткани, усиливается болезненность, ограничивается подвижность. Появляются жалобы на ощущение давления и распирания в травмированной зоне.
При поверхностной локализации образования, окружающие ткани окрашиваются в синий цвет. При более глубокой локализации проявляется повышение температуры кожных покровов, цвет которых практически не изменяется.
При пальпировании места образования отсутствует флуктуация, хорошо определяется наличие уплотнение и резкой боли. После формирования содержащей кровь полости, отчетливо проявляется такой положительный симптом, как зыбление.
Вначале травмированная область при пальпации напряжена, после уменьшения отека плотность травмированной области значительно снижается. При благоприятном течении заболевания происходит постепенное уменьшение отечности и выраженности болевых ощущений, а при неблагоприятном – увеличивается болезненность, появляется скованность во время движений.
Осложнения
Самым серьезным осложнением является возможность ее инфицирования, что способно спровоцировать появление нагноения и образование абсцесса, а также распространение инфекции по всему организму. Наиболее часто инфицирование происходит в случае наличия сопутствующих повреждений кожного покрова. При попадании возбудителя инфекции в образовавшуюся полость:
- усиливается болевой синдром;
- появляется гиперемия кожных покровов;
- проявляются симптомы общей интоксикации организма.
В особенно тяжелых случаях возможно распространение инфекционного процесса, а также развитие флегмоны и сепсиса.
Патогенез
В основе процесса формирования полости лежит процесс травматического поражения кровеносного сосуда (разрыва) без наличия открытой раны или при небольшом ранении.
Причинами нарушения целостности кровеносных сосудов являются:
- резкое интенсивное локальное воздействие при ударах, падениях и ушибах;
- повреждения, вызванные костным отломком при переломах или смешение одной анатомической структуры относительно другой при вывихах.
Под давлением кровь вытекает, образуя полости. Часть вытекшей крови просачивается сквозь окружающие ткани, провоцируя специфические изменения цвета близко расположенных кожных покровов. В последствии под воздействием распада эритроцитов цвет тканей может изменяться (при глубоких гематомах цвет кожных покровов не изменяется).
С течением времени гематома либо рассасывается, либо претерпевает ряд последовательных изменений, заканчивающихся ее полным рубцеванием. При вскрытии «свежих» образований изменение цвета и структуры крови не наблюдается (в редких случаях под воздействием тромбоцитов кровь может загустеть).
При дренировании застарелых образований наблюдается изменение цвета и густоты крови (она приобретает темно-бордовый или черный цвет). При вскрытии полости с начавшимся процессом рубцевания кровь принимает вид темной, твердой и плохо отделяющейся субстанции, что связано с началом процесса перерождения травмированных тканей в фиброзные. В случае инфицирования образования его полость заполняется гнойным экссудатом.
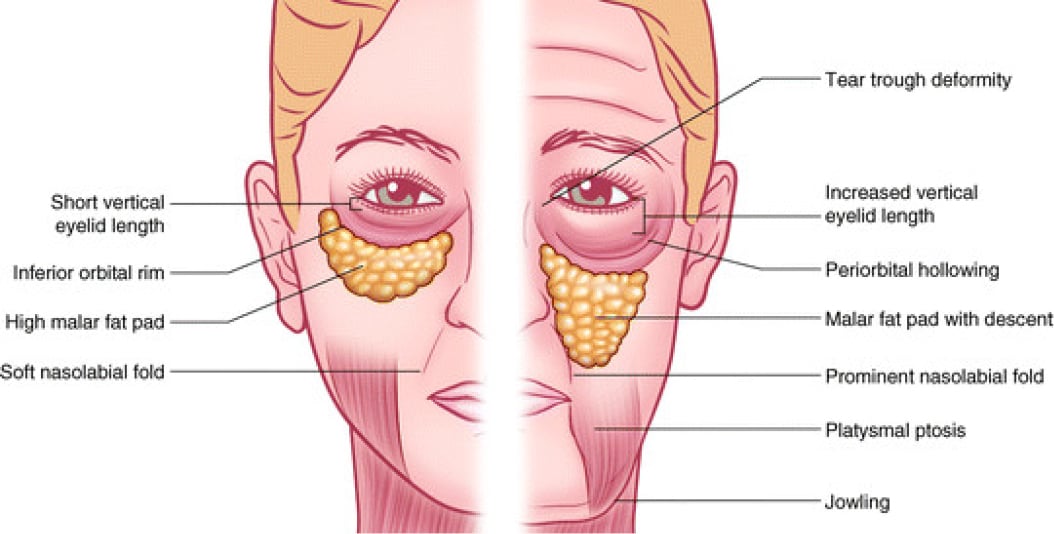
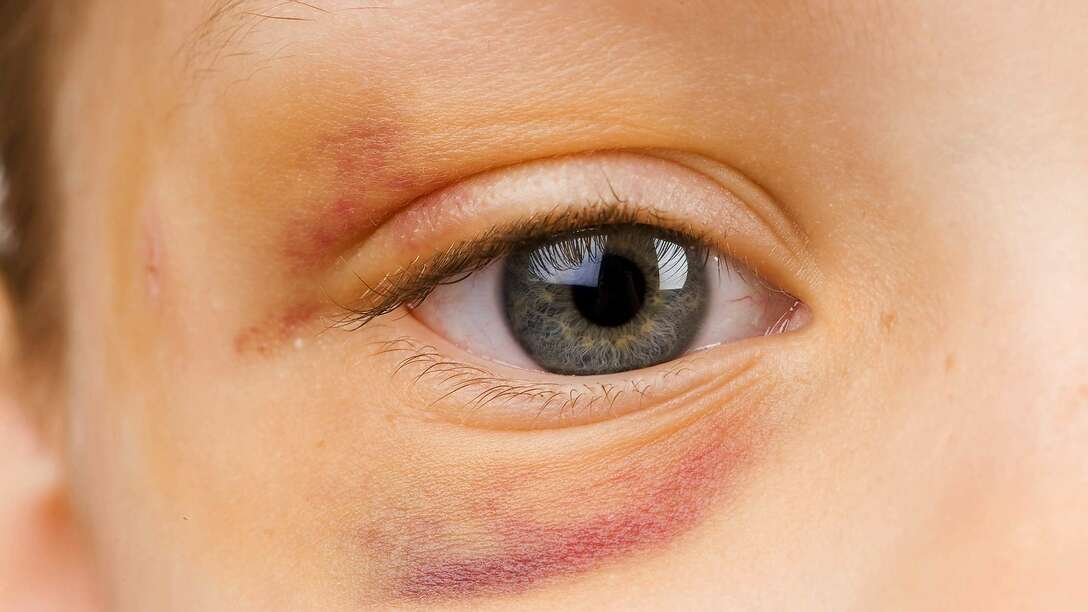
Лицевые гематомы
Когда человек падает и ударяется в лобную зону головы, то, как правило, подкожная геморрагия формируется под нижним веком глаза. Это происходит вследствие разрыва сосудистых тканей данной области и начинающейся геморрагии.
Решить проблему можно одним из способов:
- Если подкожное кровоизлияние находится в глазной зоне, то требуется холодный компресс. Не следует ждать отечных изменений. Компресс прикладывают не к глазному яблоку, а к щеке или под зону нижнего века.
- Если имеется повреждение верхней части носа, примыкающей ко лбу (переносица), у человека носовое кровотечение, то надо чтобы человек не сморкался, поскольку попадут воздушные потоки и кровоизлияние увеличится. В каждую ноздрю вставляют небольшой бинтовой тампон. Использование ваты для предотвращения геморрагии запрещено. Смачивают тампоны перекисью водорода и тампонируют каждую ноздрю.
- При ухудшении зрительной функции либо пульсирования в ушибленном участке человеку требуется врачебная помощь.
Долго ли проходят такие синяки, сколько они могут держаться? При своевременных лечебных мероприятиях для того, чтобы синяки прошли надо от 5 суток до недели. Если лечение отсутствует, то подкожные геморрагии будут держаться дольше, примерно 15-20 суток.
Чтобы синяк сошел как можно быстро и цвет кожи стал естественным, помогут мазевые гепариновые средства. Их применение зависит от скорости регенераторных процессов поврежденного участка тела. Показаны процедуры физиотерапии.
Виды черепно-мозговых травм
Повреждения, возникшие после удара головой, сокращенно называют ЧМТ. Существует несколько разновидностей повреждений.
Сотрясение мозга (СГМ)
При сильном ударе о твердую поверхность, серое вещество смещается и через секунду возвращается в исходное положение. Так возникает двукратное смещение мозга.
СГМ одинаково часто регистрируют у взрослых и детей. Это самая распространенная травм головы. Она составляет 70% от всех регистрируемых ЧМТ. Симптомы, по которым можно заподозрить сотрясение головного мозга:
- чувство слабости;
- кратковременное (до 15 минут) потеря сознания;
- рвота, ощущение тошноты;
- головная боль;
- неспособность вспомнить, как была получена травма;
- головокружение;
- нарушение дыхательной функции;
- ухудшение зрения;
- боль в глазах.
СМГ может получится даже после удара в челюсть. Тогда к симптомам добавляется боль при жевании, разговоре.
Температура тела, артериальное давление после травмы восстанавливаются в короткие сроки. Но неприятные последствия в виде тошноты и головокружения дают о себе знать долгое время. Дело усугубляется проблемами с засыпанием, вплоть до полной бессонницы.
Если есть подозрение на сотрясение мозга, осмотр врача обязателен. Если проявления травмы незначительны, пациенту разрешают лечение в домашних условиях. Допускается применение народных средств, таких как массаж головы, специальный льняной пластырь. В некоторых случаях рекомендовано лечение в стационаре.
Сдавление мозга
Основной риск — поражение стволовых образований в районе мозжечка. Эта область мозга отвечает за дыхание, регулирует кровообращение.
Поэтому крайне важно, обследовать пациента, провести МРТ головного мозга. Если установлено наличие внутренних гематом, их экстренно удаляют
Кровоизлияния усиливают давление на головной мозг, усугубляют состояние больного.
Ушиб мозга
Распространенная травма среди боксеров. Также развивается после избиения, драки, сильного удара головой. Как результат:
- травма свода черепа;
- повреждение тканей мозга;
- некроз пострадавших участков.
Судить о наличии ушиба мозга можно по следующим признакам:
- потеря сознания (всегда);
- дезориентация в пространстве;
- чувство оглушения;
- нарушение памяти;
- цефалгия;
- приступы рвоты;
- сбои в работе сердца, дыхании;
- неврологические симптомы (синдром Кернига, нистагм);
- пульсирующая боль в затылочной области.
Если повреждение привело к перелому костей черепа, внешне это может выглядеть как вмятина на затылке. Помните, если появятся осколки, которые попадут в мозговое вещество пострадают функции жизнеобеспечения. Грубо говоря, человек может умереть либо перейти в вегетативное состояние.
Различают три степени тяжести при ушибе головного мозга. Легкая степень встречается у детей. Высокая активность в сочетании с беспечностью приводят к повреждениям. Средняя и тяжелая степень поражения чаще возникает во взрослом возрасте. Чаще это драки и дорожно-транспортные происшествия.
В качестве терапии, неврологи назначают:
- нейропротекторы;
- антиоксиданты;
- препараты, укрепляющие сосуды.
Повреждение аксонов
Тяжелая травма, вызывающая контузию. После чего развивается остановка мозговой деятельности. Человек впадает в кому. Травму не лечат, а лишь поддерживают жизнедеятельность организма. Делать прогнозы касательно восстановления крайне сложно. Решающую роль играют индивидуальные особенности организма.
Инородное тело в роговице глаза
Инородные частицы могут задерживаться на поверхности роговицы или проникать в глубину глазных тканей (чаще металлические частицы). Это зависит от скорости полета, наличия острых углов и зубцов на инородном теле. Проникая в ткань глаза, инородное тело нарушает целостность и вызывает развитие воспалительного инфильтрата, видимого при осмотре в виде ободка. Появляется сосудистая перикорнеальная реакция.
В клинике преобладают: слезотечение, светобоязнь, чувство «соринки в глазу», блефароспазм, боль в глазу. Присутствует конъюнктивальная инъекция. При невозможности удалить — инородное тело роговицы может самостоятельно постепенно отторгнуться путем демаркационного воспаления. При внедрении химикатов возможно осумковывание и развитие гнойного кератита.
Лечение
Предварительно обезболив, нужно удалить инородное тело с роговицы помощью смоченного в борной кислоте (2 %) ватного тампона. При глубоко расположенных частицах применяют копье или желобоватое долото. Мельчайшие частички угля, пороха, песка, камня чаще не удаляют, если они не вызывают болезненных реакций. А вот тела, способные окислиться (сталь, железо, медь, свинец и т. д.), нужно обязательно удалить, иначе они вызовут воспалительную реакцию с образованием инфильтрата. Инородные тела роговицы могут проникать в переднюю камеру глаза, вызывая ее полное опорожнение. В таких случаях обязательно стационарное лечение.
Прогноз при поверхностно расположенных инородных телах роговицы благоприятный — они не оставляют следов. Но извлечение чужеродных частиц из глубоких слоев приводит к помутнению, снижающему остроту зрения.
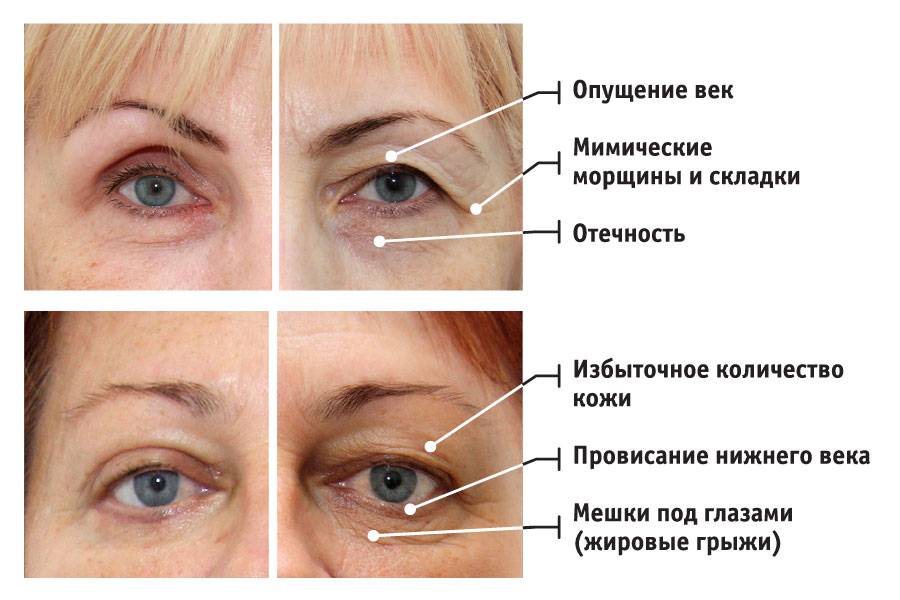
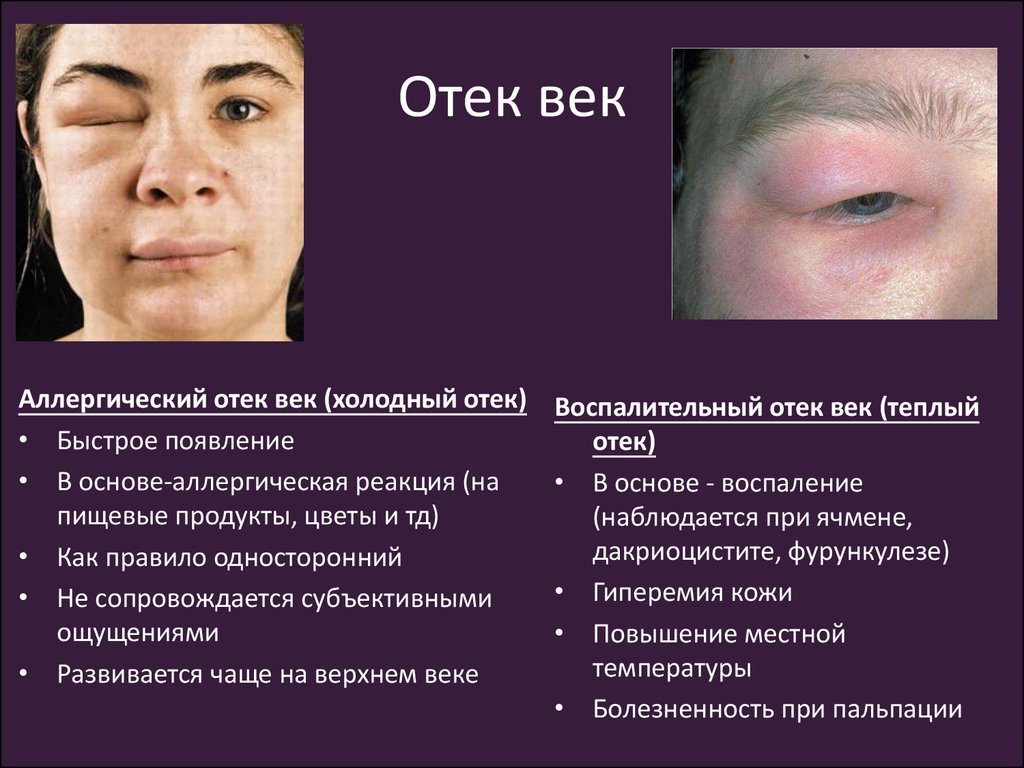
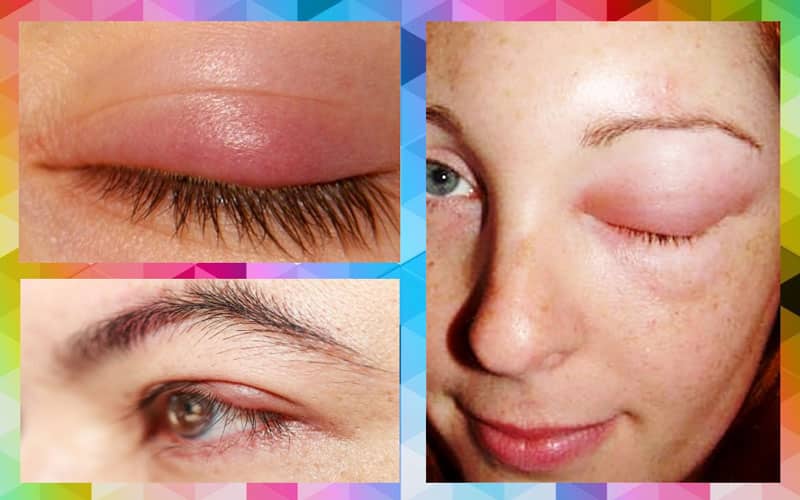
Болезни, при которых может наблюдаться симптом
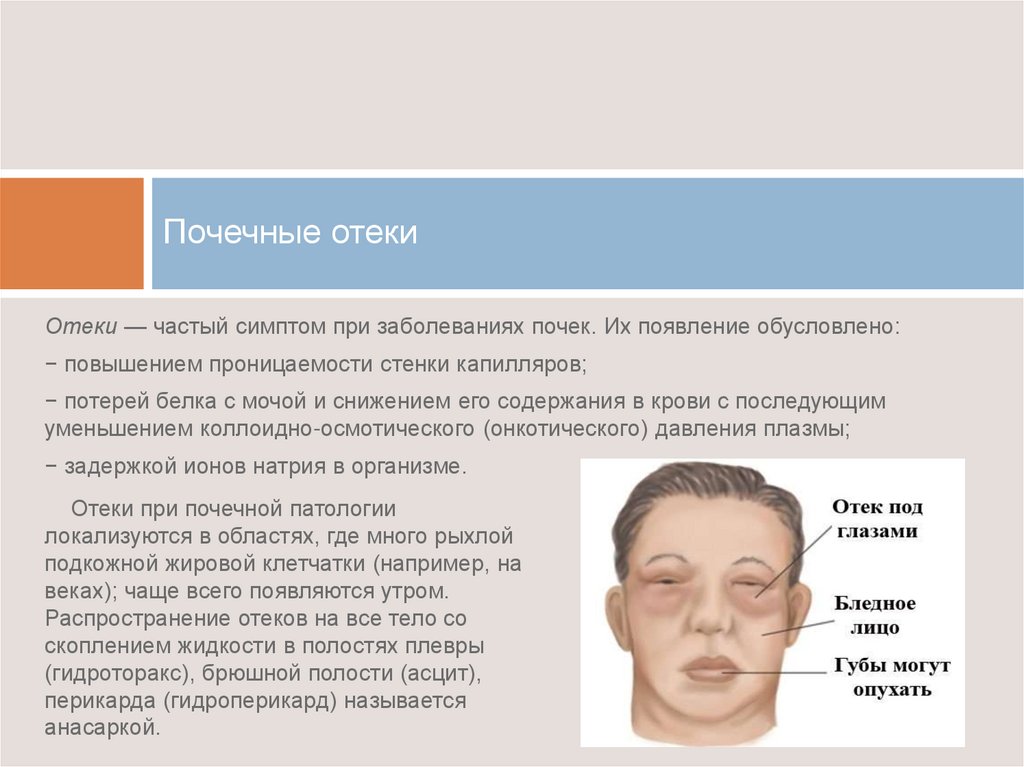
Патологическими отеки верхнего века считаются в случае, когда такое нарушение спровоцировано каким-то заболеванием. Среди таких недугов наиболее часто встречаются:
- Блефароконъюнктивит.
Заболевание, сочетающее в себе конъюнктивит (воспаление слизистой глаза) и блефарит (воспаление края века). - Гемофтальм.Кровоизлияние в стекловидное тело, которое происходит чаще всего вследствие других болезней глаз.
Это достаточно редкое нарушение, при котором поражаются кровеносные сосуды, в том числе – часть кровеносной системы, располагающаяся в области верхнего века. - Конъюнктивит.
Наиболее распространенное среди всех возрастных групп инфекционное или неинфекционное поражение слизистых глаз.
В таких случаях веки опухают и обретают выраженный красный цвет.
Дополнительные симптомы зависят от вида заболевания (аллергический, бактериальный, вирусный и другие). - Трахома.
Инфекционное хроническое заболевание, вызываемое хламидиями.
Часто на ранних этапах развития симптоматика заболевания слабо выражена или вовсе отсутствует, отеки век при этом появляются в последнюю очередь. - Туберкулез глаз.
Инфекционное заболевание, вызываемое туберкулезной палочкой.
Такая патология редко развивается самостоятельно и в основном является осложнением легочного туберкулеза. - Эндофтальмит.
Воспалительное заболевание, распространяющееся на внутренние структуры органов зрения.Вследствие этого в тканях глаз и в железах, расположенных в веках, скапливается гнойное отделяемое.
При эндофтальмите у пациента существенно нарушается зрение, отечность проявляется хорошо, веки при этом уплотняются и обретают выраженный красный оттенок.
Как снять отеки под глазами
В Клинике лазерной косметологии и пластической хирургии Платинентал для Вас разработана целая эксклюзивная гамма процедур от отеков под глазами:
- курс профессиональных масок, которые не только помогут избавиться от отечности глаз, но и устранят синяки и морщины под глазами.
- микротоковая терапия,
- дренирующий массаж от отечности глаз и т.д.
А Медицинский бутик Платинентал предложит Вам специальные маски от отеков под глазами для домашнего ухода и кремы против отечности вокруг глаз.
При правильном и регулярном применении косметические средства и процедуры могут полностью избавить вас от отеков глаз после сна, и при пробуждении утром отекшие веки больше не будут портить вам настроение.
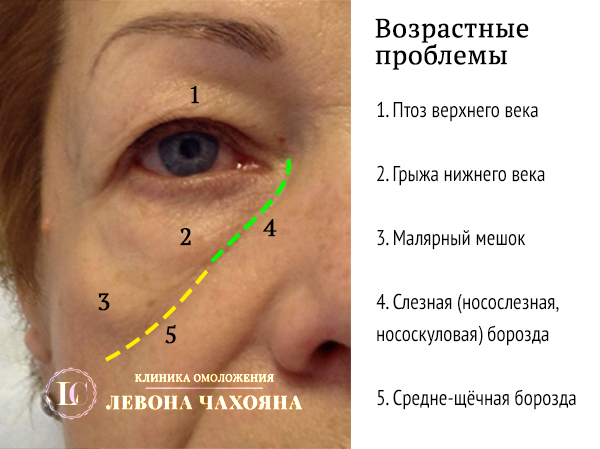
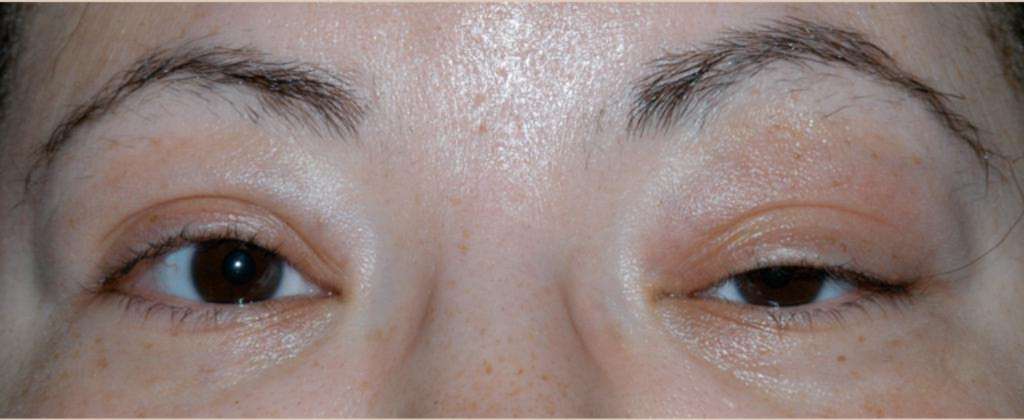
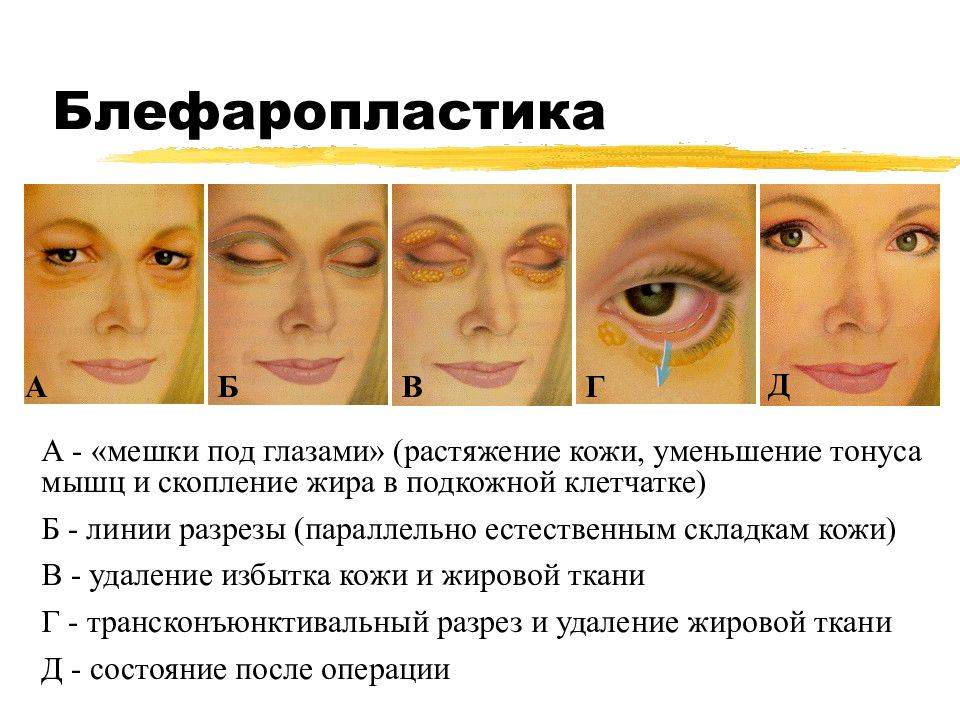
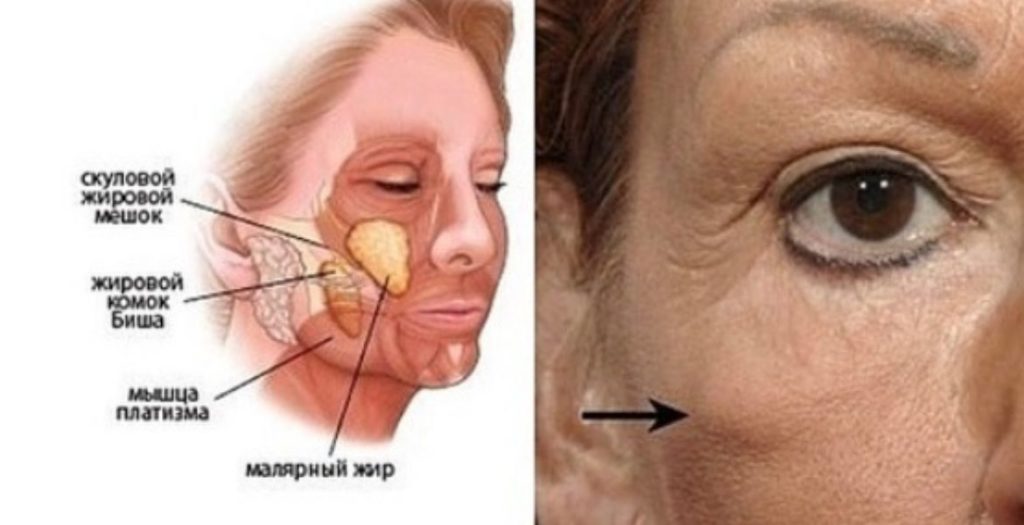
Впрочем, об одной разновидности отеков и синяков под глазами следует сказать отдельно. Дело в том, что глазные отеки часто бывают симптомом так называемых глазных грыж – жировых выпячиваний. Против грыж бессилен даже самый лучший крем для глаз от отеков. Увы, но практика показывает, что уже после 30 основная причина отеков верхних и нижних век – наличие грыж. В этом случае вопрос, как избавиться от отеков под глазами, не имеет альтернативного ответа: только при помощи блефаропластики. Пластика век, выполняемая пластическими хирургами Платинентал на самом высочайшем уровне, в этом случае является единственным возможным эффективным лекарством от отеков под глазами и отеков над глазами, позволяя не только убрать припухлости глаз, выполнить подтяжку век, разгладить гусиные лапки. По желанию можно даже провести коррекцию разреза глаз. И все это – за одну процедуру!
Профилактика кровоизлияний в глазу
Из-за непредсказуемости описанных патологий, полностью защититься от этого заболевания не получится. Но можно существенно снизить риски, в первую очередь отказавшись от курения и употребления спиртного, а также исключив запредельные нагрузки на глаза. Вторым фактором риска обычно являются чрезмерные физические нагрузки при выявленных признаках хрупкости сосудов. Затем идёт слабая иммунная система и сахарный диабет с инсулинозависимостью. При возникновении первых же признаков патологий должно быть взято за правило обязательное, хотя бы раз в год, посещение кабинета офтальмолога.
Причины, приводящие к отеку глаз
Кратковременная припухлость, которая проходит быстро и самостоятельно, обычно не связана с внешними факторами, болезнями, физиологией. Чаще она вызвана такими факторами:
- неправильное питание (употребление большого количества жидкости перед сном, прием алкоголя, пристрастие к копченостям, пряной, соленой пище);
- стрессы;
- плач;
- нарушение режима ношения контактных линз;
- зрительные нагрузки;
- индивидуальные особенности организма;
- нарушение режима труда и отдыха;
- вредные привычки;
постоянные недосыпы.
Среди других субъективных симптомов отечности век выделяют ощущение жжения, затуманивание зрения, покраснение склеры. Обычно они стойкие и ярко выраженные, что лишний раз подтверждает наличие глазных или системных заболеваний.
Лечение
Лечение данной патологии в большинстве случаев осуществляется амбулаторно. При «свежих» повреждениях пораженный участок помещают на возвышенность, прикладывают лед и накладывают давящую повязку.
Для ускорения восстановления назначаются физиотерапевтические процедуры и прогревания. Небольшие поверхностно локализованные образования вскрываются в условиях стационара. При крупных и глубоко локализованных гематомах, показано проведение вскрытия и дренирования в условиях травматологического отделения. При лечении инфицированных образований после вскрытия рекомендуется наложение тугой повязки и проведение антибиотикотерапии.
ГЕМАТОМА: КЛИНИЧЕСКИЕ ПРИЗНАКИ
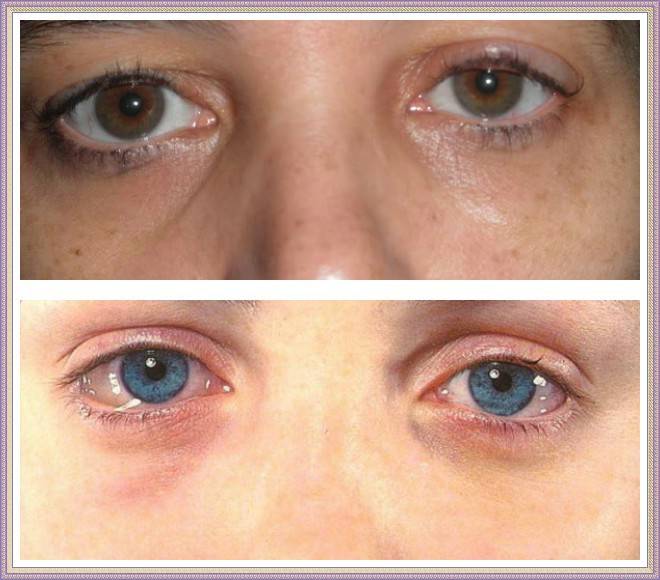
При поверхностных и внутримышечных гематомах пациент может ощущать боль, в месте поражения визуализируется припухлость ткани, цвет кожи изменяется от темно-красного до желто-зеленого.
В некоторых случаях гематома приводит к нарушению функционирования соответствующих мышц или органов, повышению температуры в зоне кровоизлияния.
В начале заболевания подкожная гематома имеет синюю окраску, но со временем меняет свой цвет на зеленоватый, розовый или желтый оттенок.
При внутричерепной гематоме пациент ощущает резкую, быстро нарастающую боль, тошноту, возникает рвота, потеря сознания. При внутричерепной гематоме нужно срочно обратиться к доктору.