Особенности лечения
Оперативное вмешательство требуется при инфицированных ранах, образовании гнойных очагов или значительном повреждении суставов либо связок. В остальных случаях бывает достаточно консервативного лечения, которое направлено на:
- ликвидацию боли и отечности;
- устранение воспалительных очагов;
- улучшение кровообращения;
- регенерацию суставных тканей;
- укрепление связок;
- нормализацию распределения нагрузки на стопы;
- повышение местного иммунитета;
- восстановление функций ступни.
Для решения этих задач применяются медикаменты (противовоспалительные средства, хондропротекторы и другие), а также немедикаментозные методы: физиотерапия, лечебная физкультура и массаж. Только комплексный подход позволяет полностью справиться с патологиями, вызывающими боль и онемение в подошвах ног.
Выбираем приборы для интимной стрижки
Приспособлений для удаления нежелательных волос на сегодня имеется немало
Занятие это несколько сложное, поэтому важно выбрать для себя оптимальный прибор, который упростит процедуру и избавит женщину от дискомфорта
Одним из вариантов, который поможет провести бритье интимной зоны в домашних условиях женщине, является электробритва. Используя ее, можно сравнительно быстро и, главное, абсолютно безболезненно убрать ненужные волоски со своего тела. Называют этот прибор также триммером.
Триммер для бритья интимных зон внешне очень похож на обычную машинку, которой стригут волосы, но он значительно меньше в размерах.
Удалить с его помощью волосы полностью не удастся, но длина волосков будет не более миллиметра. К тому же волоски после его использования врастать не будут, ограничений в его применении нет никаких, он абсолютно безопасен и гипоаллергенен. Дискомфорта, боли, порезов или раздражений испытать женщине не грозит.
Обычно в комплекте с триммером идет несколько различных насадок, которые помогают провести бритье в зоне бикини в домашних условиях максимально быстро и комфортно. Также с помощью таких насадок можно выбрать ширину стригущей полоски, сделать уникальный дизайн интимной стрижки и не пропустить труднодоступные места.
Помимо этого, проводить бритье интимных мест у женщин можно также с помощью бритвенного станка. При этом он должен быть безупречного качества. К счастью девушек, сегодня в продаже есть немалого продуктов такого направления. Есть станки, которые изготовлены специально для представительниц прекрасного пола, они имеют особую полоску для увлаженная кожи и комфортного бритья женских органов.
Бритвенные станки бывают предназначены для многократного использования и для одноразового. Тем не менее большинство из них хорошо работают с волосками на ногах, но для нежной и крайне деликатной интимной зоны могут совершенно не подходить.
В таких случаях следует купить обычный мужской бритвенный станок. У них чаще всего более острые лезвия, что упростит процедуру удаления волосков.Знаете ли вы? Мнение, согласно которому после бритья волосы растут быстрее, более грубыми и темными, — ошибочно. Такое ощущение создается за счет того, что после срезания волоска лезвием он начинает расти тупым кончиком кверху.
Причины появления водянистых мозолей
Возникновению водяной мозоли способствуют:
- тесная обувь;
- потливость ног;
- отек конечностей;
- обувь из искусственных материалов;
- песок или другие абразивы на поверхности кожи.
Механизм образования водяных мозолей
При малейшем прикосновении или сдавливании водяная мозоль причиняет значительную боль. Если трение о поверхность кожи продолжается, заполненный пузырь лопается, и на воспаленном участке остается красная мокнущая рана.
- повышение температуры;
- гнойные выделения из мозоли;
- расширение границ покраснения;
- изменение цвета водяной мозоли;
- возникновение желтых шелушащихся участков вокруг мозоли;
- болезненность воспаленного участка даже без механического воздействия.
Лечение пузырчатки
Пузырчатка (пемфигус) может быть опасным заболеванием, которое может вызвать серьезные осложнения
Поэтому крайне важно своевременно обратиться за врачебной помощью, гарантирующей адекватное лечение
Лечение пузырчатки обычно включает использование кортикостероидов или иммуносупрессантов, которые подавляют избыточную активность иммунной системы. В последнее время для лечения этого состояния начали использовать новый класс лекарств, моноклональные антитела, также нормализующие активность иммунитета.
В очень серьезных случаях может потребоваться пройти процедуру, известную как плазмаферез. Плазмаферез необходим для удаления из кровотока токсичных антител, атакующих кожу.
Огромное значение имеет уход за ранами, которому обучает медицинский специалист. При адекватном лечении и надлежащем уходе удается достичь длительной ремиссии.
Отчего возникает пузырчатка (пемфигус)
Иммунная система человека вырабатывает особые белки, называемые антителами. В норме антитела нужны, чтобы атаковать вредные чужеродные вещества, такие как бактерии и вирусы. Однако если иммунная система по ошибке вырабатывает антитела против здоровой кожи и слизистых оболочек (против поверхности клеток кератиноцитов), в результате развивается такое состояние, как пемфигус.
В этом случае антитела разрушают нормальные связи между клетками, и между ними, в слоях кожи, накапливается жидкость, которая и приводит к образованию волдырей и эрозий. При этом, точная причина атаки иммунной системы на кожу неизвестна.
Установлено, что в очень редких случаях пузырчатку могут спровоцировать прием некоторых лекарств (пеницилламин, ингибиторы АПФ).
Профилактика
- Предотвратить развитие флюса позволит здоровый образ жизни и ежедневный уход за полостью рта с применением средств личной гигиены. Для чистки используется щетка средней степени жесткости.
- После каждого употребления пищи рекомендуется полоскать рот специальным ополаскивателем или использовать зубную нить. Вместо аптечного состава допускается применение водного раствора пищевой, морской соли или спиртовой настойки прополиса.
- Нельзя применять в качестве зубочисток нестерильные предметы. Подобные действия приводят к механическим травмам и инфицированию.
- Периодическое прохождение профессиональной дентальной чистки зубов, способствует удалению камня, провоцирующего развитие воспаления десны с гноем.
- Ежедневный рацион необходимо дополнить свежими овощами и фруктами. Яблоки, морковь и другие твердые продукты растительного происхождения очищают эмаль от налета и укрепляют зубной ряд.
Также важно сразу лечить дефекты зубов и регулярно проходить клинический осмотр не менее двух раз в год. Гораздо легче предотвратить стоматологическое заболевание, чем лечить его негативные последствия
Следует внимательно относиться к своему здоровью и не игнорировать настораживающие сигналы, которые подает организм.

Часто задаваемые вопросы о потемнении кожи на ногах
Да, наиболее частой причиной потемнения (гиперпигментации) кожных покровов является варикозная болезнь. Данные изменения происходят вследствие накопления гемосидерина (продукт распада гемаглобина) в коже и подкожно-жировой клетчатке.
Потемнение кожных покровов при варикозной болезни происходит вследствие длительного застоя венозной крови в дистальных отделах нижних конечностей. Одним из результатов данного застоя будет хроническое воспаление с пропотеванием за пределы венозных сосудов эритроцитов. В последствии имеющийся в составе этих клеток гемоглобин и обеспечит локальную пигментацию кожи.
Эффективно бороться с потемнение кожных покровов при варикозной болезни можно при помощи своевременного лечения самой варикозной болезни.
Избежать гиперпигментации (потемнения кожных покровов) можно при помощи эффективного лечения и профилактики варикозной болезни. Периодические визиты к флебологу с дуплексным ультразвуковым сканированием венозного русла будут лучшим способом избежать возможного потемнения кожных покровов.
В каждом конкретном случае лечение варикозной болезни с гиперпигментацией (потемнением) кожных покровов будет индивидуальным по выбору методик и длительности лечебного процесса. Вам нужно найти хорошего специалиста по лечению патологии вен и следовать его рекомендациям.
Пластырь от влажных мозолей
Конечно, влажная мозоль доставляет больше неприятностей и хлопот, чем сухая. Но зато ее намного легче вылечить. Среди соответствующих средств обрел популярность пластырь от влажных мозолей. Пластырь прост в применении. А главное – он создан специально для лечения этого недуга. В данном случае, он не только облегчит страдания, но и поможет вылечить заболевание.
Чем он поможет? Болезненная водяная мозоль лечится специальным медицинским пластырем, а не – обычным. Благодаря ему можно не просто избавиться от болевых ощущений, но и вылечить мокрую мозоль. Также мокрая мозоль будет защищена от внешнего давления. Пластыри бывают разных размеров, согласно тому, какие бывают сами волдыри. Пластыри крепят на волдырь, предварительно проведя антибактериальную обработку
Чтобы знать, как избавиться от мокрой мозоли с помощью лейкопластыря, важно помнить, что она существенно отличается от других разновидностей. В данном случае, не нужно размягчать кожу или добиваться, чтобы она отслаивалась
Пластырь создают из материала, который является гидроколлоидным. Это значит, что кожа будет дополнительно защищена.
Водянкой в народе называют – мокрую или влажную мозоль. Она представляет собой пузырь на поверхности кожи, который наполнен изнутри прозрачной липкой жидкостью.
Образуется мокрая мозоль на коже человека в результате взаимодействия тела с твёрдым предметом при механическом трении.
Чаще всего такие наросты образуются в области ступней, при натирании кожных участков плотной и тесной обувью, а также на ладонях и пальцах рук, при механическом трении с рабочим инструментом.
Этапы образования:
- Первоначальным проявлением новообразования является покрасневший участок кожи, который участвовал в процессе механического трения с другим предметом, сопровождаемый болезненными ощущениями и отёчностью.
- Посредством механического трения поверхностный слой кожи сдвигается, отслаиваясь от нижнего слоя, образует между кожными слоями пустое пространство.
- Полость, которая образовалась между отслоившимся кожным покровом и нижним слоем кожи, заполняет межклеточная жидкость. Поэтому на поврежденном участке образуется волдырь с жидкостью.
Водянка в момент своего образования, способна доставлять человеку неприятные и болезненные ощущения, жжение, покалывание, покраснение кожного покрова, даже возможно нагноение раны. Если, несмотря на образованный нарост на коже, пострадавшее место продолжает подвергаться механическому трению, то водяной пузырь от воздействия извне лопается и межклеточная жидкость из него вытекает наружу.
Часто случается так, что стенки лопнувшего пузыря отрываются и повреждение представляет собой уже не водянку на ногах, а открытую мокрую ранку. В этом случае необходимо обезопасить поврежденный участок кожи от инфицирования.
Как быстро вылечить содранные?
Если верхний слой мозоли поврежден, лучше всего промыть его антисептиком (перекисью или хлоргексидином, эти средства вызывают наименьшее жжение), а поверх поклеить пластырь, в состав которого входит ацетилсалициловая кислота. Это компонент, который обладает обезболивающим и противовоспалительным действием.
Чем намазать, чтобы быстрее зажила?
Наиболее подходящими средствами для быстрого заживления мозолей являются:
- Салициловая мазь.
- Синтомициновая эмульсия.
- Левомеколь.
- Пластырь «Compeed».
- Пластырь «COSMOS Hydro Active» от HARTMANN PAUL.
Можно ли намазать йодом?
Да, мозоли можно мазать йодом. Лучше не наносить раствор на содранный участок.
Концентрация средства должна быть минимальной, чтобы избежать потенциального ожога кожи, даже не поврежденной. Для этого йод можно развести с водой в соотношении 1:1. Наносить нужно очень аккуратно, так как средство вызывает сильное жжение.
Можно ли помазать зеленкой?
Зеленка действует менее агрессивно, чем йод. Наносить средство на сухие мозоли нет смысла, потому что она еще больше подсушивает кожу.
Лучше всего использовать зеленку для обработки мокрых нелопнувших мозолей. Это обеспечит профилактику присоединения вторичной инфекции.
Открытый участок кожи нельзя смазывать зеленкой, т. к. аналогично йоду, она может вызвать ожог. Пропорция разведения средства с водой такая же – 1:1.
Чем обработать открытую?

В первую очередь открытую мозоль необходимо продезинфицировать. Для этого подойдут перекись и хлоргексидин. Спирт лучше не использовать, т. к. при его применении возможны болезненные ощущения на и без того поврежденном участке кожи.
Нужно дать мозоли немного подсохнуть. Затем ее заклеивают бактерицидным пластырем, чтобы ускорить заживление и предупредить попадание болезнетворных бактерий.
Профилактические процедуры
Кожа стоп требует тщательного ухода, ведь частая ходьба, узкая и неудобная обувь, нагрузка от массы тела и потливость сказываются на ее состоянии. Если не уделять стопам особого внимания и не ухаживать, то кожа на подошвах ног грубеет, начинает трескаться, появляются мозоли.
Пренебрежительное отношение к уходу может привести к грибковым заболеваниям, повреждениям эпидермиса, деформации стопы. Есть несколько народных методов, которые позволят домашних условиях обеспечить уход за стопами.
Массаж
Самый простой и эффективный способ для снятия усталости — это массаж. Применять его можно, когда угодно, а главное для этого процесса хватит и 10 минут. Но лучше всего делать массаж стоп после принятия ванны перед сном. Летом, в период отпуска, отличной альтернативой массажа может стать ходьба босиком по гальке, или горячему песку.
Ванночки для ног
Самый эффективный способ и доступный каждому — это солевые ванны, а также ванночки из травяных отваров, которые обладают заживляющими свойствами. Для солевых ванн достаточно одной ложки соли на 2 литра воды. Для травяных лучше всего использовать календулу, хвою, лаванду и ромашку.
Для этого следует подержать ноги секунд 20 в прохладной воде, а затем 2-3 минуты в горячей, повторить несколько раз процедуру. Завершать процесс необходимо холодной водой, это поспособствует сужению сосудов.
Что может сделать сам пациент?
От пациента тоже многое зависит. Хорошей поддержкой лечению станет:
- ношение удобной, не узкой обуви на невысоком каблуке;
- постоянное использование ортопедических стелек;
- чередование активности и отдыха — особенно актуально для тех, кто работает на ногах;
- при необходимости снижение веса.
Эти меры хороши и для профилактики вальгусной деформации. Еще одна полезность напоследок: на состоянии стоп хорошо сказывается хождение босиком по гальке, песку, неровным поверхностям.
Получить профессиональную помощь при вальгусной деформации стопы можно в нашем медицинском центре. Приходите, в диагностике и лечении косточки на ноге мы используем современные методы с доказанной эффективностью!
Мокрые мозоли на ногах: лечение в домашних условиях
Для безопасного прокола водянки рекомендуется соблюдать нижеприведенные рекомендации:
- Обязательно продезинфицировать место прокола путем смазывания йодом либо зеленкой.
- Прокол нужно производить иглой либо булавкой, предварительно обработанной спиртом либо прокаленной над огнем.
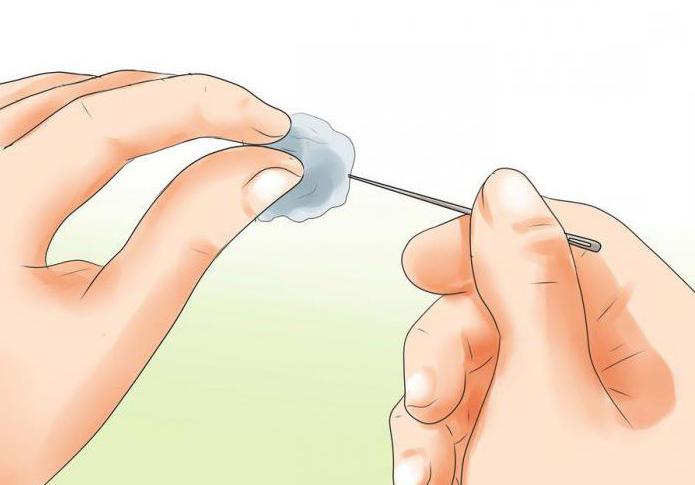
- Прокалывать мозоль следует только с боковой стороны, вводя иглу практически параллельно кожной поверхности. При несоблюдении такого условия и прокалывании мозоли в верхней части существует огромный риск повредить его дно, что чревато началом воспалительного процесса.
- Для обеспечения беспрерывного оттока жидкости из мозоли рекомендуется сделать несколько проколов. Слишком увлекаться нежелательно: стенки пузыря, защищающие нежную кожу внутри мозоли от повреждений и проникновения инфекции, должны остаться целыми.
- После совершения проколов мокрую мозоль рекомендуется аккуратно, с небольшим надавливанием прижать тканевой салфеткой либо бинтом так, чтобы вышла вся внутренняя жидкость. Если водянка снова наполнится, прокол нужно будет повторить.
- Для недопущения инфицирования на вскрытую мокрую мозоль следует нанести мазь, содержащую в своем составе антибиотик.
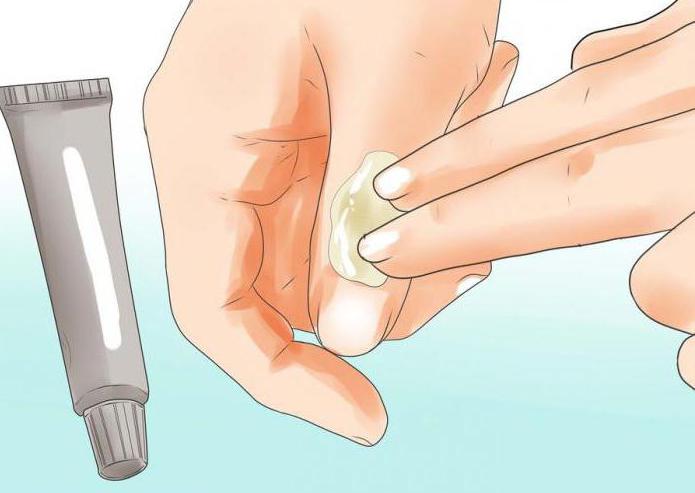
После произведенных манипуляций водянку рекомендуется прикрыть защитным пластырем, который менять дважды в сутки и снимать перед сном. Требуется это для того, чтобы ранка «дышала»: доступ воздуха ускорит процесс заживления и быстро высушит мокрые мозоли на ногах.
Лечение, мазь с антибактериальными свойствами следует применять при самопроизвольном вскрытии мокрой мозоли и отрыве ее стенки. Ранку предварительно требуется очистить и продезинфицировать. Во избежание травмирования и загрязнения место поражения рекомендуется накрыть марлевой подушечкой с лейкопластырем, создав, таким образом, благоприятные условия для его заживления.
Если инфицирование все-таки произошло, мозоль придется вскрывать полностью, удалять все стенки пузыря, ведь закрытое пространство является идеальной средой для размножения бактерий и развития инфекционного процесса. Обязательно в такой ситуации следует обратиться к хирургу. Доктор проведет вскрытие мозоли, обработает ее с соблюдением всех правил санитарии, наложит повязку, после чего назначит антибактериальную терапию.
Причины образования косточки на стопе
Вальгусный дефект развивается медленно. Минусов в этом больше, чем плюсов: болезнь сложно поймать на ранних стадиях. Сначала становится неудобной привычная обувь, потом начинают болеть стопы. Главный симптом Hallux valgus — отклонение большого пальца кнаружи с образование костяного нароста у основания — тоже проявляется постепенно. Где первопричина?
Самый значительный процент среди больных вальгусной деформацией составляют женщины старше 30 лет. Еще не догадались почему? Верно, все дело в обуви. Если вы день за днем носите обувь на высоком каблуке и/или с узким носком, то шансы на образование косточки у вас высоки.
Кроме того, причинами заболевания может быть:
- врожденная слабость соединительной ткани;
- лишний вес — он увеличивает нагрузку на стопы;
- наследственная предрасположенность;
- малоподвижный образ жизни из-за сидячей работы и ослабления мышц ног;
- плоскостопие;
- травмы суставов стопы;
- занятия балетом и спортивными танцами — из-за частого передвижения на носочках.
Как лечат десны
Терапия пародонтита начинается с удаления зубного налета и камня. Применение местных средств купирует проблему только на непродолжительный период времени. Продолжается латентное течение воспалительного процесса, приводящее к увеличению глубины пародонтальных карманов и усиленному разрушению прилегающей к элементу костной ткани.
Нарыв во рту — источник инфекции. Хирург должен провести его вскрытие и удалить гной из-под зуба в десне без боли. Применяется инфильтрационная анестезия. Образовавшаяся рана обрабатывается антисептическими растворами. Для предотвращения преждевременного зарастания и обеспечения вытекания содержимого используется дренаж.
Терапия в стоматологии
В зависимости от запущенности состояния выбирается медикаментозное или хирургическое лечение.

Консервативная методика — продолжительный и трудоемкий процесс, состоящий из нескольких этапов:
Опрос. Дантист изучает анамнез пациента и узнает, когда и при каких обстоятельствах на десне появилось гнойное образование
Важно знать, насколько быстро прогрессировала патология.
Клинический осмотр. Изучается локализация, форма и цвет гнойника
При необходимости проводится рентген-диагностика больной части челюсти. Снимок требуется для объективной оценки состояния структуры внутренних тканей. Дальнейший метод выбирается в зависимости от запущенности случая.
Дезинфекция полости рта. Тщательное удаление остатков пищи, налета и зубного камня. Используются антисептики, обезболивающие и противовоспалительные средства.
Лечение гнойной десны путем создания оттока содержимого из нарыва. Медицинская процедура проводится в клинике «Дентика» под местным обезболиванием. Хирург аккуратно рассекает пораженную область и устанавливает в созданный разрез дренаж для очищения полости от инфицированной жидкости.
Требуется продолжительный прием противовоспалительных средств. Для предотвращения повторного образования участка инфильтрации назначают антибиотики и местные антисептические полоскания.
Некоторых пациентов беспокоит мучительная зубная боль и жалобы на то, что выделяется гной при надавливании на десну во время жевания. При этом шишки на челюсти нет. В указанной ситуации описанная выше схема будет неэффективной. Требуется проведение оперативного вмешательства. При наличии пломбы хирург ее аккуратно удаляет и очищает каналы, вымывая гнойные скопления. Небольшой очаг воспаления допускает проведение пломбировки.
При наличии гранулемы или кисты ставится временная пломба на 3 месяца. По завершении указанного периода выполняется рентген-снимок. Если наблюдается позитивная динамика, проводится пломбировка и установка коронки.
Дополнительные процедуры
Квалифицированный дантист расскажет, как лечить десну, если лопнул гнойный мешочек и появился гной, даст рекомендации по дальнейшему уходу за зубами и ротовой полостью. Большинство врачей для повышения эффективности консервативной терапии назначают курс физиотерапевтических процедур: электрофорез, ультразвуковую и лазерную методики. После прохождения заметна положительная динамика. При соблюдении всех врачебных рекомендаций отмечается уменьшение дискомфорта и отечности, общее улучшение самочувствия.
Восстановление
Многие пациенты остерегаются идти в стоматологию и задаются вопросом, может ли быть лечение гнойной десны безболезненным. Стоматологические инвазивные вмешательства проводятся под анестезией без дискомфорта для пациента. Несмотря на это, вскрытие и дренирование нарыва — дополнительный стресс для организма. Для ускорения заживления следует придерживаться рекомендаций:
- Выполнять врачебные указания.
- Принимать назначенные медикаменты.
- Защищать себя от стресса.
- Придерживаться здорового и сбалансированного рациона.
- Избегать употребления алкоголя и курения.
- Выполнять ежедневные гигиенические процедуры.
- Использовать ирригатор, флосс и стоматологический ополаскиватель.
Соблюдение рекомендаций способствует ускоренному восстановлению и предотвращению рецидивов.
Действия, если мозоль лопнула
В этом случае нужно срочно принять меры для того, чтобы в рану не проникла инфекция. Для этого:
- Руки тщательно моются с мылом. Затем протираются салфеткой, смоченной в спирте или любом другом дезинфицирующем средстве.
- Капсула волдыря удаляется. С этой целью стерилизуются маникюрные ножницы. Ими срезаются все оставшиеся вокруг раны частички кожного покрова.
Ранка обрабатывается Хлоргексидином или Перекисью водорода.
- Близлежащие ткани обрабатываются зеленкой, спиртом или йодом. Допускать попадания этих средств непосредственно в ожог поражения категорически запрещено, иначе может появиться ожог.
- На образовавшуюся ранку накладывается мазевая повязка, обработанная антибактериальным средством (мазь Вишневского, Левомеколь, Солкосерил). Допускается также нанесение Стрептоцида, измельченного в порошок.
- Повязка фиксируется бинтом или пластырем, меняется до пяти раз в сутки. Перед ее снятием руки моются и дезинфицируются. Рана вновь обрабатывается антисептиком, после этого накладывается новая повязка.
- Изначально ранка постоянно сочится, повязка приклеивается к кожному покрову. Чтобы не нарушить его целостность, перед снятием бинт размачивают перекисью водорода.
- Нельзя сдирать образующуюся на поверхности корку: она защищает повреждение от попадания инфекции. После заживления ранки она отпадает самостоятельно.
За состоянием пораженного участка нужно тщательно следить до полного заживления, чтобы избежать инфицирования.
Причины возникновения на разных частях тела
Чаще мокрые мозоли
появляются между пальцами ног, на пятках, в районе щиколотки.Причина их образования —неудобная обувь : не разношенная, узкая, грубая, с вогнутыми внутрь швами.
Также провоцирует возникновение водянок ношение обуви без носков
(чулков, следков и т. п.): потея, ноги становятся влажными, трение влажной кожи о твердую обувь быстро приводит к возникновению мокрых мозолей.
У любителей поработать в саду без перчаток
мозоли бывают также на пальцах рук, на ладонях.Игра в теннис , продолжительное выполнениеупражнений на турнике, выжимание белья вручну ю — еще три причины появления водянок.
Кожа в этих местах болит из-за движений или соприкосновения с ней обуви при ходьбе, кроме того, есть большой риск попадания инфекции в рану, если пузырь внезапно лопнет, а вокруг него среда будет не стерильной.
Факторы риска — чувствительная кожа и сильное потоотделение
. Обладатели этих двух особенностей очень часто сталкиваются с проблемой появления влажныхне только на ногах и руках , но ина других участках тела .
Что такое трещины стоп
Трещины эпидермиального слоя появляются на внешних кожных покровах и могут уходить вглубь дермы. Пятки – типичная зона локализации.
Основные причины трещин
- травмы ног и механические повреждения;
- неправильно выполненный педикюр;
- отсутствие регулярного ухода за кожей;
- сухость кожи;
- заболевания пищеварительной системы;
- перенесенные грибковые заболевания;
- сахарный диабет;
- прием антибиотиков;
- псориаз;
- обезвоживание организма;
- строгая диета без контроля специалистами;
- заболевание щитовидной железы;
- гормональные изменения, прием гормональных препаратов.
Появление трещин на ногах может носить сезонный или хронический характер.
Мастер педикюра сможет справиться с трещинами, но для комплексного подхода требуется помощь эндокринолога, дерматолога, гастоэнтеролога или иммунолога. Мастер рекомендует специалистов, у которых можно получить консультации.
По статистике 70% трещин инфицированы грибками. Рекомендуется посетить дерматолога, сделать анализы и выявить тип грибка. Это поможет подобрать курс лечения для быстрого и безопасного выздоровления кожи.
Спецификой грибковых трещин является оттенок зеленого или коричневого оттенка. Клиента с такой патологией мастера педикюра сразу отправляют к дерматологам. Самостоятельно вылечить инфекцию без определения типа грибка в домашних условиях не возможно. Не поможет и помощь косметолога – удаление участка без комплексного подхода может привести к распространению заболевания.
Что делать, если растет косточка на стопе?
Проблемы у обладателей злосчастной косточки не только косметические. Больные часто жалуются, что им сложно подобрать обувь, что ноги быстро устают при ходьбе. Кроме того, вальгусная деформация стоп часто сопровождается такими неприятностями, как образование болезненных мозолей и натоптышей. Вывод? Что-то делать надо обязательно.
Первый шаг — визит к врачу-ортопеду. Он проведет необходимую диагностику и назначит лечение, которое может быть консервативным или оперативным. Сегодня в арсенале медиков есть достаточно средств, которые позволяют обойтись без операции. Хирургическое вмешательство необходимо только в совсем запущенных случаях.
Лечение вальгусного дефекта длительное и непростое. Заключается оно в подборе правильных ортопедических стелек, назначении физиотерапии, противовоспалительных и обезболивающих препаратов, сеансах массажа. Кроме того, врач порекомендует комплекс лечебной физкультуры. Чтобы терапия быстрее привела к результатам, желательно обратиться в клинику на ранних стадиях заболевания.
Подведем итоги
Устранить гнойное воспаление десны и вернуть хорошее самочувствие позволит своевременное обращение к квалифицированному стоматологу.
Развитию патологии подвержены люди, уделяющие мало внимания ежедневной гигиене. Бактерии и микробы с легкостью проникают сквозь повреждения в поверхности зуба, провоцируя очаг в пульпе. Поскольку в этой области находятся нервные окончания, воспалительный процесс проходит болезненно и мучительно. Заболевание отличается стремительным течением и развивается за сутки. При отсутствии грамотной терапии абсцесс грозит поражением кости челюсти, выпадением зуба и генерализацией инфекции в организме.
Чаще всего флюс выявляется у взрослых. Из-за пагубных привычек и несоблюдения правил гигиены. Загруженные работой и бытовыми проблемами люди откладывают визит в больницу на потом. Их интересует, что делать, если воспалилась, болит, опухла десна и идет гной в домашних условиях. Без профессионального лечения запущенные заболевания провоцируют воспаление прикорневых зубных тканей.
У детей младшего возраста болезнь проявляется стертой симптоматикой. Обусловлено это сниженной активностью иммунитета у малышей, которые не способны адекватно противостоять инфекции. Ребенок нуждается в лечении при начальных проявлениях флюса, иначе ослабленному организму придется столкнуться с опасными осложнениями.







