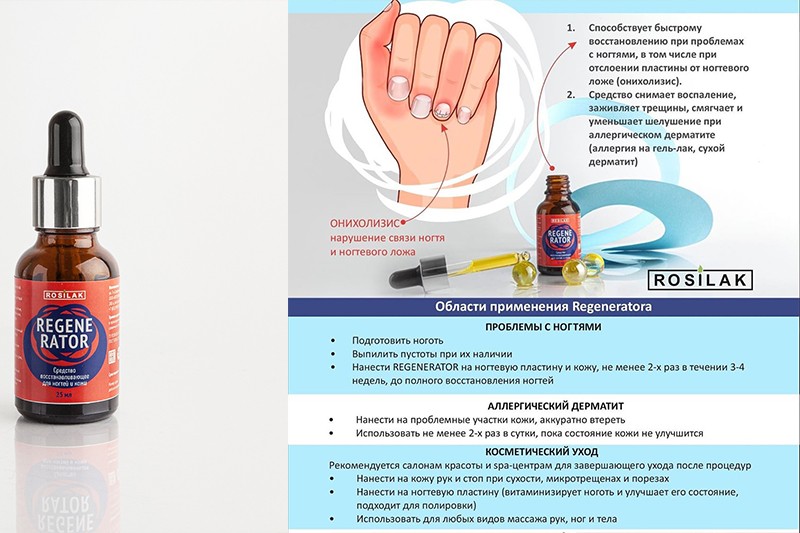
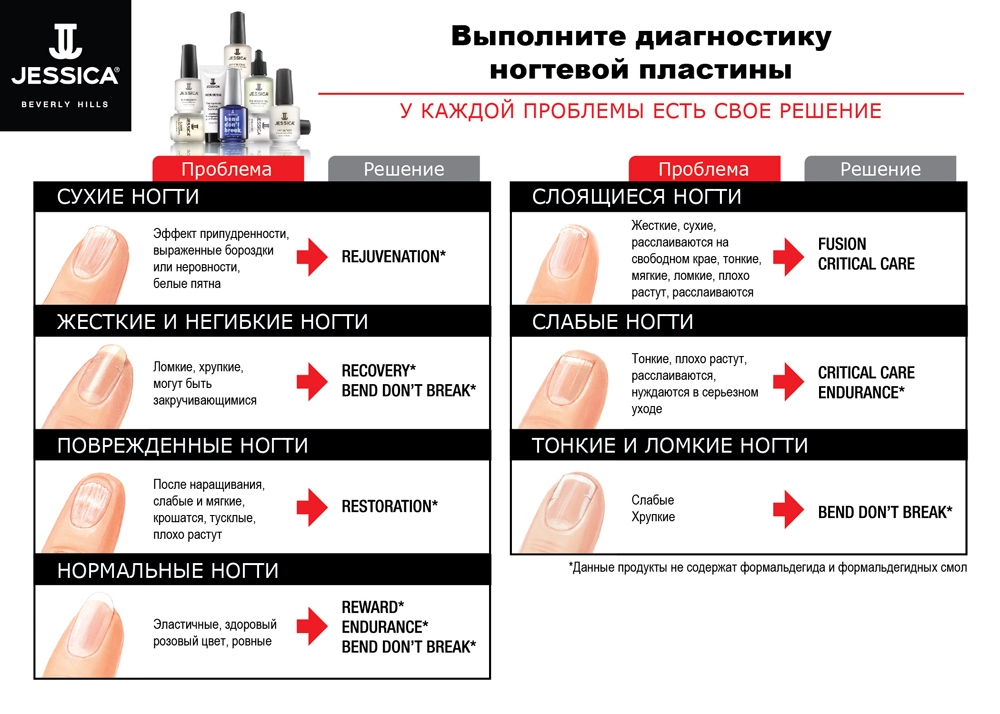
Лечение онихомикоза
Лечение онихомикоза требует комплексного подхода, ключевым моментом становится выбор оптимальной комбинации системного и наружного препаратов. При лечении требуется исключить из рациона алкоголь, сократить употребление в пищу сладкого и мучного. Питание должно содержать растительную клетчатку, белки и витамины А, Е и С.
Критерий результативности лечения – исчезновение симптомов заболевания, отрастание ногтей и 3-кратные отрицательные анализы на грибы: по окончании лечения, через 2 и 4 месяца.
Дезинфекция
Обязательным компонентом лечения онихомикоза становится дезинфекция постельного белья, обуви и мест общего пользования.
- обувь обрабатывают 25% раствором формалина: в обувь кладут ватку, смоченную раствором формалина, помещают в полиэтиленовый пакет, завязывают и оставляют на 2 недели;
- обработку тканей делают 1% хлоргексидином биглюконатом;
- туалета и ванной комнаты – раствором хлора.
Местное лечение
Местное лечение результативно, если поражен доступный снаружи маленький участок ногтя и заражение произошло не больше месяца назад. Ноготь требуется срезать или спилить мокрой пилкой в толщину. Чтобы избежать заражения ногтей на руках при этой процедуре используют медицинские перчатки. Для облегчения удаления применяют кератолитические средства, например, пластыри:
- уреапласт;
- онихопласт;
- салициловый пластырь с хинозолом.
На пораженный ноготь наносят пластырную массу и наклеивают лейкопластырь. Через 2-3 дня препарат удаляется, а размягченный ноготь удаляется. Чтобы снять толщу ногтя требуется повторить процедуру 2-3 раза. После удаления, наносят противогрибковое лекарственное средство, рекомендуются противогрибковые лаки, при использовании которых обеспечивается проникновение в ноготь:
- Лоцерил лак для ногтей (аморолфина гидрохлорид, 5% по 5 мл) применяют для смазывания ногтевых пластин 1–2 раза в неделю. Средняя продолжительность лечения — 6 месяцев для ногтей на руках и 9–12 месяцев для ногтей на ногах.
- Батрафен лак для ногтей (циклопирокс) наносят на пораженные ногти пальцев рук или ног 1 раз в день в течение 6 дней, на 7-й день лак снимают жидкостью для снятия лака и снова наносят лак. Средняя продолжительность лечения составляет 6 месяцев для ногтей на руках и 9–12 месяцев для ногтей на ногах.
Хирургический метод удаления ногтя используется если применение кератолитиков противопоказано. Недостаток метода – травматизация ногтевого ложа, а также риск того, что ноготь отрастет неправильно и будет отслаиваться. Для результативности этого способа используют клеевую массу Геволь, которая имитирует ногтевую пластину.
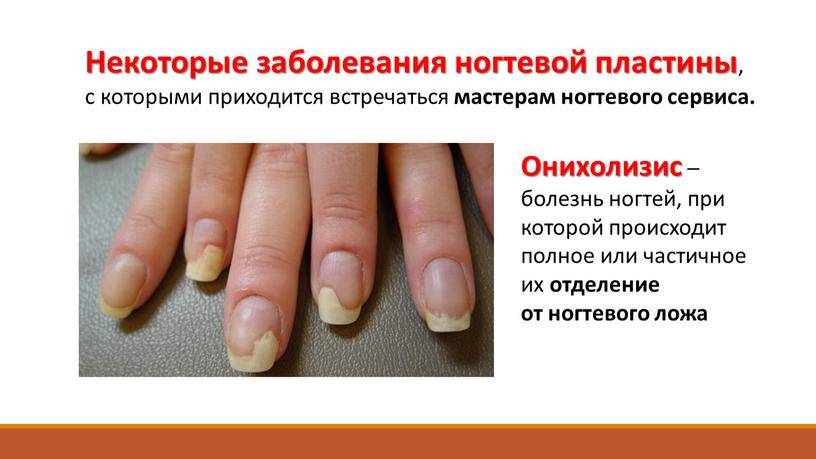
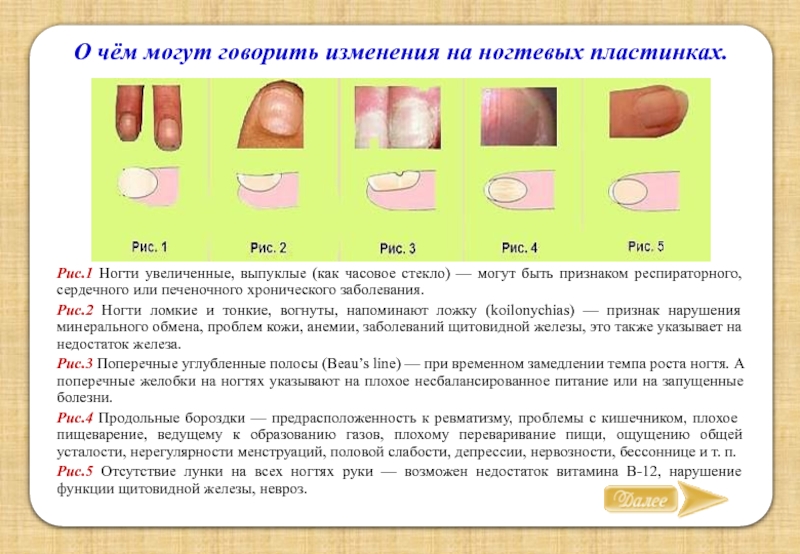
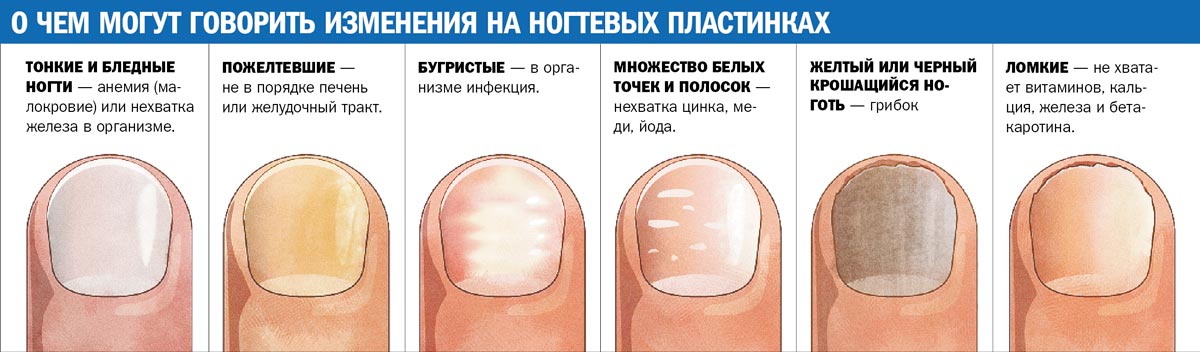
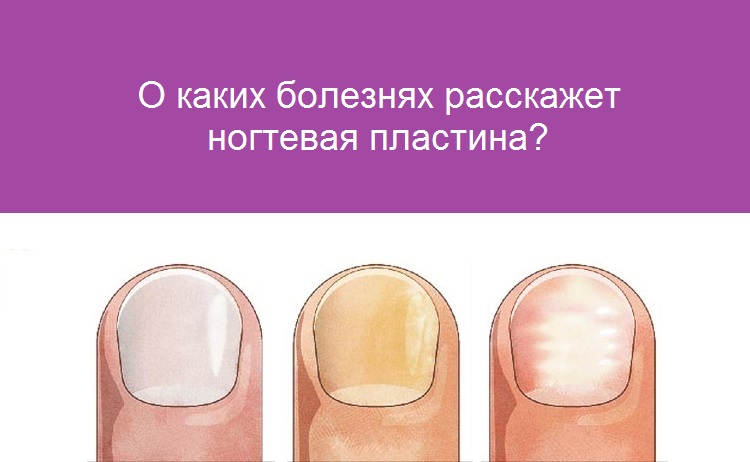
Что значит изменение цвета?
Изменение цвета ногтевой пластины – важный сопутствующий симптом болезней ногтей и нарушений в работе внутренних органов. Рассмотрим, какие болезни можно определить по цвету ногтей.
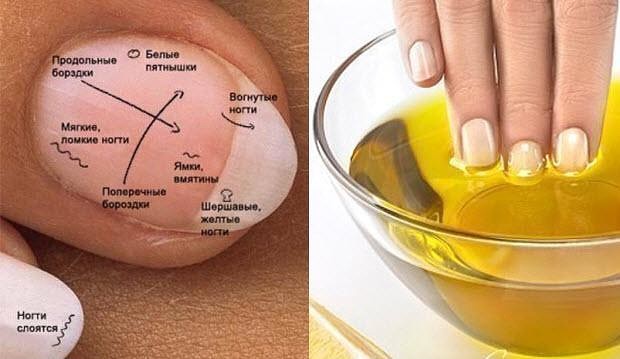
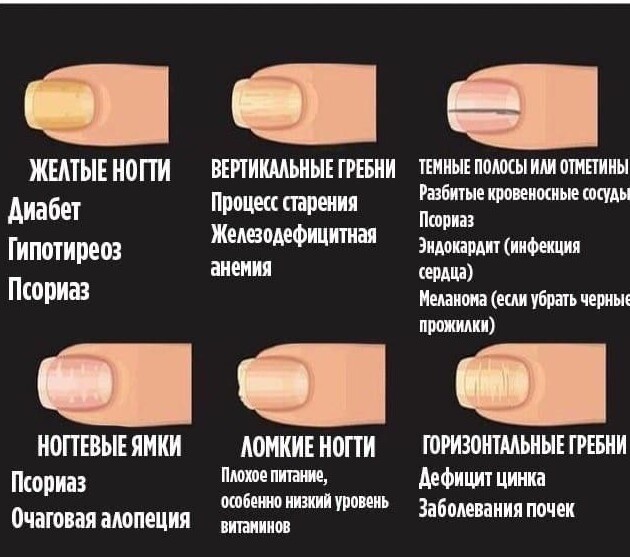
Желтые ногти
Пожелтение ногтевой пластины вызывают внутренние и внешние факторы. По этому симптому можно заподозрить патологии в легких, эндокринной, лимфатической системы, затруднение кровообращения в стопах, кистях, проблемы с печенью, желчным пузырем, псориаз.
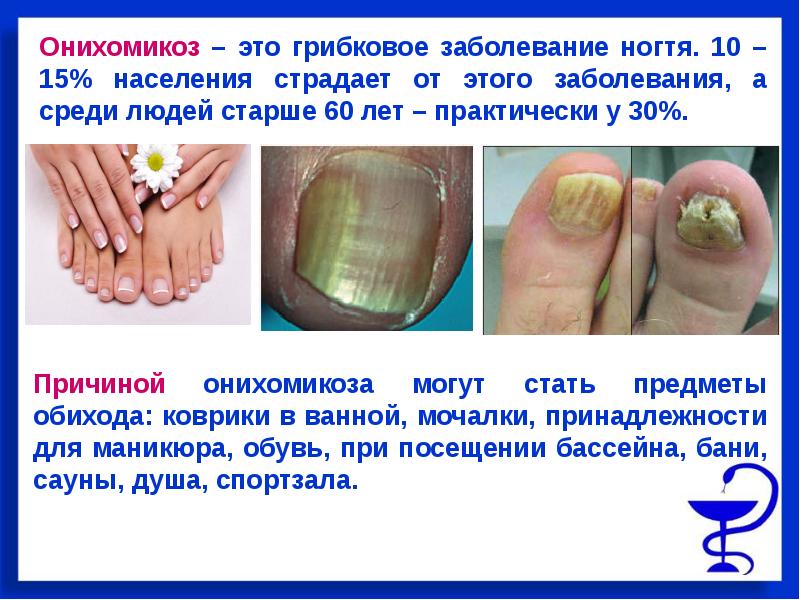
Одна из самых распространенных причин желтой окраски – поражение грибком (онихомикоз). Если вовремя не начать лечение, инфекция будет распространяться. Ногтевая пластина начнет утолщаться, крошиться, отслаиваться от ногтевого ложа. Чаще эта болезнь ногтей встречается на ногах.
Какие еще причины приводят к пожелтению ногтей?
- курение;
- возрастные изменения ногтей;
- состояния после инфекционных болезней;
- прием некоторых лекарственных препаратов;
- применение дешевых декоративных лаков;
- контакт с агрессивными моющими средствами.
В зависимости от причины интенсивность желтой окраски различается от слабовыраженной и еле заметной до насыщенной, темно-желтой или даже коричневой.
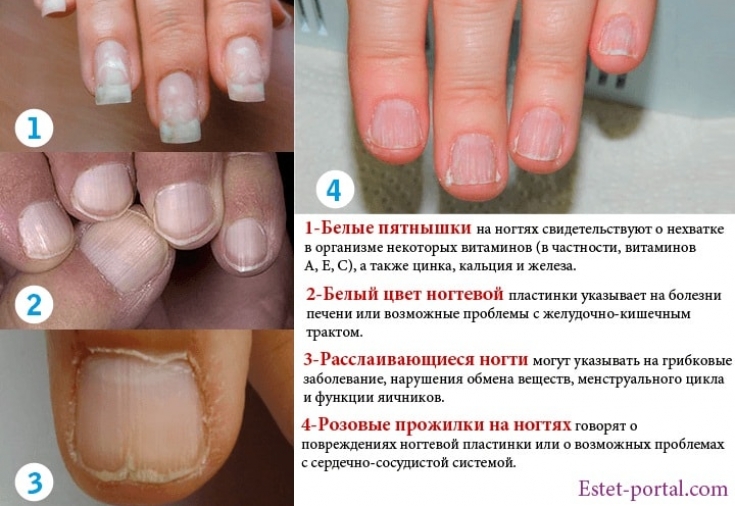
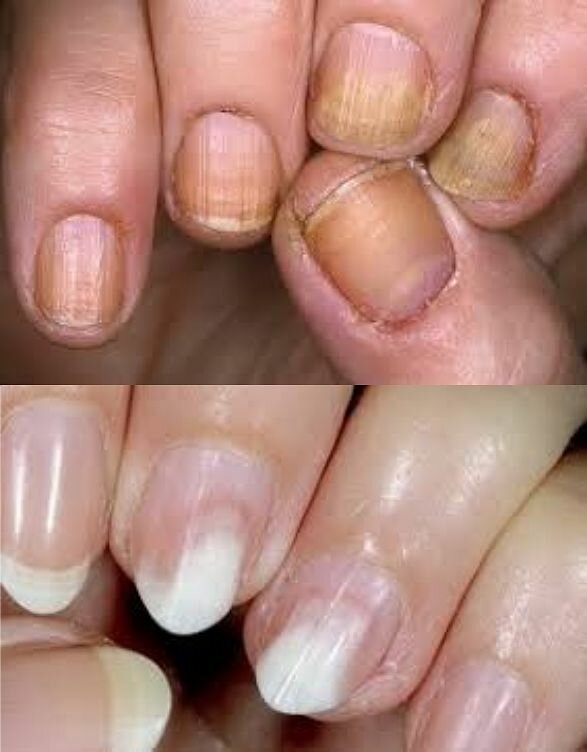
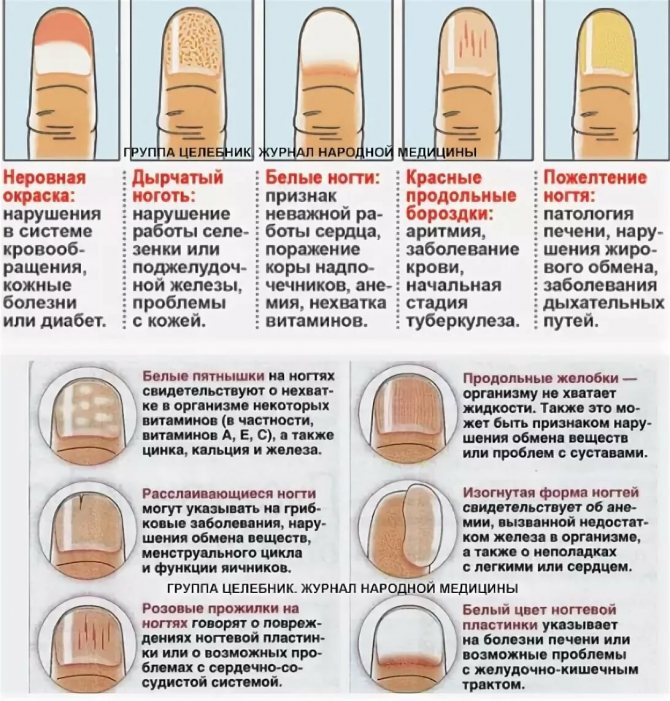
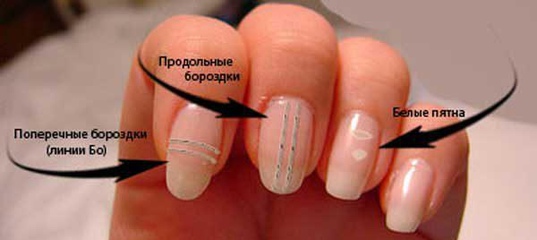
Белые пятна
Белые пятна – распространенная болезнь ногтей, которая называется лейконихия. Как она проявляется?
Из-за вкрапления пузырьков воздуха в пространство между ногтевой пластиной и ложем возникают единичные или множественные белые пятна или полоски. В норме ноготь плотно прилегает к ложу, имеет розовую окраску. Только наверху в зоне свободного края мы видим ноготь белым. Причина болезни лейконихия – повреждение ногтевого матрикса или пластины под действием механических (травмы, удары) или других факторов.
Лейконихия случается после приема некоторых лекарств, при дефиците или, наоборот, переизбытка железа, кальция или цинка, из-за низкого уровня гемоглобина. Встречается после наращивания ногтей, неаккуратно выполненного маникюра.
Как выглядит на руках эта болезнь ногтей, показано на фото.
Неоднородная окраска
В некоторых случаях окраска ногтя бывает неоднородной. Например, нижняя половина пластины белая, а верхняя – розовая. Этот симптом называется «половина наполовину» и говорит о развитии почечной недостаточности. Вызывает его отек ногтевого ложа. Встречается у ВИЧ-положительных, пациентов, перенесших химиотерапию.
Неоднородная окраска в виде побеления 80 % нижней части ногтевой пластины и небольшого красного ободка сверху называется симптомом Терри. Это характерно для цирроза печени, сердечной недостаточности, физиологического старения, тяжелого течения диабета.
Как выглядит такое описание болезни ногтей, смотрите на фото.
Еще один вариант неоднородной окраски ногтевой пластины – линии Мюрке. Это две параллельные поперечные белые полоски, по форме повторяющие дугу лунулы, разделенные нормальной розовой окраской. Линии Мюрке связаны со снижением уровня белка альбумина в крови при хронических патологиях почек. Когда уровень белка приходит в норму, они исчезают. А затем вновь появляются, когда его концентрация снижается.
Зеленые ногти
Окраска ногтевых пластин в зеленые оттенки от желто-зеленого до зеленовато-синего или зеленовато-коричневого может быть вызвана:
- кровоподтеками из-за травм, ушибов, защемлений ногтя;
- грибковой инфекцией;
- бактериальной инфекцией (синегнойная палочка, псведомония).
При зеленой окраске ногтей нужно скорее обратиться к врачу. Если не было травм, то причина таких изменений инфекционная. Патогенные микроорганизмы могут находиться между естественной ногтевой пластиной и ногтевым ложем или между накладным и естественным ногтем.
Синяя окраска
Синюшность ногтей говорит о плохом кровообращении в пальцах рук или стоп, недостатке кислорода, низком уровне гемоглобина. Это характерно для анемии, хронической обструктивной патологии легких, астмы, инфекционного поражения легких (пневмонии), тяжелых расстройствах в сердечно-сосудистой системе, порока сердца.
Темные пятна
Темные пятна на ногтевой пластине чаще всего возникают из-за кровоподтеков, кровотечений в ложе вследствие травм. У женщин продольные темные коричневые полосы на ногтях иногда появляются на фоне гормональных нарушений, после операций на органах малого таза, в период беременности.
Черные пятна под ногтями вызывают болезни печени или эндокардит (воспаления оболочки сердца).
Темная пигментация ногтей может быть побочным эффектом некоторых лекарств (Зидовудин, Циклофосфамид, Гидроксимочевина, Доксорубицин).
Опасная причина пятен в виде продольной темной полосы – подногтевая меланома или злокачественный рак кожи.
Причины возникновения заболевания
Руки и ногти – зона повышенного риска травматизма. Кожа, окружающая ногтевую пластинку, довольно тонкая, поэтому повредить ее легко. Воспалительный процесс, развивающийся в тканях, – результат травмирования. Женщины страдают паронихией гораздо чаще мужчин, и основная причина этого – маникюр, сделанный инструментами, не подвергшимися стерилизации. В мягкие ткани проникают такие возбудители инфекции как стафилококки, стрептококки, грибки.
Факторы, способные привести к воспалению:
- постоянное механическое воздействие на кисти рук или стопы, работа в условиях повышенных температур;
- частый контакт с агрессивными химическими веществами или холодной водой;
- заусеницы (у детей – привычка грызть ногти и кожу вокруг них);
- травмирование во время маникюра или педикюра;
- наращивание ногтей;
- неграмотный уход за кожей рук, в результате которого появляются трещины;
- слабый иммунитет;
- недостаточная гигиена;
- неподходящая или некачественная обувь, а также пользование чужой обувью;
- тромбоз, тромбофлебит и другие заболевания, при которых нарушается циркуляция крови в стопах;
- нехватка витаминов, неправильное питание;
- стресс;
- болезни эндокринной системы, особенно сахарный диабет.
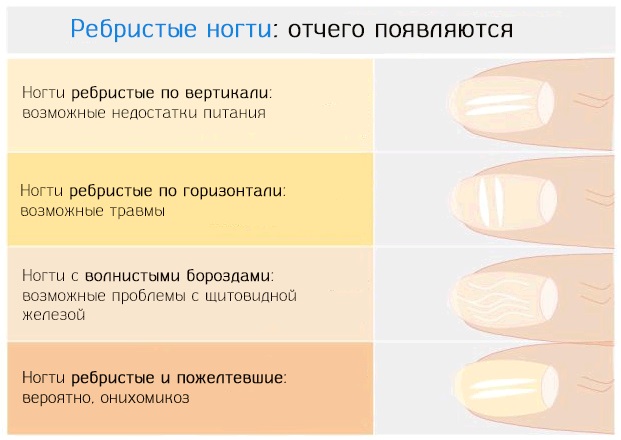
Способы лечения белых полос
Столкнувшись с проблемой, следует в первую очередь улучшить уход за ноготками. Рекомендуется избегать воздействия химических средств, для этого стоит пользоваться резиновыми перчатками при выполнении хозяйственных или садовых работ. Длительный контакт с водой также следует исключить, особенно, если речь идет о плохо очищенной водопроводной воде.
Средства для маникюра и педикюра рекомендуется заменить на более качественные. Пилочки и другие маникюрные инструменты также могут деформировать пластину и служить причиной возникновения черточек. Предпочтение стоит отдать щадящим приспособлениям.
Если причина кроется не в уходе за пальцами рук и ног, то необходимо обратиться к врачу. В первую очередь, терапевт выдаст направление на общие лабораторные анализы, которые в комплексе с описанием самочувствия смогут поспособствовать сужению круга проблем. Серьезные заболевания внутренних органов необходимо лечить под контролем специалистов. Обнаружив белые черточки на ногтях, и поняв, что это проявление болезни, врач назначит лечение. Устранив внутреннюю причину, человек может избавиться от дефекта ногтей. Это может занять до 6 месяцев, пока пластина не обновится.
Народные методы
Если причина возникновения линий внешняя, улучшить состояние рук и ног можно народными способами. Они эффективны и в борьбе с грибковыми заболеваниями, особенно, обнаруженными на начальном этапе, в виде черточек на поверхности. Ниже представлены рецепты, которые помогут избавиться от косметического дефекта:
Для лечения микоза подойдут аптечные средства или ванночка с морской солью. Ее рецепт прост – в стакане теплой воды (температура около 40 градусов) растворяется 1 столовая ложка морской соли. В раствор можно добавить несколько капель йода и настой из пижмы и полыни. Держать кончики пальцев в такой ванночке необходимо около 30 минут, а после процедуры надеть хлопковые носки или перчатки. Выполнять сеанс необходимо через день, до полного исчезновения болезни.
Если причина дефекта не в инфекционном заболевании, такие ванночки укрепят пластину и будут способствовать быстрому росту, а значит, и обновлению пластины. Так от косметического недостатка удастся избавиться быстрее.
- Напитать ногти витаминами и увлажнить пластину помогут витаминно-масляные маски. Выполняются они ежедневно. В 10 мл масла добавляется витамин A и E в жидком виде. Кроме придания блеска, такая маска будет благоприятно влиять на глубокие слои ногтя, предотвращая расслаивание и образование бороздок. Если в смесь добавить несколько капель лимонного сока, то маска будет дополнительно отбеливать пластину. Это может потребоваться при окрашивании ногтей краской, йодом или зеленкой, а также при изменении цвета ногтя в результате некачественного покрытия.
- Маска с йодом так же улучшит структуру ногтя, укрепляя его. Для приготовления потребуется любое эфирное масло, йод и витамины в жидкой форме. На 1 чайную ложку эфирного масла (например, масло виноградной косточки или апельсиновое масло) добавляется по 5 капель витамина и йода. Повторять процедуру необходимо через день, пока пластина не обновится. Такая маска обладает заметным результатом, однако может окрасить поверхность, поэтому проводить ее лучше вечером. За ночь йод впитается, и ноготь приобретет естественный цвет.
Все процедуры проводятся на предварительно вымытые руки и ноги. Лаки и другие покрытия должны быть удалены. В противном случае, полезные вещества не попадут в ноготь. На время лечения лучше отказаться от использования лака и наращивания ногтей, эти процедуры могут усугубить ситуацию.
Что такое хондропротекторы
Хондропротекторы – это группа препаратов, которые улучшают восстановление поврежденной хрящевой ткани и замедляют дальнейшее разрушение хряща. В состав лекарств третьего поколения, о которых в основном пойдет речь, входят два компонента – хондроитин и глюкозамин:
- хондроитин – влияет на фосфорно-кальциевый обмен в хрящевой ткани, стимулирует ее восстановление, снимает воспаление;
- глюкозамин – входит в состав хрящевой ткани, а поскольку при артрозе в организме наблюдается дефицит этого компонента, его назначают принимать внутрь в качестве дополнительного строительного материала.
Глюкозамин можно сравнить с кирпичиками, из которых строится хрящевая ткань
Специалист рассказывает, почему вместо обезболивающих мазей и таблеток стоит принимать хондропротекторы, что это за медпрепараты и в чем их польза:
https://youtube.com/watch?v=U1HXyg43wKM
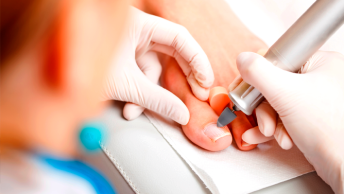
Как можно ускорить лечение онихомикоза
Чтобы ногти после лечения грибка быстрее отрастали, может быть использована лазеротерапия. Она предполагает обработку ногтевой пластины аппаратом PinPointe – неодимовым лазером с длиной волны 1064 нм. Его излучение свободно проникает в ногтевое ложе и там нагревает грибковые клетки до высоких температур, в результате которых те гибнут. Кроме того, тепло лазера активирует кровообращение в ногтевом ложе, что ускоряет рост здоровой ногтевой пластины.
Лазер PinPointe применяется совместно с местной терапией. После сеанса лазерного лечения пациент должен наносить на ногти рекомендуемый крем или лак, а также тщательно обрабатывать обувь антисептическим средством – во избежание повторного инфицирования.
Эффективность лечения онихомикоза неодимовым лазером PinPointe проверена несколькими зарубежными многоцентровыми исследованиями. Это отличное дополнение к местному лечению, имеющее небольшую длительность процедуры и не сопровождающееся побочными эффектами.
Таким образом, здоровая ногтевая пластина должна начинать расти уже в первые месяцы от начала лечения. Она может быть чуть тоньше обычной, но иметь однородный розоватый цвет и гладкость. Лечебный процесс достоверно ускоряется при обработке пораженных пластин неодимовым лазером PinPointe.
Радиесс (Radiesse)
Это – дермальный филлер от всемирно известной немецкой компании Merz на основе гидроксиапатита кальция, имеющий уникальный тройной механизм действия, включающий в себя безоперационный лифтинг лица,долговременную коррекцию морщин и улучшение качества кожи. Он работает как наполнитель и стимулирует процесс выработки собственного коллагена.
Радиесс – один из самых изученных и безопасных филлеров, он одобрен FDA (Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов США). На сегодняшний момент Радиесс – один из самых популярных филлеров.
Чем же так хорош Радиесс?
Он дает мгновенный лифтинговый эффект, убирая умеренные и глубокие морщины и улучшая качество кожи. Сразу после инъекции происходит восстановление объемов, свойственных молодому лицу. Носогубные складки мгновенно разглаживаются, овал лица становится даже более четким и выразительным, чем был 20 лет назад.
Повышенная эффективность препарата объясняется его уникальной формулой, мощно стимулирующей собственные процессы регенерации кожи. В состав препарата входят микросферы гидроксиапатита кальция (применяется в медицине уже более 20 лет) и гель, которые со временем полностью биодеградируют, то есть полностью выводится из организма. Микросферы не притягивают влагу, поэтому филлер идеально подходит сложным пациентам: склонным к отекам, обладающим дряблой кожей, пациентам-мужчинам.
У мужчин кожа толще, тяжелее, у них чаще заметна потеря объема в области щек, носа, а также в подбородочной складке. Ликвидировать эти изменения позволяет точечное и глубокое введение геля на основе гидроксилапатита кальция.
Радиесс позволяет провести векторный лифтинг лица (в этом он успешно конкурирует с нитевой подтяжкой), поработав над височной областью и устранив глубокие носогубные складки. Подходит для нехирургической коррекции формы носа (сглаживание горбинки, моделирование кончика). Используется для гармонизации подбородка. Эффективен для кардинального омоложения тыльной поверхности кистей рук. Применяется для омоложения мочек ушей.
Радиесс не вызывает воспалительной реакции в тканях, не мигрирует. Помимо немедленного лифтингового эффекта, гидроксиапатит кальция в составе препарата стимулирует синтез собственного коллагена первого типа, который создает эффект бархатной кожи и восстанавливает свойственные молодости упругость и эластичность.
Коррекция отличается простотой, не занимает много времени, не вызывает дискомфорта. Молекулы препарата настолько ровные, плотные, что влага с них просто скатывается. А это означает, что в коже он будет удерживаться достаточно долгое время. Если классические филлеры начинают биодеградировать из тканей уже через 4-6 месяцев, то с Радиессом это начинает происходить только по истечении 24 месяцев после его введения.
Благодаря своим водоотталкивающим свойствам Радиесс помогает избавиться от брылей, чего нельзя добиться при введении в нижнюю часть лица, к примеру, гиалуроновой кислоты.
При этом Радиесс можно безопасно сочетать с другими филлерами, в том числе на основе гиалуроновой кислоты.
Уже после одной процедуры Радиесса можно добиться:
- подтяжки и коррекции овала лица;
- устранения мимических морщин;
- улучшения контуров щек, подбородка;
- восполнения дефицита объема мягких тканей лица;
- разглаживания носогубных складок;
- омоложения кистей рук;
- коррекции носа;
- восполнения потерянного объема височной области;
- формирование каркаса лица.
Классификация грибковых инфекций
Существует классификация грибковых инфекций Н.Д.Шеклакова:
- Кератомикозы (разноцветный лишай, пьедра и др.)
- Дерматофитии (эпидермофития, трихофития, микроспория, рубромикоз и др.)
- Кандидоз (поверхностный кандидоз кожи и слизистых оболочек, висцеральный кандидоз)
- Глубокие микозы (споротрихоз, хромомикоз)
- Псевдомикозы (эритразма, актиномикоз).
Однако во многих странах мира принята классификация грибковых заболеваний по локализации патологического процесса:
- Tinea pedis — микоз стоп.
- Tinea corporis — микоз гладкой кожи туловища.
- Tinea cruris — микоз паховый.
- Tinea capitis — микоз волосистой части головы.
- Tinea unguim — онихомикоз.
- Tinea manum — микоз кистей.
- Tinea barbae — микоз лица.
Источником заражения при грибковой инфекции может быть как больной человек или животное, так и обсемененные грибками предметы повседневного обихода, продукты сельхохозяйственной жизнедеятельности. Часто при грибковой инфекции человек выступает сам, как непосредственный носитель и хозяин инфекции, наступившей в результате общего снижения иммунитета и развившейся из условно-патогенной флоры, которая присутствует на коже в норме и при условии здорового иммунитета не вызывает заболевание. Таким образом, присутствие на коже грибковой инфекции может быть свидетельством общего нарушения состояния здоровья у пациента. Часто грибковые заболевания сопутствуют такому заболеванию, как сахарный диабет.
Поражение кожи при грибковой инфекции может носить как локализованный, так и распространенный характер, выраженность субъективной симптоматики может колебаться от полного отсутствия любых субъективных симптомов, до выраженных зуда и болезненности мест поражений, нарушающих привычный образ жизни пациента, приводящих к снижению качества жизни человека.
Для лабораторной диагностики грибковых инфекций используются методы микроскопический и культуральный, кроме того используется ПЦР диагностика.
Наибольший удельный вес в повседневной практике врача дерматовенеролога получили различные кандидозы, поражение кожи и ногтевых пластинок дрожжевыми грибками рода Candida. При этой грибковой инфекции могут поражаться складки крупные на теле человека и мелкие на руках и стопах, поражение может носить распространенный характер, нередко проявление кандидоза аногенитальной зоны. Часто при кандидозе страдают ногтевые пластинки, развивается онихомикоз. Вторыми по частоте обращения за медицинской помощью являются эпидермофитии с поражением крупных складок кожи, и третьими- руброфитии с преимущественным поражением кожи стоп. Достаточно часто встречаются по- прежнему в человеческой популяции грибковые инфекции, сопровождающиеся поражением волос: трихофитии и микроспории.
Наличие длительно текущей грибковой инфекции у человека является основанием для проведения комплексного обследования пациента, направленного на изучение причины снижения кожного иммунитета. Своевременная терапия противогрибковыми препаратами должна проводиться с учетом выявленной сопутствующей патологии, приведшей к развитию грибковой инфекции у пациента.
Как выглядят ногти после лечения грибка
В первые 2-3 месяца от начала использования местных препаратов ногтевая пластина еще не будет заметно меняться. Сохраняющиеся в подногтевом пространстве грибы продолжают размножаться, и на ногте снова образуются утолщения или, наоборот, истончения. Отрастающая пластина еще некоторое время сохраняет патологический цвет: желтый, молочно-белый, черный или коричневый. Она может быть все такой же чешуйчатой, ребристой или искривленной. На ней могут быть сколы, или участок, где она отходит от своего ложа.
При лечении таблетками патологические изменения отрастающей ногтевой пластины могут наблюдаться менее двух месяцев. Затем ближний к лунке участок ногтя после лечения грибка должен принять здоровый вид:
- стать гладким;
- изменить цвет на розоватый или красноватый, однородной окраски;
- приобрести нормальную толщину. Если ноготь отрастает после удаления всей ногтевой пластины, он имеет право быть чуть тоньше. Это тоже показатель его здоровья.
Если же, несмотря на лечение, через 2-3 месяца ногти остаются измененного цвета, толщины или гладкости, значит, терапия подлежит пересмотру.
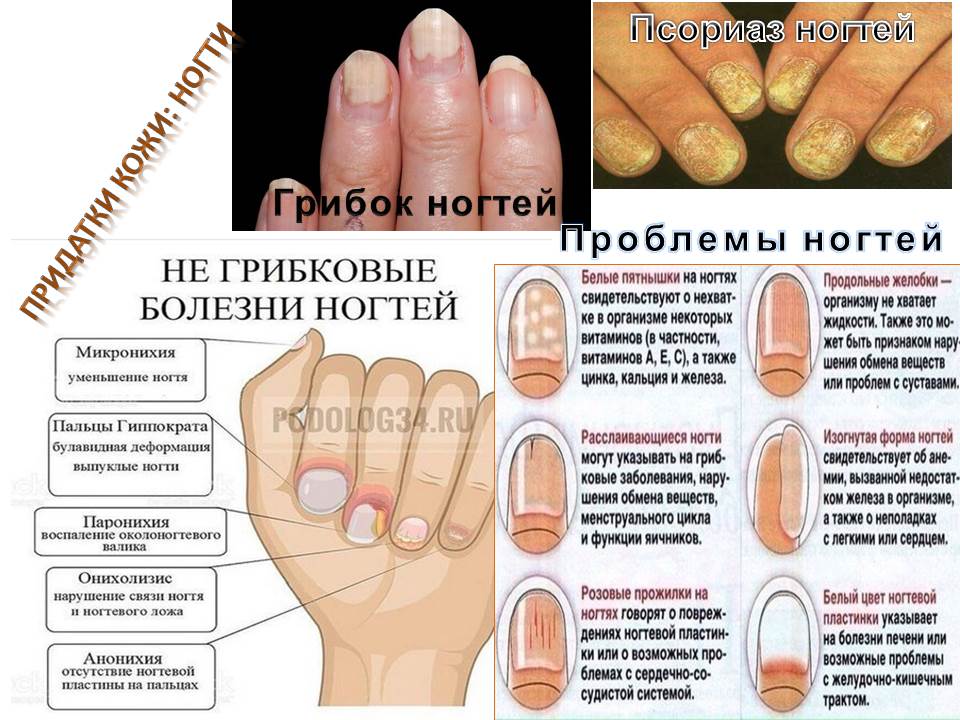
Классификация паронихии и основные симптомы
Характерные формы
- Простые виды паронихии проявляются как самостоятельная форма заболевания, не являющаяся следствием осложнения других болезней. Кожа вокруг ногтя краснеет, отекает, появляются незначительные болевые ощущения. Как правило, при хорошем иммунитете организм за несколько дней справляется с простой формой паронихии, обращение к врачу не требуется.
- Гнойная (пиококковая) форма развивается при попадании в ткани микроорганизмов (стафилококков, стрептококков). Начинается заболевание с появления отека и пульсирующей боли. Через пару дней происходит нагноение мягких тканей. Выздоровление начинается после вскрытия гнойника. Иногда абсцесс может перейти на кисть, крайне редко – распространиться по организму, поражая внутренние органы.
- Кандидамикотическая форма – спровоцированная грибками рода кандида. Ногтевой валик лишается внутреннего слоя, ограждающего ноготь от повреждений. Данная форма относится к хроническим, сопровождается незначительным воспалением. Гнойный процесс, как правило, отсутствует или не сильно выражен. Когда грибки затрагивают не только кожу, но и пластину ногтя, она начинает слоиться, крошиться, утолщается, меняет оттенок. Чаще всего воспалением в хронической стадии страдают работники кондитерской отрасли.
- Язвенная форма – обычно вызывается патогенными микроорганизмами или веществами бытовой химии, температурным воздействием, травмами, экземой или псориазом. Язвенная паронихия иногда проявляется как осложнение простой формы. На коже вокруг ногтя образуются язвочки, которые могут стать причиной вторичного заражения.
- Роговая форма – встречается нечасто, в основном у больных сифилисом, характеризуется появлением гиперкератозных папул.
- Сухая форма – отличается слабовыраженным воспалением и отсутствием процесса нагноения. Ногтевой валик при этом заметно огрубевает и шелушится.
- Турниоль – форма, при которой через ранки, заусенцы в ткани попадают бета-гемолитические стрептококки, стафилококки, грибковая микрофлора. На коже появляются неплотные пузырьки, содержимое которых начинает гноиться. После вскрытия пузырьков вокруг ногтя остаются ранки в виде подковы. Возможно появление таких симптомов как слабость, повышение температуры тела. Турниоль опасен полной отслойкой ногтя, развитием лимфаденита.
- Экзематозная и псориатическая формы – ногтевой валик отекает, слегка воспаляется, появляются пузырьки, шелушение, кожа становится толстой. Когда везикулы вскрываются, образуются корочки. Ногти приобретают решетчатую поверхность, продольные бороздки, желтеют, крошатся и слоятся.
При развитии гнойного процесса самостоятельно вскрываются лишь самые маленькие гнойники. Поэтому, чтобы избежать абсцесса, необходимо как можно скорее обратиться за медицинской помощью.