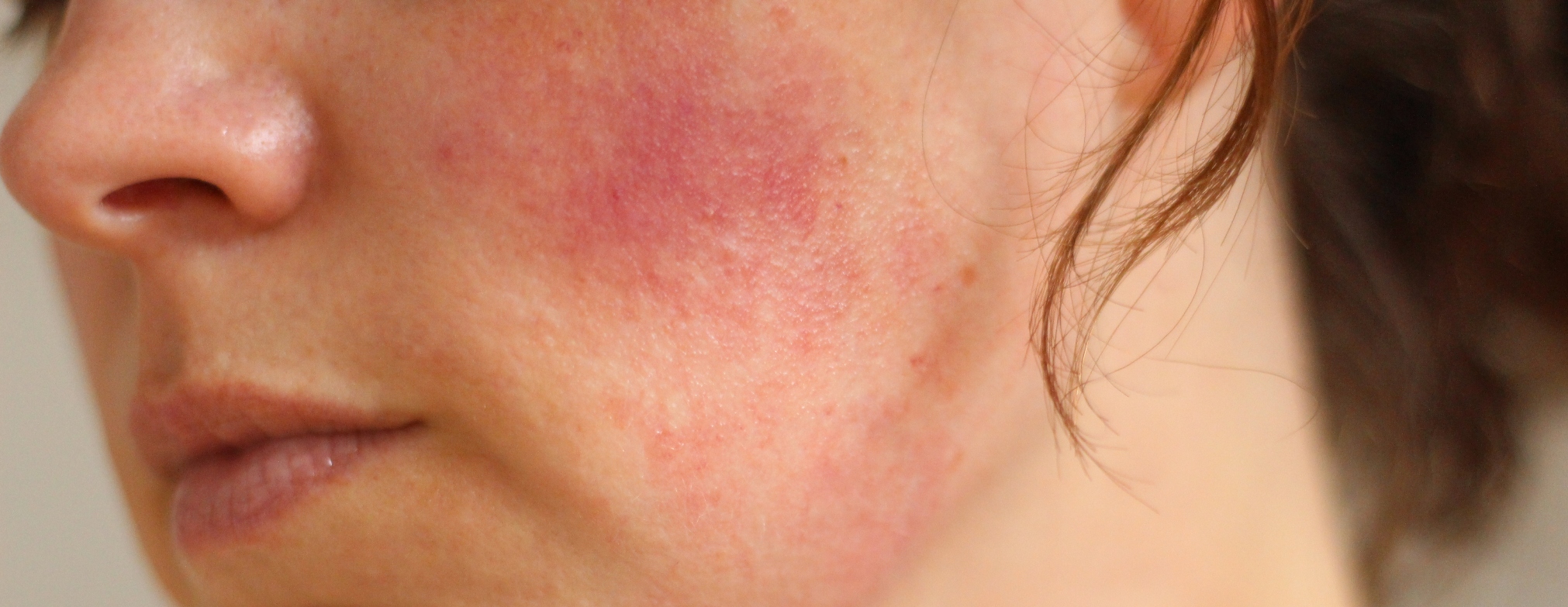
Что такое купероз и как от него избавиться?
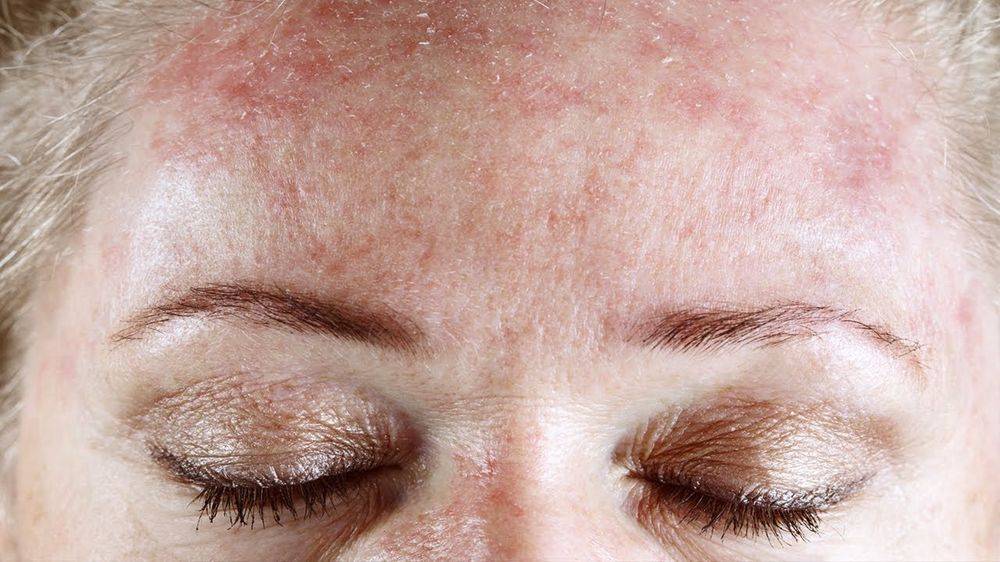
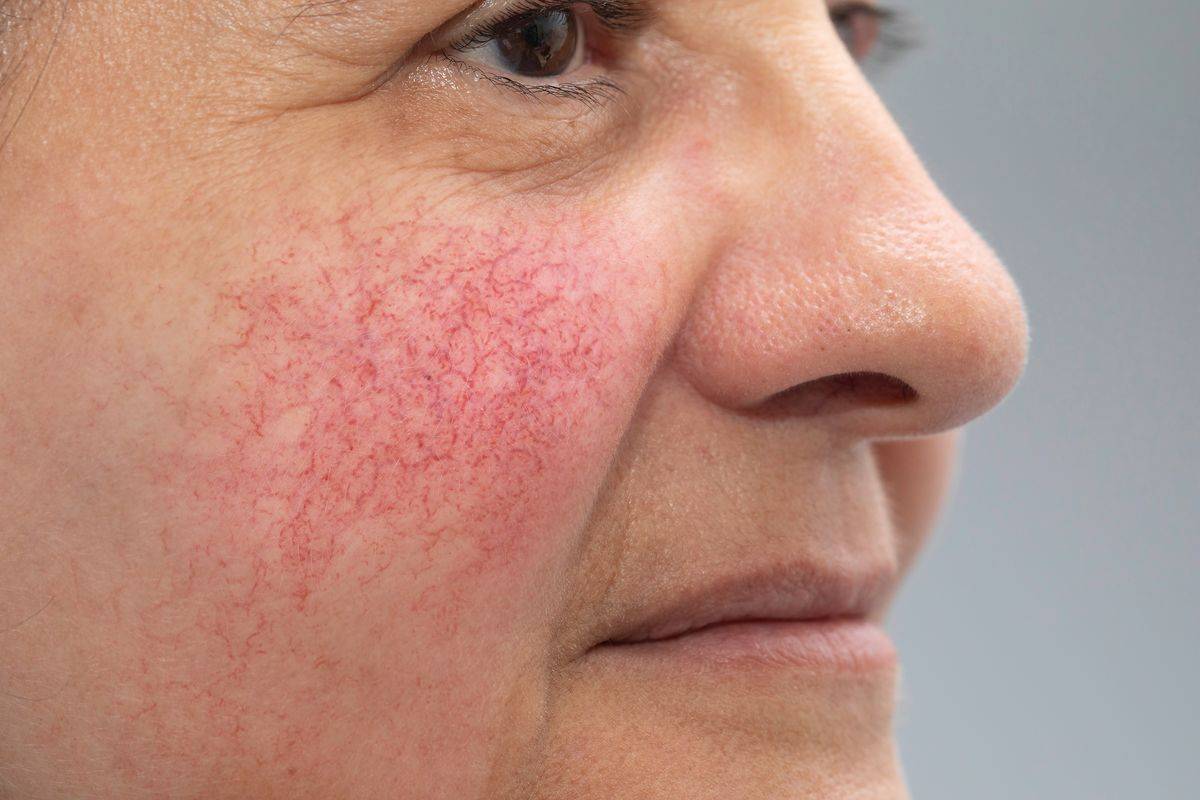
Купероз может быть как самостоятельным проявлением изменений в коже, так и признаком серьезных болезней. Купероз протекает в несколько стадий:
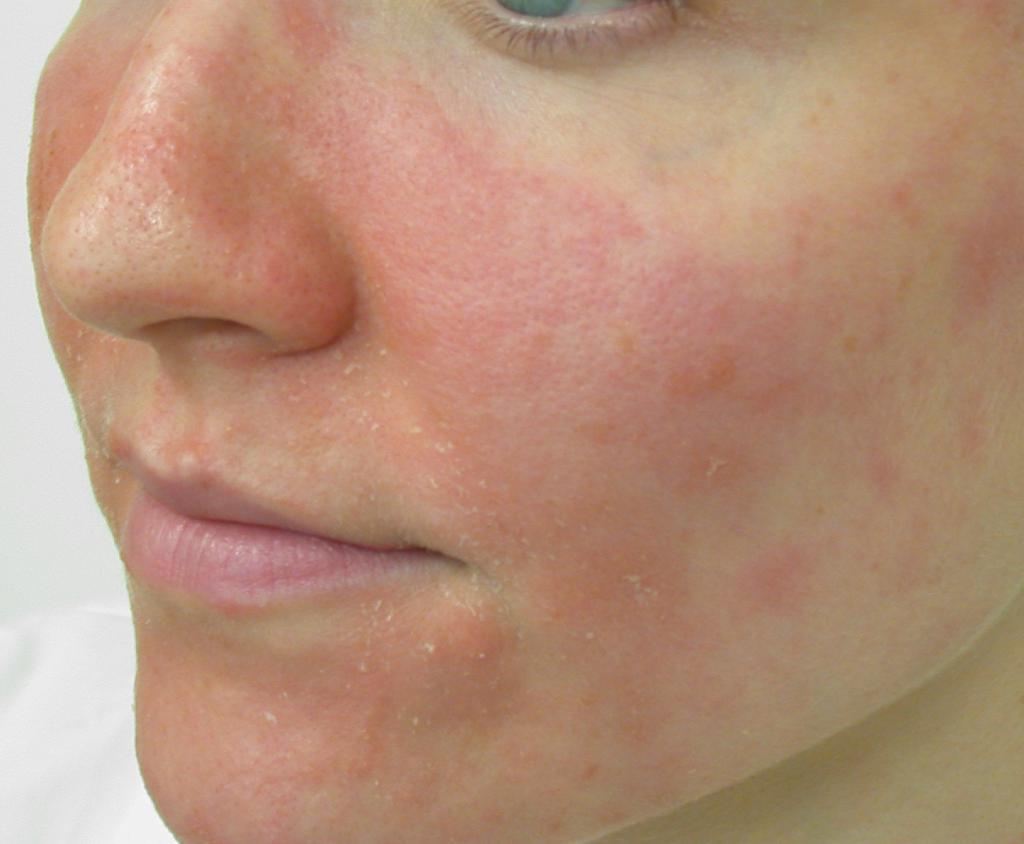
- Быстрое покраснение без явных причин. Через время краснота пропадает без последствий – сосуды еще эластичны, чтобы восстановить свое первоначальное состояние.
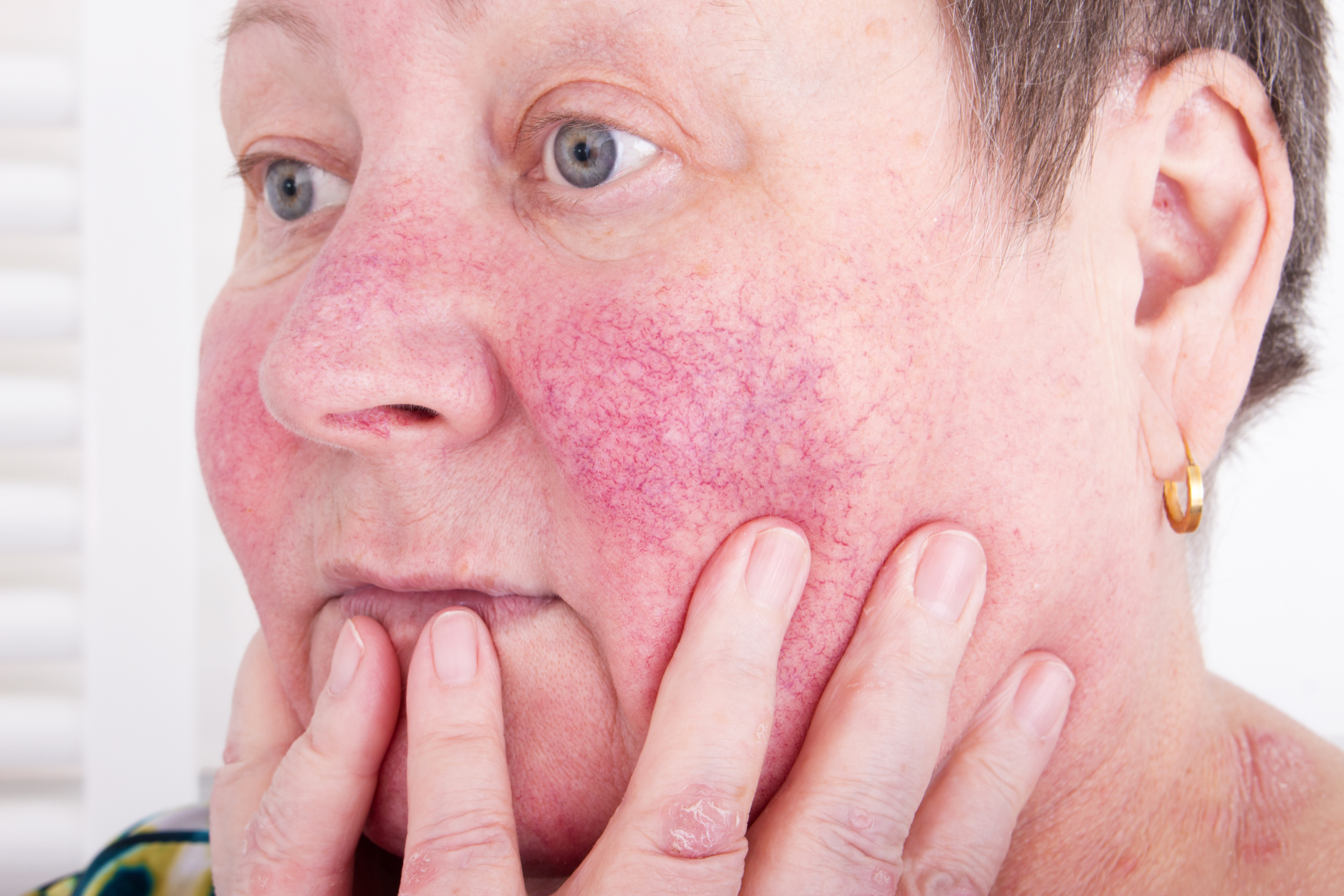
- На коже появляется характерный узор из сосудов. Это признак того, что сосуды не могут вернуться к нормальному состоянию.
- Хронические нарушения циркуляции крови и недостаток питания клеток кожи.
Как лечить розацеа и купероз знает врач-косметолог. Избавиться от кожных патологий можно комплексно, установив причину заболевания. Если купероз вызван болезнью внутренних органов, в первую очередь лечить нужно их. Применение только наружных средств устранит проявления купероза, но не застрахует от появления новых сосудистых звёздочек. Сочетание методов терапии, которые дополняют друг друга, позволит добиться стойкого результата.
Что такое фотодерматит
Фотодерматит, он же фотодерматоз, наряду с холодовой аллергией (что это такое, можно узнать здесь) относится к «странным» видам аллергии на физические явления, которые собственно аллергенами не являются. Мы много знаем об опасности солнечных лучей для кожи, но реакцию вызывает не сам ультрафиолет — под его воздействием в коже трансформируются некоторые вещества, и результат этих превращений вызывает иммунную реакцию.

Что такое фотостарение
Чаще всего фотодерматит проявляется покраснением кожи, зудом, классической крапивницей на участках, которые были открыты солнцу. Иногда присоединяются и другие аллергические проявления: насморк, слезотечение. Тех, кто страдает от таких проявлений аллергии на солнце, в Европе — 18% населения.
Не путайте фотодерматит с солнечным ожогом — нормальной реакцией на действие солнечных лучей. Фотодерматит — реакция аномальная, спровоцированная веществами, которые образуются в коже под действием ультрафиолета.
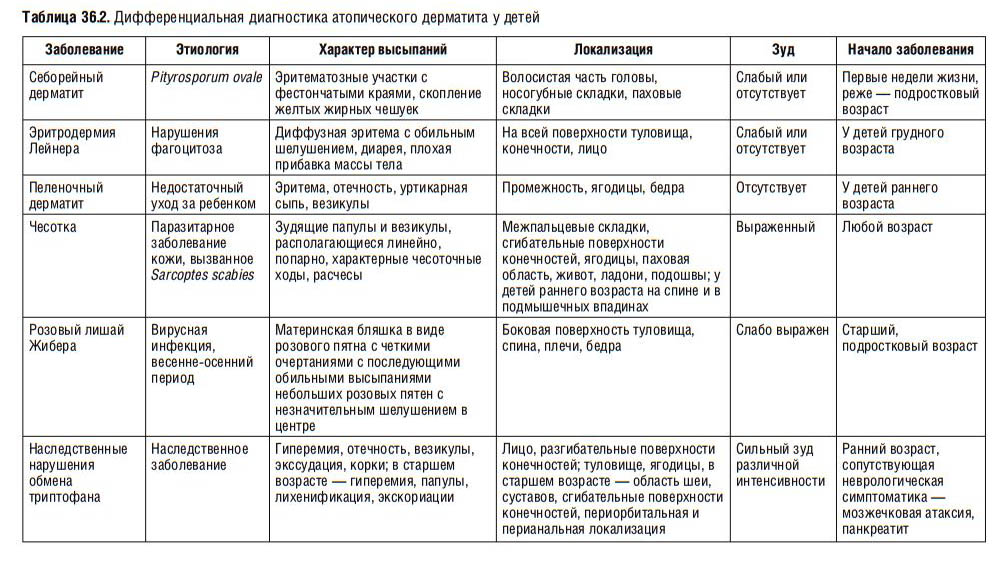
Атопический дерматит
В основе патогенеза атопического дерматита лежат генетически обусловленные особенности иммунного ответа. Чаще всего заболевание развивается у детей с наследственной предрасположенностью в возрасте от 1 года до 5 лет.
Провоцируют развитие патологического процесса пищевые продукты (белки животного и растительного происхождения), стрессовые и другие неблагоприятные экзогенные факторы, УФ-излучение, а также агрессивные метеорологические воздействия.
Атопический дерматит протекает с периодами обострений и ремиссий и характеризуется развитием кожных воспалительных реакций, повышенной реактивностью к различным раздражителям, зудом и высыпаниями. Заболевание начинается в раннем детстве, однако со временем его клинические проявления ослабевают, и, к 30-40 годам происходит спонтанное излечение, либо наступает регресс симптомов.
Причины идиопатического дерматита лица
Этиология и патогенез заболевания остаются не выясненными. Традиционно, в силу общности локализации высыпаний и схожести клинической картины, заболевание относят к так называемой группе розацеаподобных дерматитов. Однако периоральный дерматит не сопровождается такими выраженными изменениями сосудистой реактивности, как розацеа, и имеет несколько иную гистопатологическую и клиническую картину.
Основным инициирующим фактором периорального дерматита считается бесконтрольное применение топических фторированных (галогенизированных) кортикостероидов. В силу выраженного противовоспалительного действия, быстрота наступления эффекта провоцирует пациентов применять глюкокортикостероидные препараты по поводу любого воспалительного процесса в коже лица. С этим во многом связано происхождение одного из названий периорального дерматита – «болезнь стюардесс». Длительное и беспорядочное применение топических глюкокортикостероидов вызывает дистрофические изменения в эпидермисе и дерме за счет «геномного» эффекта этих препаратов и, кроме того, приводит к диссоциации резидентной микрофлоры. Теории, связывающие возникновение периорального дерматита с микробным фактором, не получили достаточных доказательств. Кроме наружных глюкокортикостероидов к провоцирующим факторам относят водостойкую декоративную косметику, фторсодержащие зубные пасты, желательную резинку, инсоляцию, пероральные контрацептивы. Однако частота возникновения заболевания в связи с этими факторами различна, и связь периорального дерматита с ними часто не убедительна.
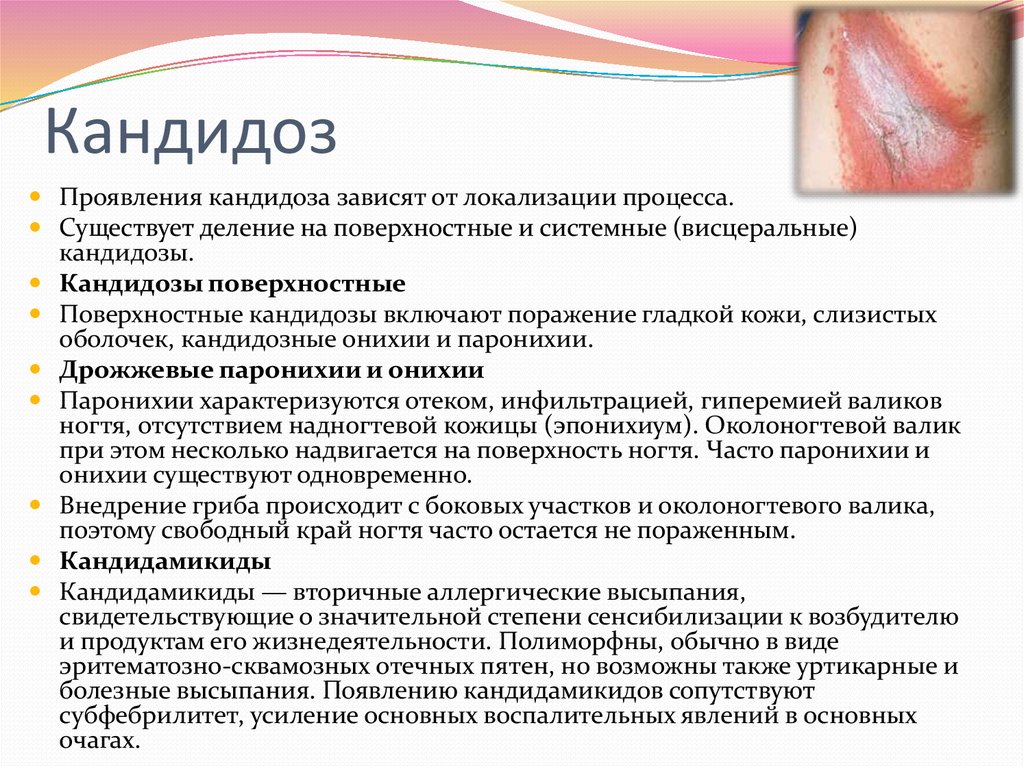
Пигментная форма крапивницы
Пигментная крапивница, именуемая также мастоцитозом, этиологическим фактором которого выступает воздействие на дерму:
- механическое (сдавление либо трение);
- термическое (инсоляция, горячий пар или вода).
При влиянии на клетки дермы реагентов провокации из мастоцитов, имеющихся здесь в избытке, происходит высвобождение биоактивных составляющих аллергической реакции (гистамина, пептидаз, гепарина и прочих), приводящее к возникновению на ее поверхности зудящих уртикарий.
Клиника заболевания
Подвержены заболеванию дети раннего (до 2 лет) возраста, а мастоцитоз, дебютировавший после 10 лет, склонен к персистированию в продолжение всей жизни.
Проявляется болезнь в виде:
- собственно пигментной крапивницы;
- мастоцитомы.
Для пигментной крапивницы характерно возникновение беспорядочно разбросанных по коже тела сильно зудящих пятен коричнево-красной окраски диаметром от 0,5 до 2 см. У младенцев возможен вариант с возникновением везикул либо волдырей. Механическое воздействие (трение) приводит к изменению цвета пятна на ярко-розовый и заметному нарастанию отёка – феномену Унны.
Проявлением мастоцитомы является возникновение на коже спины, живота, предплечья одного либо нескольких форменных элементов – приподнятых над поверхностью бляшек либо папул коричневато-желтой окраски, овальной формы, с поверхностью, подобной кожуре апельсина.
Отмечается положительность феномена Унны и склонность мастоцитомы к самостоятельному регрессу.
Заболевание прогностически благоприятно: по исчезновении экссудативных явлений оставшиеся пигментные пятна редуцируются до достижения пубертатного периода.
При сохранении до взрослого возраста заболевание протекает довольно легко. Случаи диффузного мастоцитоза, как и системного поражения, исключительно редки.
Для диагностики помимо характерной клиники важны положительность феномена Унны и данные тканевой биопсии.
Об общих принципах лечения
Стандартов лечения данного заболевания не существует.
Применение в терапии проотивогистаминных препаратов (Левоцетиризин, Лоратадин и аналогичных) позволяет добиться противозудного эффекта, особенно в комбинации с блокатором Н2-рецепторов Циметидином.
Продолжительный приём Кетотифена способствует стабилизации мембран мастоцитов и препятствует выбросу биоактивных веществ.
Местное двукратное за день применение глюкокортикоидных средств: Гидрокортизона, Метилпреднизолона ацепоната, Алклометазона способствует снятию зуда и инверсии форменных элементов сыпи.
О прогнозе и профилактике
Пациенты должны быть информированы о необходимости избегания провоцирующих обострение факторов: механических нагрузок и травм, раздражающих кожу, термических процедур, инсоляций. Для уже больных детей опасность представляют укусы насекомых и паукообразных ввиду возможности наступления анафилаксии.
Лицам всех возрастов не рекомендованы к употреблению вызывающие дегрануляцию мастоцитов препараты:
- Аспирин и НПВП;
- кодеин- и морфинсодержащие;
- Полимиксин В;
- рентгенконтрастные вещества с содержанием йода.
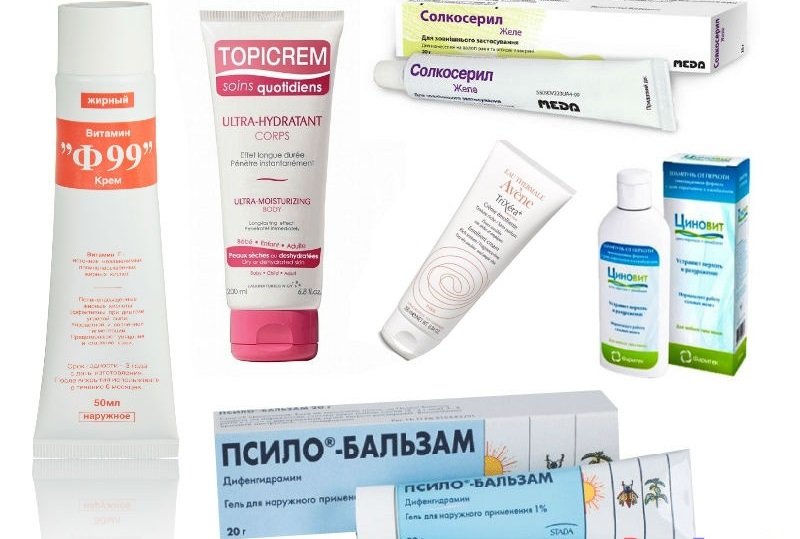
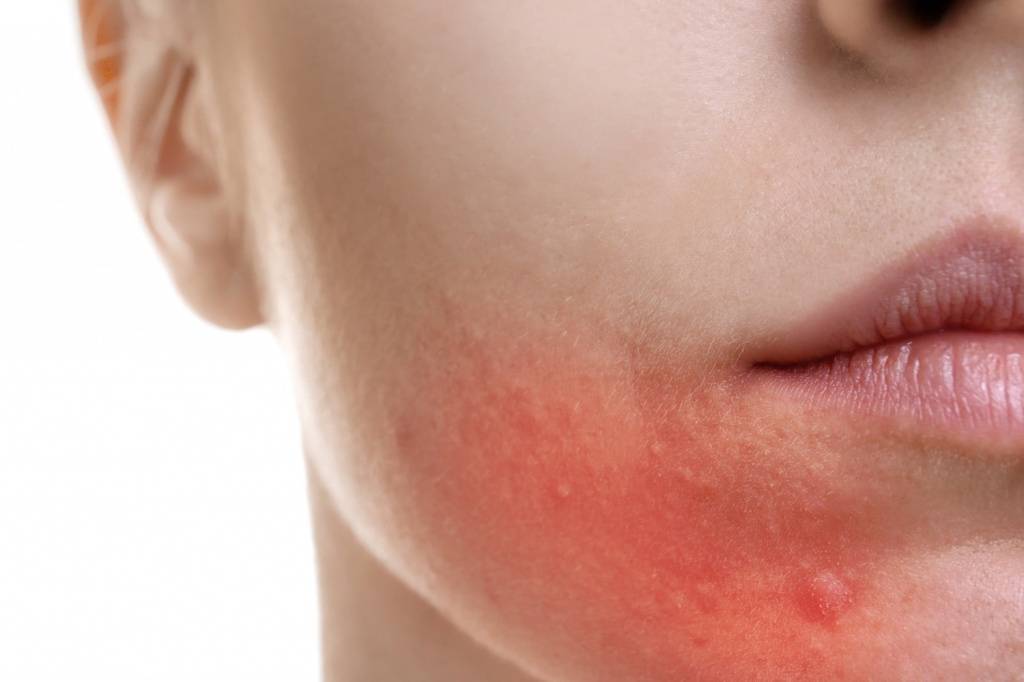
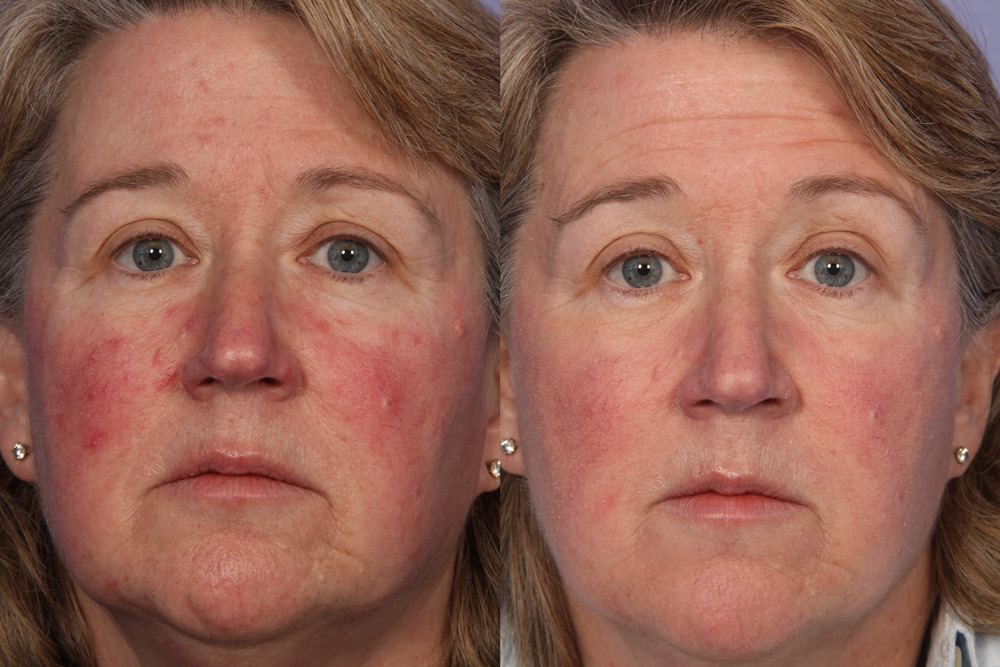
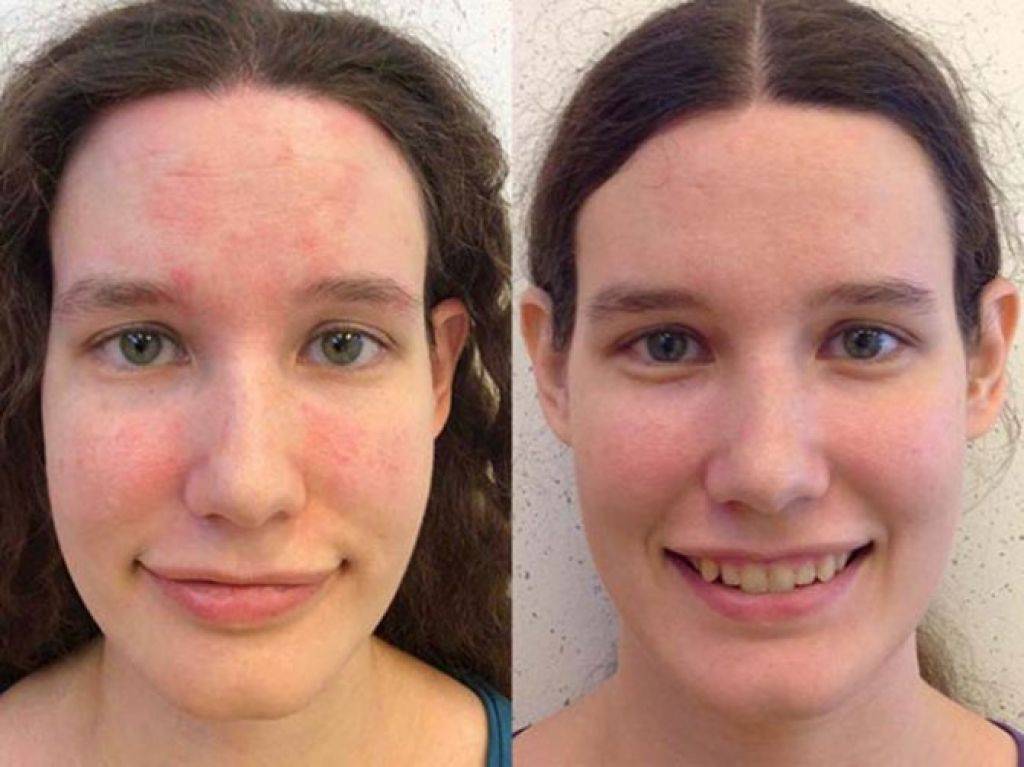
Как лечить купероз?
Чем лечить купероз и розацеа зависит от тяжести заболевания. Врач-косметолог проведет диагностику и подберет оптимальные методы устранения сосудистых патологий.
Эритроз, купероз и розацеа – заболевания, требующие комплексного подхода. Чтобы успешно устранить дефекты, нужно скорректировать рацион питания, физическую активность, гормональный фон, правильно подобрать домашний уход.
Лечение купероза и розацеа включает:
- Диета. Из рациона исключают продукты, которые провоцируют ломкость сосудов (алкогольные напитки, кофе, сладкое, острые и горячие блюда).
- Ежедневный уход. При куперозе используют щадящие средства ухода, не содержащие спирт и агрессивные компоненты.
- Очищение. Для купероза характерно обезвоживание кожи. Если использовать для умывания мыльные средства, они будут провоцировать разрушение защитной липидной пленки на поверхности кожи – чувствительная кожа будет терять воду. Чтобы исключить обезвоживание, при куперозе применяют деликатные очищающие средства. Для умывания нельзя применять горячую или холодную воду.
- Увлажнение и питание. Косметолог подберет средства, содержащие витамины и аминокислоты, которые укрепляют стенки сосудов. Чтобы уберечь кожу от ультрафиолета, следует применять дневные крема с SPF защитой.
Лечение купероза и розацеа базируется на применении косметологических процедур. Их подбирает врач-косметолог относительно особенностей организма и запущенности заболевания.
Как лечить купероз и розацеа – новые методы:
- Мезотерапия. Микроинъекции укрепляют стенки капилляров и нормализуют движение крови. Процедура показана в качестве профилактики и лечения сосудистых патологий.
- Лазеротерапия. Лазерные лучи прижигают стенки сосудов, позволяют быстро избавиться от сосудистых сеток.
- Фототерапия. Вспышки света помогут устранить обширные сосудистые сеточки, пигментные пятна, акне и морщины.
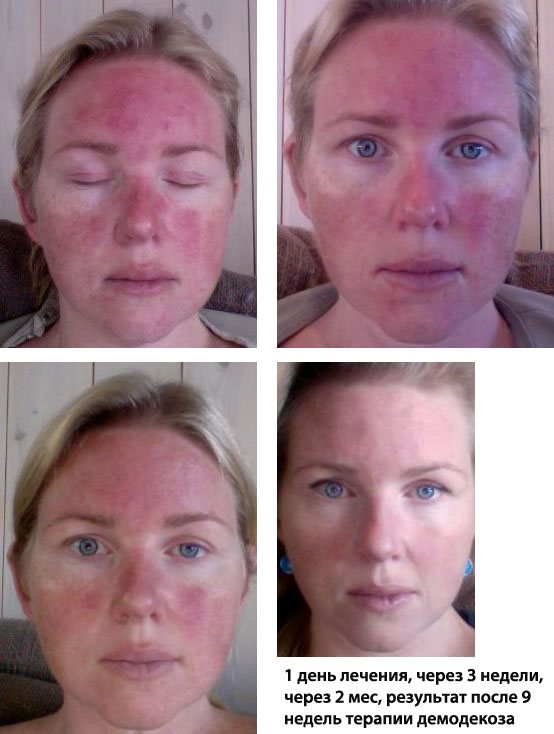
Причины демодекоза
У здорового человека активность клеща Demodex подавляется иммунной защитой организма. При снижении иммунитета, клещей становится больше, что приводит к развитию демодекоза. Также увеличение количества клещей может быть вызвано нарушениями обмена веществ. Demodex питается, в основном, секретом сальных желез, поэтому повышенная продуктивность сальных желез приводит к активизации клещей и, как следствие, проявлениям демодекоза.
Таким образом, список основных причин развития демодекоза может выглядеть следующим образом:
- снижение общего иммунитета;
- стрессогенные факторы (стрессы и отрицательные эмоции способствуют понижению иммунитета);
- хронические заболевания, приводящие к снижению защитной способности кожи;
- повышенная жирность кожи;
- гормональные изменения (в частности в подростковый период, когда в результате таких изменений повышается вязкость секрета сальных желёз);
- использование косметики с гормональными добавками;
- несоблюдение правил личной гигиены.
Атопический дерматит. Лечение
Если у вас выявлен нейродермит, лечение должно включать консультации гастроэнтеролога, отоларинголога. Необходимо решить проблемы с пищеварением, устранить очаги хронической инфекции лор-органов. Пациенту также необходимо соблюдать режим и диету.
При нейродермите лечение носит комплексный характер, поэтому удобно проходить его в условиях нашей многопрофильной клиники, оснащенной новейшим лечебно-диагностическим оборудованием.
При тяжелых формах атопического дерматита лечение иногда может потребовать пребывания больного в стационаре, но чаще проводится амбулаторно.
Назначаются антигистаминные, гормональные препараты, физиотерапевтические процедуры.
Также при нейродермите лечение включает применение мазей и кремов с противозудным и отшелушивающим эффектом.
Важно понимать, что дерматит свидетельствует о дисфункции иммунной системы, а его обострение, в свою очередь, способствует снижению иммунитета и нередко провоцирует вирусные и грибковые инфекции. В связи с этим своевременная диагностика дерматита имеет большое значение для предотвращения рецидивов заболевания, так как позволяет вовремя провести курс профилактики
В связи с этим своевременная диагностика дерматита имеет большое значение для предотвращения рецидивов заболевания, так как позволяет вовремя провести курс профилактики.
В нашей клинике вы можете пройти все необходимые лабораторные методы исследования аллергического статуса и иммунной системы при таких заболеваниях, как псориаз, витилиго, нейродермит (атопический дерматит), экзема.

1
Система Excilite µ (Эксилайт мю)

2
Система Excilite µ (Эксилайт мю)

3
Система Excilite µ (Эксилайт мю)
Лечение пациентов с длительно протекающим нейродермитом мы проводим, применяя современные методики и инновационное оборудование. Так, лечение дерматита лазером позволяет добиться стойкой длительной ремиссии заболевания.
1
Система Excilite µ (Эксилайт мю)

2
Система Excilite µ (Эксилайт мю)
3
Система Excilite µ (Эксилайт мю)
Кроме того, лечение дерматита лазером позволяет пациенту отказаться от приема стероидных (гормональных) препаратов. Мы применяем эксимерный лазер нового поколения Excilite µ (Эксилайт мю), эффективный в лечении псориаза, витилиго, атопических дерматитов, алопеции, экземы. Лечение легко переносится пациентами, процедуры практически не имеют противопоказаний.
Материал подготовлен при участии специалиста:
Лечение себорейного дерматита
К лечению себорейного дерматита на лице следует относиться комплексно. Легкие формы дерматита тщательного курса лечения не требуют, например, контактный дерматит. Достаточно просто выявить, что вызвало аллергическую реакцию и в дальнейшем избегать с этим аллергеном какого-либо контакта.
Атопический дерматит на лице нужно лечить обязательно, так как он может перейти в более тяжелые формы. Существует три направления лечения дерматита: медикаментозное, физиолечение, лечение народными средствами.
Медикаментозное лечение предполагает использование антигистаминных препаратов, витаминов, антидепрессантов, мазей от дерматита на лице, кремов, растворов (цинковая мазь, Радевит, Индометацин). При пероральном дерматите помогает препарат «Каловит-умывание». Аллергический дерматит на лице проходит при соблюдении специальной диеты. При атопическом дерматите используются гидрокортизоновые мази.
Физиолечение дерматита весьма эффективно, особенно, если оно сочетается с приемом лекарственных препаратов. При физиотерапии используются современные аппараты, под облучением которых исчезают болезненные места кожи. Фотохимиотерапия, низкоинтенсивная лазерная терапия, КВЧ-терапия отлично помогут избавиться от запущенной формы дерматита на лице и теле.
Как часто встречается розацеа. Каков риск заболеть?
В научной литературе об эпидемиологических исследованиях розацеа сказано немного. Согласно исследованию, проведенному в Великобритании, заболеваемость розацеа составляет 1,65 случая на 1000 человек в год.
Исследование, проведенное немецкими учеными, показало, что из 90880 человек более 2% страдали розацеа. У 80% пациентов заболевание диагностируется в возрасте 30 лет.
- У женщин риск развития розацеа увеличивается с 35 лет, а самая высокая заболеваемость наблюдается в возрасте от 61 до 65 лет.
- У мужчин розацеа начинает развиваться позже, в возрасте 50 лет, а наибольшая заболеваемость наблюдается в 76-80 лет.
Исследования показывают, что розацеа чаще встречается у женщин. однако некоторые исследователи не указывают на существенные гендерные различия. В редких случаях заболевание поражает и детей. Розацеа чаще встречается у людей со светлой кожей (типы кожи от I до II), чем у людей с более темной кожей.
Гормональные средства
Так называются наружные средства, в состав которых входят глюкокортикостероиды. Это синтетические аналоги гормонов, вырабатываемых надпочечниками. Они в максимально сжатые сроки подавляют воспаление, купируют болевой синдром, стимулируют рассасывание отеков, снижают местную температуру. В лечении контактного дерматита особое предпочтение отдается комбинированным препаратам. Например, крем Акридерм СК содержит помимо глюкокортикостероида салициловую кислоту с выраженными отшелушивающими свойствами.
В перечне показаний практически каждого препарата есть контактный дерматит.
Гормональный компонент оказывает положительное влияние на его течение, устраняет всю симптоматику. Корректируется работа иммунной системы — она не реагирует остро болями, отеками, воспалением на провоцирующие факторы.
Лучшие средства с глюкокортикостероидами
В аптечном ассортименте много гормональных средств для лечения контактного дерматита отечественного и зарубежного производства. При выборе стоит ориентироваться на тяжесть течения патологии, выраженность и характер симптомов. А также возраст больного, так как многие местные глюкокортикостероиды запрещено использовать детям и подросткам. Самым мощным фармакологическим действием обладают такие наружные средства:
- Флуцинар;
- Акридерм;
- Преднизолон;
- Синафлан;
Фуцикорт;
- Дипросалик;
- Целестодерм;
- Фторокорт;
- Лоринден.
На предварительно очищенную кожу наносят небольшое количество препарата до трех раз в день и слегка втирают. Продолжительность терапевтического курса не должна превышать десяти дней. В процессе лечения необходимо отслеживать свое самочувствие и незамедлительно отменить препарат при появлении любого побочного эффекта, в том числе формировании депигментированных участков.
Диагностика
Диагностика проводится на основании тщательного сбора анамнеза в ходе консультации у врача-флеболога, а также лабораторных и инструментальных исследований. В ходе беседы специалист собирает данные по наследственности, наличию хронических болезней у родных, узнает об образе жизни, имеющихся вредных привычках, условиях труда человека. Врач внимательно осматривает места поражения в районе голени, лодыжек, других участков нижней конечности. Затем наступает время исследований, позволяющих поставить точный диагноз, классифицировать именно варикозный дерматит, а не, к примеру, наиболее распространенный атопический. Затем специалист приступает к лечению болезни в зависимости от ее стадии.
Особенности аллергического дерматита у детей
Заболевание может проявиться в первые недели после рождения. В зависимости от возраста врачи выделяют несколько периодов его пиковой активности:
- Младенческий до 2 лет. Чаще носит наследственный характер, сопровождается пищевой аллергией на сахар, лактозу, глютен.
- Детский до 12 лет. Развивается при контакте малыша с опасными аллергенами, после отравления лекарствами или химикатами.
- Подростковый до 18 лет. Редкая форма болезни, может обостряться при гормональном дисбалансе. Нередко провоцирует частые рецидивы и тяжелые осложнения в виде астмы.
Большинство случаев дерматоаллергозов диагностируется у новорожденных и грудничков первого года жизни. В эту группу относят пеленочный дерматит, который возникает как реакция на памперсы или подгузники.
Аллергический дерматит у детей младшего возраста формируется по разным причинам:
- стрессовые ситуации в семье или детском коллективе;
- некачественная косметика по уходу за кожей;
- курение родителей;
- тяжелая беременность матери;
- раннее введение прикорма;
- проживание в регионе с неблагоприятной экологией.
У большинства детей дерматит протекает в легкой степени, но самолечение сильно ухудшает ситуацию. Развивается атопический вид с мокнущими высыпаниями, сильным зудом, болезнь перерастает в хроническую форму. Она сложно поддается лечению, но при правильном подходе может исчезнуть после 18 лет.
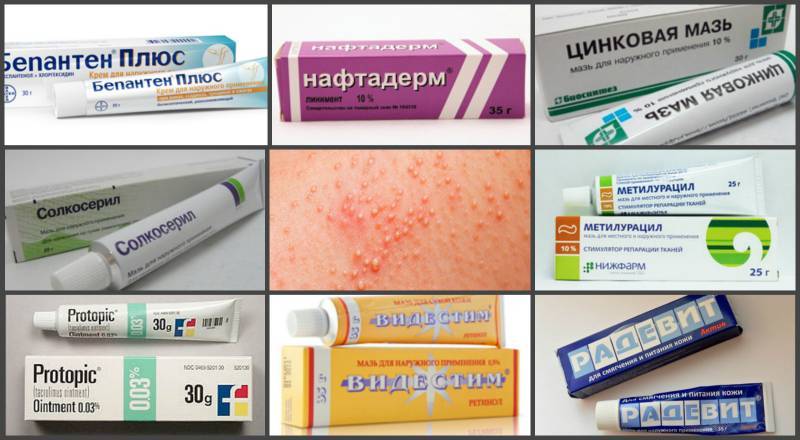
Увлажняющие средства
Характерные признаки контактного дерматита — отеки и покраснение кожи, ее растрескивание и сильное раздражение, формирование трещин, шелушение. В области высыпаний образуются сухие корочки, замедляя регенерацию тканей. В этом случае применяются увлажняющие средства для локального нанесения. Их компоненты удерживают в тканях влагу, необходимую для их восстановления. Самыми терапевтически эффективными считаются наружные препараты с мощным увлажняющим действием. Хорошо зарекомендовало себя лечение:
- Декспантенолом, качественно смягчающим кожу, за счет связывания молекул воды ее поверхности;
- Радевитом на основе жирорастворимых витаминов, который формирует пленку, удерживая влагу внутри дермы;
- Гистаном с целебными травами, натуральными маслами, водо-и жирорастворимыми витаминами содержит полезные вещества, ускоряющие регенерацию кожи.
Увлажняющие мази применяются в лечении контактного дерматита. Они воздействуют непосредственно на микротравмированные участки тела, не оказывая негативного влияния на здоровые мягкотканные структуры. Использование увлажняющих мазей, кремов позволяет предупредить очередной рецидив хронической патологии.
Контактный дерматит
Это воспалительные процессы на коже, вызванные контактом с определенным раздражителем. Это трение, давление, воздействие температур, облучение, ожоги и прочие сильные раздражители. При таком типе происходит прямое повреждение кожных покровов, симптомы возникают сразу, требуется как можно скорее устранить контакт с раздражителем.
Симптомы контактного дерматита:
- отечность;
- геморрагии, микрогематомы;
- ярко выраженная гиперемия;
- мелкие папулы, везикулы;
- мокнутие, чешуйки, корочки;
- крупные пузыри;
- зоны некроза.
Как и пищевой дерматит, это один из видов аллергической формы болезни. Возникает после контакта с веществами, вызывающими воспалительную реакцию организма. Это могут быть химические реагенты, УФ-лучи (фотоконтактный или фотодерматит), рентгеновское излучение, высокая/низкая температура или механические факторы. Провоцировать кожную реакцию могут стрекательные клетки, пыльца, сок растений, гусеничные личинки. Главное отличие такой экземы – у нее нет инкубационного периода.

Симптомы и признаки аллергического дерматита
В легких случаях после устранения причины состояние кожи быстро приходит в норму и не требует медикаментозного лечения. При длительном контакте с аллергеном реакция сопровождается следующими симптомами у взрослых:
- гипертермия кожи;
- сыпь с прозрачными пузырьками;
- отек;
- зуд и жжение;
- шелушение эпидермиса.
После созревания сыпи многочисленные волдыри лопаются, выступает воспалительный экссудат. Кожа не заживается, развивается мокнущая экзема. В период обострения пациенты могут жаловаться на сильную слабость, повышение температуры до субфебрильной, потерю аппетита и головокружение. Постоянный зуд мешает отдыхать, провоцирует бессонницу, раздражительность, приводит к неврозам.
При обострении дерматита поражаются разные участки тела, и болезнь проявляется следующим образом:
- На лице. Пятна покрывают щеки, лоб, шелушатся, не исчезают после нанесения увлажняющего крема. Глаза слезятся и краснеют, развивается аллергический ринит с отеком слизистых оболочек носа. При расчесывании высыпаний могут оставаться незаживающие следы на коже.
- На глазах. При использовании некачественной туши или крема веки сильно отекают, увеличиваются в объеме, краснеют. Развивается аллергический конъюнктивит с обильными выделениями воспалительного экссудата, слез, жжением.
- На руках. При контакте с химическими веществами, косметикой, латексом кожа становится слишком сухой, появляются трещины, красные пятна между пальцами. Часто верхний слой эпидермиса грубеет и утолщается, раны не заживают, сильно болят, мокнут.
Более остро протекает токсично-аллергическая токсидермия. При тяжелой реакции на медикаменты или химикаты у больного папулы и зудящие высыпания появляются на коже и слизистых оболочках половых органов, ротовой полости, глаз. В крови резко возрастает уровень токсинов, поэтому наблюдается: высокая температура, сонливость, отсутствие аппетита, тошнота, тремор. Эпидермис может отслаиваться, оставляя открытые раны.
У детей симптомы заболевания схожие, но в младенческом возрасте первый признак дерматита – появление на голове себорейных корочек. Они грубые и плотные на ощупь, характерного светло-желтого оттенка. Основные участки, которые затрагивает дерматит:
- локти;
- щеки;
- ягодицы;
- спина.
В детском возрасте высыпания часто покрывают большие участки тела, пятна проступают под коленями, на шее, переходят на грудь. Кожа становится сухой, плотной, теряет эластичность. Сильный зуд делает ребенка раздражительным, беспокойным. При дальнейшем контакте с аллергеном развивается экзема.
Диета и уход за собакой во время лечения
Чтобы ускорить излечение лишая у собак, необходимо обеспечить питомца сытным и здоровым питанием
Если заболевание носит аутоиммунный характер (мокнущий и розовый лишай), важно исключить из рациона все продукты, которые могут вызывать аллергическую реакцию. К ним относятся:
- картофель;
- копченые мясопродукты;
- сладости;
- мясо (при мокнущем лишае);
- продукты с красителями и ароматизаторами.
Нежелательно кормить животное недорогими полнорационными сухими кормами. Лучше перейти на диетические продукты более высокого класса. Некоторые производители специально выпускают готовые гипоаллергенные корма для диетического питания в ходе лечения от лишая и других дерматологических болезней. Их нужно подбирать, проконсультировавшись с ветеринаром. В диету собаки также вводятся витаминные и минеральные комплексы, подобранные врачом, которые позволяют укрепить иммунитет и ускорить выздоровление.
Чтобы животное быстрее выздоровело от лишая, в ходе лечения нужно обеспечить уход за ним. Для создания комфортных условий следует:
- обрабатывать пораженные участки кожи в соответствии с предписаниями врача;
- обеспечить сухие и теплые условия для содержания собаки;
- следить, чтобы у питомца всегда была чистая вода, и своевременно давать корм;
- ежедневно менять подстилку, на которой спит животное;
- регулярно проводить уборку в доме, обрабатывая поверхности антисептическими средствами.
На время лечения с собакой нужно гулять на свежем воздухе, если погода позволяет, но при этом стоит исключить любые контакты с другими животными, чтобы не заразить их. А вот в холодную и сырую погоду выходить из дому нежелательно, поскольку если иммунитет ослаблен, повышается риск сопутствующего инфицирования другими болезнями.
Лечение розацеа
Поскольку факторов, провоцирующих и усугубляющих течение розацеа, достаточно много, методы лечения также разнообразны. Применение одних средств направлено в большей степени на уменьшение розацеа на лице, другие препараты и методы используются для лечения сопутствующих заболеваний нервной системы и органов пищеварения.
- Применение антибиотиков. Наиболее эффективны в лечении розацеа антибиотики из группы тетрациклинов (окситетрациклин, тетрациклина гидрохлорид, доксициклин, миноциклин). Также одним из наиболее эффективных средств от розацеа давно зарекомендовал себя такой препарат, как метронидазол (или трихопол). О механизме его действия единого мнения нет. Достоверно установлено, что метронидазол при розацеа оказывает противоотечное действие, и усиливает восстанавливающие способности слизистой оболочки кишечника и желудка. Также метронидазол эффективен в отношении большого числа бактерий и клеща Демодекс.
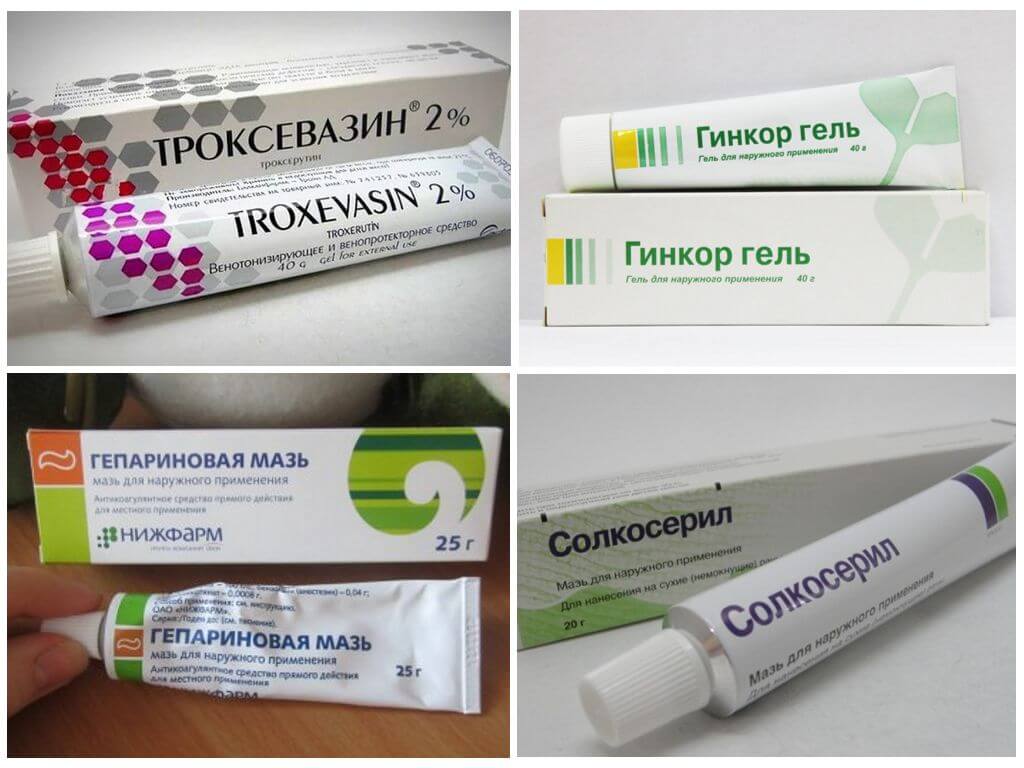
- Местное лечение. Используются кремы, гели и мази, продающиеся в готовом виде, а также сложные болтушки, изготавливаемые в аптеках по рецепту врача. Розацеа лечится следующими местными средствами: Скинорен гель – одно из наиболее эффективных средств лечения розацеа. Основным компонентом геля является азелаиновая кислота, которая обеспечивает противовоспалительное, противоотечное и подсушивающее действие. Наносят Скинорен гель тонким слоем после предварительного умывания и просушивания кожи лица. Так как препарат является лечебным средством, а не косметическим, эффект от его применения заметен только при регулярном использовании. Скинорен при розацеа могут использовать люди любого пола и возраста, он не противопоказан к использованию даже во время беременности и периода грудного вскармливания. Крема и гели, содержащие метронидазол (Розекс, Розамет, метрогил). При розацеа такие гели снимают воспаление, уменьшают количество гнойничковых высыпаний и частично выравнивают поверхность кожи. Гормональные мази и крема от розацеа. В последнее время применять мази, содержащие гормоны, не рекомендуется. Такие средства дают быстрый эффект, что особенно заметно, если сделать фото до и после лечения. Поэтому, в большинстве случаев, использование гормонального крема приводит к хорошим результатам. Но отмена этих средств приводит к быстрому возвращению симптомов, и даже к развитию тяжелой стероидной формы розацеа. Крема, содержащие фтор, бром или йод, использовать также не рекомендуется. Крем Ованте (содержит микрокапсулированную кристаллическую серу и большое количество растительных ингридиентов). Дает хороший косметический эффект, безопасен и может использоваться длительное время.
- При большом количестве сосудистых звездочек назначается витаминный препарат аскорутин, укрепляющий стенки сосудов.
- Противоаллергические препараты в случае сильного воспаления и зуда (супрастин, фенкарол, тавегил).
- Средства, оказывающие успокаивающее действие на нервную систему (валериана, пустырник, шалфей).
- Физиотерапивтические методы лечения. При розацеа фотолечение поможет справиться с мелкими сосудистыми звездочками, а использование лазера позовляет избавиться от более крупных сосудистых образований. Лечение розацеа лазером помогает убрать просвечивающиеся сосуды, и способствует выравниванию поверхности кожи. Эффективен также курс процедур сухим льдом или жидким азотом.
Патогенез заболевания и общие сведения
В последние 10 лет в мире наблюдается резкий рост аллергических дерматозов. По оценке специалистов Всемирной организации здравоохранения одиночные или регулярные проявления возникают у 25% людей. На повторные и сложные случаи приходится до 15% всех обращений к дерматологам.
По наблюдениям врачей основная масса пациентов – дети дошкольного возраста и молодые люди до 40-45 лет. В основе заболевания лежат индивидуальные реакции организма, основанные на гиперчувствительности к определенным веществам, химическим соединениям, продуктам питания. После контакта признаки аллергии на коже возникают через 12-48 часов, сопровождаются неприятными симптомами дерматита.
При попадании раздражителя в организм или на кожу происходит активная выработка белков антигенов гормона гистамина. Они связываются с аллергенами, поступают в кровь и лимфатическую систему. Иммунитет распознает их как опасность, запускает ответную реакцию, пытается подавить с помощью Т-лимфоцитов. В более глубоком слое дермы накапливаются лимфоциты, лишняя жидкость, начинается гибель клеток. На фоне аллергического дерматита может возникнуть некроз или мокнущая экзема.
По Международной классификации болезней МКБ-10 он имеет код L23, содержит более 9 подвидов в зависимости от причины аллергической реакции. Лечением заболевания занимается дерматолог совместно с аллергологом. При осложнениях может потребоваться консультация хирурга, эндокринолога и иммунолога.
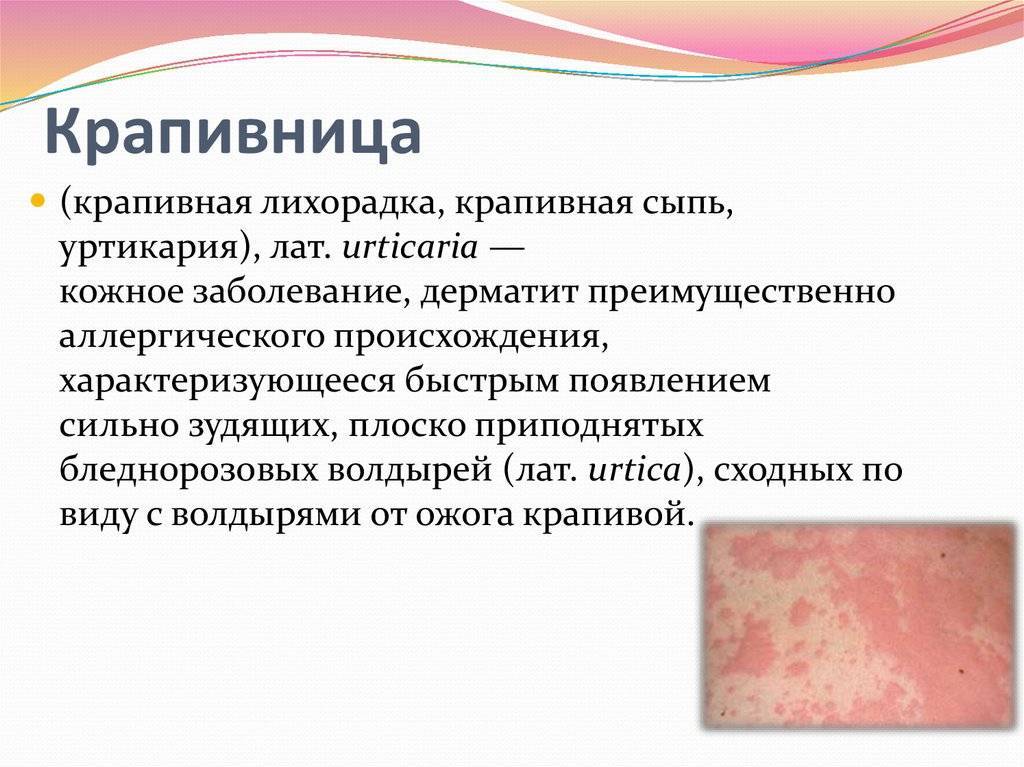
Проявления крапивницы
Второе название уртикарная сыпь, имеющая тенденцию к летучести при остром и впервые возникшем случае заболевания.
Однако обилие этиологических факторов делают патологию регулярно проявляющейся, в 25% случаев приобретающей хроническое течение.
К провоцирующим факторам относятся:
- пищевые добавки и продукты;
- лекарственные вещества;
- аутоаллергены и иное.
Классификация включает 2 формы заболевания:
- аллергическую;
- псевдоаллергическую.
Патогенез первой формы – это немедленный тип аллергической реакции на любое вещество (пища, бытовая химия) при посредстве IgE. Либо образование иммунокомплексов, активирующих комплемент, что приводит к освобождению тучных клеток от их содержимого (при переливании компонентов крови, иммунизации).
При псевдоаллергической крапивнице провоцирующим фактором выступают гистамин высвобождающие (рентгеноконтрастные) вещества, ингибиторы простагландинового синтеза (салицилаты), охлаждение и прочее.
Особенности клиники
На фоне нестерпимо сильного зуда возникает сыпь в виде пылающе-красной или белой окраски, затем возникают волдыри округлой либо овальной формы размером от 3-5 мм до 12-15 см с ровными либо причудливо-фестончатыми краями.
Срок существования волдырей до бесследного исчезновения – от 20 минут до 1 суток. При сроке существования сыпи до 30 суток говорят об острой, при продолжительности свыше 30 суток — о хронической крапивнице.
Локализация высыпаний разнообразна. Острая крапивница – это реакция немедленного типа, характеризуется массивным отёком с крупными волдырями с захватом лица и шеи с переходом на туловище.
В генезе хронической крапивницы (которой женщины страдают чаще) значительная роль отводится факторам стресса.
Методы диагностики, лечения, профилактики
Для диагностики имеют значение анамнестические данные и динамика развития клинической картины. Необходима дифференциация от укусов насекомых, чесотки и герпетиформного дерматита.
Лечение начинается с устранения провоцирующего крапивницу фактора. Необходимо проведение десенсибилизирующей терапии антигистаминными средствами (Левоцетиризин, Дезлоратадин и подобные) на фоне лечебной диеты.
Применяются в/венные вливания Натрия тиосульфата либо инъекции Кальция глюконата в/мышечно либо в/венно. При необходимости прибегают к применению Преднизолона (до 100 мг в/венно).
Во избежание развития хронической крапивницы пациенту рекомендуется санация очагов хроноинфекции, ибо исключительно наружное лечение эффекта не возымеет.