6 секретных способов сохранить красоту и здоровье ногтей
Темный ноготь на ноге – неприятное заболевание, требующий продолжительного и комплексного лечения. Чтобы избежать этого, нужно позаботиться о качестве, здоровье пластин.
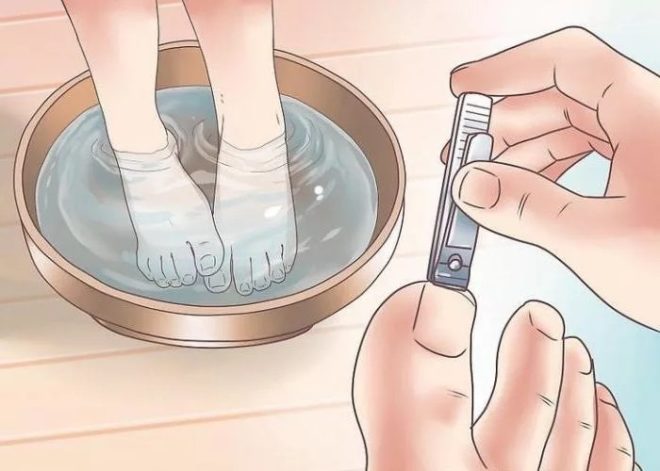
Далее предлагаем подборку наиболее результативные меры профилактики, обеспечивающие здоровье ногтям:
- Носите обувь, не стесняющую движений.
- Посещая места с повышенной влажностью выбирайте прорезиненную обувь с высокой подошвой.
- Регулярно организуйте уборку с использованием дезинфицирующих средств.
- Заботьтесь о гигиене обуви – хотя бы раз в одну-две недели требуется обрабатывать внутреннюю поверхность.
- Не носите чужие туфли или сандалии.
- Подберите поливитаминный комплекс для поддержания состояния волос и ногтей в норме.
Следуя перечисленным рекомендациям, избежите малопривлекательной черноты!
Как отличить подногтевую меланому от всего остального?
Вот достаточно простой алгоритм.
Алгоритм дифференциальной диагностики доброкачественной меланонихии и этого же состояния при меланоме
Правило ABCDEF при диагностике меланомы ногтевого ложа
А (age) возраст – пик заболеваемости подногтевой меланомы приходится на возраст от 50 до 70 лет, а также обозначает расы с повышенным риском: азиаты, африканцы – на их долю приходится 1/3 всех случаев меланомы.
B (brown to black) – цвет коричневый и черный, при ширине полосы более 3 мм и расплывчатых границах.
С (change) – изменение цвета ногтевой пластины или отсутствие изменений после лечения.D (digit) – палец как наиболее частое место поражения.
E (extension) – распространение пигментации на ногтевой валик или кончик пальца (симптом Хатчинсона).
F (Family) – у родственников или у пациента меланома в прошлом или синдром диспластических невусов.
Как отличить гематому от подногтевой меланомы на дерматоскопии
Гематома:
Передвигается под ногтем вместе с его ростом. Отследить это можно, сделав фото образования на фоне линейки, расположенной продольно
Важно отметить, что гематома не всегда появляется в связи с травмой.
Цвет от красно-синего до черно-синего.
Не переходит на кутикулу, ногтевой валик и кончик пальца.
Не вовлекает весь ноготь в продольном направлении.
Может меняться в пределах нескольких недель.
Интенсивность окрашенности снижается от центра к периферии.
Ей может предшествовать травма.
Мелкие кровяные точки, ориентированные по направлению к краю ногтя, при дерматоскопии
Подногтевая меланома:
- Неоднородный цвет, нерегулярность полос при меланонихии.
- Треугольная форма полос.
- Распространяется на ногтевой пластине, свободном крае ногтя или кончике пальца.
- Разрушение или дистрофия ногтя.
Методика удаления ногтевой пластины
После антисептической обработки выполняется местное введение анестетиков. После того, как подействовал препарат (через несколько минут) приступают к резекции пластины. Ткани, подвергшиеся некрозу, удаляются. С помощью коагулятора прижигаются кровоточащие сосуды для остановки кровотечения. Послойно ушивается рана. Накладывается асептическая повязка. После манипуляции необходимо несколько суток принимать различные противовоспалительные препараты для снятия отека, покраснения и болезненных ощущений. Регулярные перевязки в обязательном порядке для обеспечения асептических условий в заживающей ранке. Врач- подолог назначит дату повторной консультации для оценки регенерации.
Удаление бородавок жидким азотом
Лечение бородавок жидким азотом до недавнего времени считалось приоритетным направлением в практике избавления пациента от кожных дефектов.
В медицине и косметологии данный способ получил название криотерапия или криодеструкция.
Криотерапию используют также для избавления от папиллом и нежелательных родинок. Удаление бородавки азотом проводят ручным или аппаратным методом с помощью специального криозонда, но в клиниках и косметологических кабинетах наиболее распространен ручной способ.
Отвечая на вопрос, о том, больно ли удалять бородавки жидким азотом, дать однозначный ответ достаточно сложно, в силу индивидуальных особенностей чувствительности пациента. Тем не менее, решившись на процедуру удаление бородавки жидким азотом, цена которой существенно разниться в различных клиниках, следует морально настроиться на некоторый дискомфорт в процессе манипуляции.
На первом этапе, врач окунает небольшую палочку ватную палочку, которую в косметологии называют «камыш» в баллон с жидким азотом и прикасается к дефектному участку кожи. Время воздействия варьируется от 10 до 30 секунд, чего вполне достаточно для того, чтобы заморозить бородавку. Во время процедуры формируется «холодовой пузырь», в который врач пытается захватить новообразование. Если этого получается добиться, то новообразование пропадает навсегда.
Выжигание бородавок жидким азотом обычно происходит под местным обезболиванием при помощи новокаина, особенно если это касается детей. После прижигания делают паузу в 1-2 минуты. После этого врач внимательно осматривает бородавку и делает вывод о том, необходимо ли повторное воздействие жидкого азота.
Весьма распространен вопрос о последствиях удаления бородавок жидким азотом. В большинстве случаев классическая криодеструкция дает положительный эффект. Следует иметь в виду, что после процедуры место, на котором была бородавка, розовеет, становится белесым. Это результат гибели клеток эпидермиса, что является нормальной и ожидаемой реакцией кожи. Также многие жалуются, что после удаления бородавки жидким азотом появляется волдырь. Это также абсолютно нормальное явление, которое означает, что криодеструкция затронула глубокие слои кожи.
Образующийся на поверхности кожи пузырь заполнен прозрачной жидкостью, имеет красноватый или белый цвет. Если волдырь не беспокоит вас и не доставляет дискомфорта, не стоит его вскрывать. Вскоре он сам исчезнет, и вы забудете о беспокоившей вас ранее проблеме. Если подобное кожное проявление отсутствует, скорее всего в процессе процедуры были затронуты лишь поверхностные кожные слои, что повышает риск развития рецидива.
Цена удаления бородавок азотом в Санкт-Петербурге будет формироваться в зависимости от метода, локализации и количества кожных новообразований.
Лечение гангрены нижних конечностей
При гангрене, развившейся вследствие поражения сосудов нижних конечностей, важнейшей задачей является восстановление кровообращения в еще жизнеспособных тканях конечности. Сосудистые хирурги выполняют реконструктивные операции на артериях нижних конечностей. При тромбозах артерий назначают тромболитические препараты, в экстренном порядке выполняют тромбэктомию из пораженных артерий. Тактика местного лечения зависит от вида гангрены. При сухой гангрене на начальных этапах проводится консервативная терапия. После отграничения некротизированного участка выполняется ампутация или некрэктомия. Уровень ампутации выбирается так, чтобы максимально сохранить функцию конечности и при этом обеспечить благоприятные условия для заживления культи. В ходе оперативного вмешательства дистальная часть культи сразу закрывается кожно-мышечным лоскутом. Заживление происходит первичным натяжением.
При влажной гангрене показано немедленное иссечение некроза в пределах здоровых тканей. Некрэктомия или ампутация производятся в экстренном порядке. Формирование культи осуществляется после очищения раны.
Почему слоятся ногти на руках?
По своей сути, расслаивание ногтей – это заболевание, вызванное неблагоприятным воздействием различных факторов. Как правило, слоится только свободный край ногтя, и при его спиливании – основная часть ногтевой пластины выглядит здоровой. Однако, при последующем отрастании – свободный край вновь начинает расслаиваться. И его снова приходится спиливать под корень. В околоманикюрной и медицинской среде данное заболевание носит название – онихошизис.
Причин развития онихошизиса может быть несколько:
Механические повреждения ногтевой пластины. Неправильное выполнение маникюра или использование в процессе придания формы ногтям пилочек с неподходящей абразивностью, обкусывание ногтей, использование их в качестве подручного инструмента – всё это может стать причиной постепенного развития онихошизиса. Ещё одной причиной того, что слоятся ногти на руках, может стать постоянное травмирующее воздействие на ногтевую пластину при нажатии клавиш – например, в процессе набора текста на компьютере, игры на музыкальных инструментах и т. п.
Неблагоприятное воздействие химических веществ. Регулярное использование некачественных лаков для ногтей, жидкостей для снятия лака, содержащих ацетон и его производные, различных обезжиривателей и агрессивных растворителей, а также средств бытовой химии – могут привести к плачевным последствиям для ногтевой пластины. Все они – разрушают жировой компонент ногтя, его гидролипидную мантию.
В норме, гидролипидная мантия присутствует не только на коже, но и на ногтях. Именно она делает поверхность ногтевой пластины блестящей. Как уже говорилось выше, регулярное воздействие агрессивных химических веществ уничтожает липидную плёнку, между чешуйками не остаётся липидов, скрепляющих их между собой. В конечном итоге, это и приводит к тому, что ногти на руках начинают слоиться.
Грибковые заболевания. Очень часто, именно грибковое поражение приводит к постепенному расслаиванию ногтевой пластины. Ферменты, выделяемые грибком, разрыхляют ногтевую пластину, в результате чего, она начинает слоиться, крошиться.
Лечение ногтей в клинике «Эхинацея»
Лечением заболеваний ногтей должен заниматься именно врач. Проблему нельзя игнорировать, потому что поражения ногтей могут свидетельствовать о заболеваниях внутренних органов. В этом случае врач дерматолог по характеру дефектов ногтей, может первым заметить болезнь на доклинической стадии. Ногти, как и кожа, являются индикатором состояния организма.
К кому лучше обратиться, если Вы заметили изменения Ваших ногтей? Мы советуем начать с осмотра врачом дерматологом. В нашей клинике ногти исследуются с помощью электронного оптического устройства – дерматоскопа, что дает возможность осмотреть ноготь с увеличением до 1000х
Чаще всего мы видим поражения ногтей грибками и бактериями.
Нередко с ногтей начинается псориаз, в таком случае пациенты обращают внимание на «масляные пятна» на ногтях, расслоение и борозды на ногтевой пластине. Врач дерматолог поможет эффективно избавиться от причин и проявлений кожных заболеваний
В зависимости от причин деформации ногтевых пластин мы предложим Вам помощь иммунолога, эндокринолога, кардиолога, невролога и других специалистов.
- Иммунолог: поражения ногтей могут быть вызваны аутоиммунными заболеваниями, в первую очередь псориазом и болезнетворными грибками на фоне ослабленного иммунитета. Человек с хорошо работающей иммунной системой обычно эффективно сопротивляется грибковой инфекции ногтей. Мы найдем ослабленное звено иммунитета и окажем ему адекватную помощь. Помощь иммунитету должна быть адресной, лечение должно действовать только на ослабленное звено иммунитета и ни на что более. Тогда лечение принесет ожидаемую помощь и будет безопасным. Ослабленное звено иммунитета нетрудно увидеть в результатах иммунограммы;
- Терапевт, кардиолог: при заболеваниях сердечно-сосудистой системы ногти меняются за счет нарушения функции венозной системы (“часовые стекла”). Окраска изменяется, появляется синюшный оттенок ногтей, ногти становятся ломкими, тонкими. Бледные ногтевые пластины могут говорить о низком содержании красных кровяных телец, то есть анемии (малокровии);
- Эндокринолог: при заболеваниях эндокринной системы наблюдаются ломкость, исчерченность ногтевых пластин, истончение, отслоения ногтя на безымянном пальце, очень мягкие и тонкие ногти;
- Невролог: при повреждении периферических нервов встречаются и усиление роста ногтей, и истончение, неровность ногтевой пластины
Врожденные ониходистрофии
Врожденные ониходистрофии становятся результатом
произошедших у больного генных мутаций или при наследовании склонности к дистрофии
ногтей от родственников. Они могут проявляться с самого рождения или возникать
под действием травмирующего фактора, воспалительного процесса или развития нарушений
в работе внутренних органов.
Онихомадезис
Онихомадезис – передающаяся по наследству дистрофия ногтей, при
которой происходит отделение ногтевой пластины от ложа в местах ее примыкания к
кожным валикам. Заболевание дебютирует после травмы пальца, а изменения
нарастают остро и с большой скоростью. Кроме отделения ногтя у валиков от ложа
может наблюдаться развитие воспалительного процесса и возникновение болей.
При грамотном лечении удается восстановить функцию матрикса,
после чего отрастает здоровый ноготь. Это не является гарантией отсутствия
рецидивов при повторных травмах. Но если они частые, возможна полная атрофия
ногтевого ложа и потеря ногтя.
Койлонихия
Койлонихия – ониходистрофия, характеризующаяся вдавлением
ногтевой пластины в виде чаши или блюдца. Чаще всего страдают ногти
указательного и среднего пальца, хотя не исключено поражение всех ногтей,
включая стопы.
Пока еще точно причины развития койлонихии до конца не
изучены. Считается, что склонность к развитию подобных нарушений является
генетически детерминированной, а спусковым крючком для их возникновения может
выступить анемия, болезнь Кушинга, тиреотоксикоз, брюшной тиф и некоторые
другие заболевания.
Анонихия
Анонихия – ониходистрофия, проявляющаяся с рождения
отсутствием одного или одновременно нескольких ногтей на пальцах кистей или
стоп. Заболевание встречается редко, но при этом может сопровождаться отклонениями
от нормы в структуре волос, функционировании потовых и сальных желез, а также
другими пороками развития.
Платонихия и микронихия
Платонихией называют утолщение и уплощение ногтя. В результате
ногтевая пластина является полностью плоской, лишенной естественной
дугообразной формы.
Микронихия – ониходистрофия, проявляющаяся укорочением
ногтевых пластин. Чаще всего подобные изменения замечаются на пальцах кистей,
хотя также возможны и на пальцах стоп. Считается, что микронихия также может
сопровождать псориаз.
Ногти Гиппократа
Ногти Гиппократа – генетически обусловленная ониходистрофия,
при которой ногти становятся выпуклыми и увеличиваются в размерах. В результате
пальцы приобретают форму барабанных палочек. При всей грубости ногтей они
отличаются хрупкостью. Также подобное может наблюдаться при хронических
заболеваниях органов дыхания.
Классификация гангрен
С учетом консистенции погибших тканей и особенностей клинического течения выделяют сухую и влажную гангрену.
Сухая гангрена
Чаще всего развивается при постепенном нарушении кровоснабжения. Характерен такой вид гангрены нижних конечностей для обезвоженных, истощенных пациентов, а также у больных сухого телосложения. Сухая гангрена обычно бывает ограниченной, не склонна к прогрессированию. Ткани при этой форме гангрены сморщиваются, высыхают, уменьшаются в объеме, уплотняются, мумифицируются, становятся черными или темно-коричневыми.
Определить гангрену на ноге можно по специфическим симптомам. В начальных стадиях гангрены больной испытывает интенсивные боли в области конечности. Кожа пораженной конечности сначала бледнеет, затем становится мраморной, холодной. Пульс на периферических артериях не определяется. Конечность немеет, чувствительность нарушается, однако болевые ощущения сохраняются даже в период выраженных некротических изменений.
Сухая ишемическая гангрена начинается в дистальных (удаленных) отделах конечности: пальцах, стопах, а затем распространяется вверх, до места с достаточным кровообращением. На границе пораженных и здоровых тканей образуется демаркационный вал (пограничная линия). Значительно быстрее развивается гангрена у больных сахарным диабетом.
На начальных этапах очень важно не допустить перехода сухой гангрены с ее относительно благоприятным течением в более опасную и тяжелую форму — влажную гангрену. При сухой гангрене ноги прогноз относительно благоприятный, распад некротизированных тканей при сухой гангрене практически не выражен
Малое количество всасываемых токсинов, отсутствие интоксикации позволяют дождаться полной демаркации пораженного участка конечности. Хирургическое вмешательство при этой форме гангрены обычно выполняют только после того, как демаркационный вал полностью сформируется.
Влажная гангрена
Обычно развивается в условиях внезапного, острого нарушения кровоснабжения пораженного участка, характерно для артериальных тромбозов. К этой форме гангрены больше склонны полные, склонные к отёкам пациенты. При влажной гангрене ишемизированные ткани не высыхают. Продукты распада, инфекции из этого очага всасываются в организм, вызывая тяжелую интоксикацию и органную недостаточность, нарушая общее состояние больного. При влажном некрозе омертвление быстро распространяется на соседние участки.
На начальных этапах развития влажной гангрены кожа на пораженном участке становится бледной, холодной, затем приобретает мраморную окраску. Возникает значительный отек. На коже появляются темно-красные пятна и пузыри отслоившегося эпидермиса, при вскрытии которых выделяется сукровичное содержимое. В последующем пораженный участок чернеет и распадается.
Состояние пациента с влажной гангреной резко ухудшается. Отмечаются выраженные боли, снижение артериального давления, учащение пульса, значительное повышение температуры, заторможенность, вялость, сухость во рту.
Из-за ухудшения общего состояния и интоксикации, обусловленной всасыванием продуктов распада тканей, резко снижается способность организма противостоять инфекции.
Лечение подногтевой гематомы в ОН КЛИНИК
Центр подологии ОН КЛИНИК специализируется на диагностике и лечении болезней ногтей и подлежащих к ним структур. Предоставляются все виды диагностических и лечебных процедур при травмах ногтя. Опытные врачи-подиатры, подологи владеют уникальными консервативными и хирургическими методиками, которые успешно применяются также и в зарубежной подологической практике. Клиника оснащена современным техническим оборудованием, позволяющим минимизировать открытые вмешательства. Имеются все необходимые условия для комфорта пациента, а также гибкая ценовая политика.
Не стоит затягивать с визитом к врачу при образовании подногтевой гематомы. Обращение на ранних этапах является наиболее правильной тактикой после получения травмы. Это сокращает сроки выздоровления, минимизирует внешние изменения и предупреждает присоединение других патологий: дистрофии, онихолизиса, грибковых заболеваний
Важно обращаться в профильные подологические клиники, которые могут оказать профессиональную медицинскую помощь. Неумелое вскрытие подногтевой гематомы или нарушение ее техники может осложниться воспалительным процессом вплоть до некротических изменений тканей.
За профессиональной медицинской помощью при подногтевой гематоме обращайтесь в ОН КЛИНИК!
Хирургическая обработка гематомы
Иногда вскрытие подногтевой гематомы является второстепенной медицинской помощью. Сопутствующие сложные повреждения: перелом, разможженные или рваные раны являются показанием к экстренным мероприятиям. Первоочередно требуется хирургическое пособие – первичную хирургическую обработку раны. Она включает в себя удаление поврежденной нежизнеспособной ткани до границы здоровой области, дренирование раны, наложение швов. При наличии показаний выполняется репозиция костных отломков. После выполнения всех необходимых экстренных мер подолог приступает к удалению гематомы.
Общая клиника
Гангрена является патологией, которая может поставить под угрозу жизнь человека. Это процесс отмирания клеточных тканей, вызванный дефицитом кислорода в них. Причиной недостаточности является отсутствие кровотока, вызванное разрушениями артериальной системы. Наиболее распространенной является диабетическая гангрена нижних конечностей, развивающаяся в результате прогресса болезни на поздних стадиях.
Выделяют две основных стадии развития гангрены: постепенное и молниеносное.
В первом случае ткани отмирают постепенно. Сначала клетки отмирают на стопе или пальцах. Ампутация пальца при гангрене – увы, нередкий исход, необходимый для локализации и предотвращения дальнейшего распространения. В дальнейшем некроз может распространиться на клетчатку и костную структуру. При наличии инфекции патология может перейти к влажной стадии. Влажная гангрена пальца стопы способна спровоцировать общую интоксикацию организма.
Молниеносная стадия характеризуется образованием тромбов, останавливающих кровоснабжение и приводящих к гибели тканей. При этом отсутствие ограничительных барьеров (т.н. грануляционного вала) ведет к критически быстрому всасыванию организмом продуктов распада. Молниеносная гангрена нижних конечностей у пожилых способна в считанные часы привести к фатальным последствиям.
Причины возникновения заболевания
Факторами, способствующими возникновению патологии, являются внешние и внутренние стимулы. К внешним причинам относятся:
– травмы и повреждения;
– радиация;
– химические ожоги;
– обморожения;
– образование пролежней.
В качестве внутренних классифицируются все причины, так или иначе связанные с нарушением подпитки тканевых соединений. Обычно они являются следствием деформации сосудов и изменениями анатомического характера. Так, гангрена при сахарном диабете у пожилых людей может развиться очень быстро, являясь критической стадией протекания болезни.
Основные симптомы и лечение болезни
Гангрена левой ноги или любого другого участка тела сопровождается сильными болевыми ощущениями. В ходе развития боль становится только сильнее, вынуждая пациента совершать попытки приглушить её.
Цвет пораженных участков варьируется от синего до зеленого. Гангрена пятки при сахарном диабете заметна невооруженным глазом, диагностировать её может даже не специалист.
Еще один признак патологии – онемение, вызванное некрозом. Пациенты высказывают жалобы на окоченение и ощущение холода, вызванные отсутствием притока крови к пораженным участкам.
Лечение гангрены нижних конечностей при сахарном диабете в большинстве случаев требует хирургического вмешательства. Основной задачей является восстановление кровообращения и удаление инфекции, с последующей профилактикой и контролем повторного возникновения патологии. Чем тяжелее стадия – тем сильнее последствия для пациента. Так, если диагностирована сухая гангрена нижних конечностей, операция потребует обязательной ампутации отмерших участков.
Не затягивайте обращение к врачу. В Москве вы можете обратиться в центр флебологии и сосудистой хирургии доктора Матвеева, который вот уже на протяжении 25 лет помогает людям справится с заболеваниями сосудов.
Лазерная деструкция бородавок – выбор современных специалистов
Оптимальным и наиболее прогрессивным способом избавления от бородавок на сегодняшний день однозначно является лазерное удаление.
Процедура занимает всего несколько минут, обеспечивая испарение атипичных клеток новообразования и минимизируя риск рецидива или формирования шрама на коже пациента. В отличии от прижигания бородавок азотом, лазер действует строго направленно и избирательно, не травмируя окружающие эпидермальные структуры. Кроме всего вышеописанного, к преимуществом лазерной методики можно отнести также следующие факторы:
- Безболезненность;
- Повышение регенеративных свойств кожи;
- Отсутствие необходимости подготовки и реабилитации;
- Простоту манипуляции;
- Эффективность.
Клиника “НЕОМЕД”, придерживаясь концепции внедрения в практику новейших технологий, предлагает своим пациентам лазерную коррекцию бородавок, при помощи современного оборудования. Многолетний опыт и квалификация наших специалистов, индивидуальный подход и доступная стоимость процедуры, позволит Вам быстро и навсегда избавиться от доброкачественного новообразования любой локализации.







