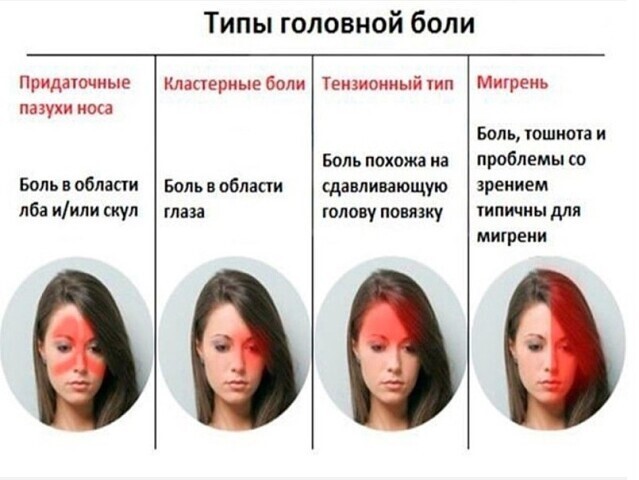
Как предотвратить головную боль после химиотерапии?
От нейротоксичности защиты нет, кардиотоксическое действие тоже входит в меню химиотерапии, но помогает избежать негативные симптомы контроль и коррекция артериального давления лекарственными препаратами.
Восстановление клеток белой крови достигается инъекциями колониестимулирующего фактора.
Профилактически действует модификация образа жизни с исключением провокаторов боли: курения, неадекватного сна, эмоциональных стрессов и избыточных физических нагрузок.
Специалисты нашей клиники помогут разобраться с содержанием микроэлементов в крови и наладить питание во время химиотерапии, что обязательно уменьшит дополнительное негативное влияние дисфункции органов и костно-мышечной системы. Нельзя полностью предотвратить осложнения противоопухолевой терапии, но можно ускорить восстановление организма.
Запись на консультацию круглосуточно
+7 (495) 668-82-28
Список литературы
- Абузарова Г.Р., Дарьялова С.Л., Сарманаева Р.Р./ Нейропатическая боль в онкологии // Онкология. Журнал им. П.А. Герцена; 2013, № 4.
- Меркулова Д.М., Лезина Д.С., Меркулов Ю.А./ Паттерн формирования болевого синдрома у пациентов со злокачественными новообразованиями на различных этапах противоопухолевой терапии // Российский журнал боли; 2016, № 2(50).
- Семенова А.И. /Кардио- и нейротоксичность противоопухолевых препаратов (патогенез, клиника, профилактика, лечение)// Практическая онкология. 2009; 10(3)
- Van den Beuken-van Everdingen M.H., de Rijke J.M., Kessels A.G. et al./ Prevalence of pain in patients with cancer: A systematic review of the past 40 years // Ann.Oncol; 2007; Vol. 18(9).
Инъекции ботулотоксина в косметологии: за и против
Токсин ботулина — природный яд, вырабатываемый бактериями. Он блокирует передачу нервно-мышечных импульсов. На основе ботулотоксина типа А разработаны медицинские косметологические средства Ботокс и Диспорт (Dysport). Их более 20 лет применяют в косметологии для уменьшения проявлений возрастных изменений кожи. В других отраслях медицины ботулотоксин используют для лечения заболеваний, вызванных непроизвольным сокращением мышц.
Инъекции токсина ботулина устраняют мимические морщины. Введенный под кожу или в/м препарат способствует расслаблению мышцы и разглаживанию кожной складки в месте инъекции. Со временем действие препарата снижается, и активность мышцы восстанавливается. Поэтому процедуру периодически повторяют.
Аргументы за уколы ботулотоксина:
- Быстрый и самый действенный способ получения омолаживающего эффекта;
- Профессионально выполненная процедура не портит мимику лица;
- Способ проверен временем и является альтернативой пластической хирургии;
- Безболезненная и быстрая процедура — профессионал ее выполняет за 5-15 мин.;
- С помощью ботокса корректируют недостатки внешности, подправляют форму скул, крыльев носа, подбородка;
- Эффект длится 3-6 мес.
Аргументы против уколов ботулотоксина базируются на том, что это один из сильнейших ядов, действие которого непредсказуемо:
- Это токсин, которым не следует засорять организм;
- Существует вероятность врачебной ошибки, которая может привести к параличу;
- При длительном применении уколов ботокса впоследствии сложно от них отказаться;
- Иногда может вызвать серьезные побочные эффекты, например, мигрень, мышечную слабость, неестественное выражение лица, проблемы со зрением, речью, контролем над мочевым пузырем;
- Требует ограничений на проведение некоторых косметических процедур, употребление алкоголя, прием медикаментов (аспирин, плавиксин);
- Есть более безопасные методы с аналогичным эффектом и без отрицательных последствий;
- Существует мнение, что после инъекции в одном месте морщина обязательно появится в другом.
Психотерапия
Международная ассоциация по изучению боли (IASP), опираясь на результаты исследований, признает лечение ГБ в рамках когнитивно-поведенческого направления эффективнее медикаментозного, и поэтому врачи-неврологи рекомендуют психотерапию как основную методику. Затем в качестве поддержки назначаются лекарственные препараты для снятия симптомов. Такой комбинированный подход в лечении хронических головных болей IASP считает оптимальным.
Причина боли головы не заключается в спазме сосудов головного мозга. Хроническое течение заболевания может быть обусловлено эмоциональным перенапряжением, нарушением баланса воды в организме и режима питания, длительным пребыванием на солнце и другими личностными факторами риска. Когнитивно-поведенческая терапия призвана выявлять эти факторы и корректировать их влияние на организм.
Данные задачи – в компетенции врача-психотерапевта (не путать с врачом-психиатром – специалистом по диагностике и лечению психических расстройств). Его работа заключается в изменении привычек пациента, служащих потенциальной причиной хронического расстройства, в выработке новых систем мышления. Помощь психотерапевта в лечении хронических ГБ направлена также на обучение пациента техникам релаксации, благодаря которым предотвращаются повторные приступы цефалгии. Такая методика в терапии ГБ результативнее медикаментозной.
Сегодня не существует универсального средства от хронической боли головы – выбор метода лечения заболевания и его эффективность во многом зависят от точности диагностики. Расширенная диагностика помогает получить полную картину заболевания. С этой целью специалистами «ГУТА КЛИНИК» и Центром нейрохирургии имени академика Н.Н. Бурденко разработана эксклюзивная программа комплексной диагностики, позволяющая с высокой степенью точности определить причину боли головы и вид цефалгии. Обращайтесь – и убедитесь в этом сами!
СПРАВКА “МК”
По статистике, около 80 процентов всего населения планеты испытывают периодические головные боли, около 70 процентов страдают от приступов головной боли.
Однако сейчас лечится практически любая головная боль, и мигрень в частности. Есть медикаментозные методы, которые никто не отменял, наши врачи владеют эффективными техниками и сценариями лечения, позволяющими пациенту не принимать лишних лекарств. Но кроме лекарств и массажа существуют современные методы, широко апробированные в мировой практике К ним относится, в частности, ботулинотерапия. Метод, хорошо зарекомендовавший себя в лечении хронической мигрени. Как всем известно, ботокс давно применяется в косметологии для коррекции мимических морщин. Но в 90-х годах прошлого века косметологи заметили, что у пациенток, использующих ботокс, меньше болит голова. С тех пор проведено огромное количество исследований о влиянии ботулотоксина на мигренозную боль.
На сегодняшний день выработаны специальные схемы его введения, позволяющие врачу использовать это средство максимально эффективно и безопасно. Введение ботокса позволяет значительно снизить интенсивность боли при мигрени, уменьшить частоту приступов, сократить количество принимаемых препаратов или снизить дозировки, а в ряде случаев полностью отказаться от медикаментозного лечения.
…Не позволяйте головной боли управлять вашим настроением, вашей жизнью, советуют эксперты. Ее можно и нужно лечить. Не бойтесь сделать первый шаг к эксперту в области боли. И будьте здоровы!
источникАлександра Зиновьева
Ботокс – инновация в терапии хронической мигрени
Препарат ботокс (токсин ботулизма) напрямую ассоциируется с косметическими процедурами по избавлению от морщин. Действительно, токсин ботулизма активно применяется в косметологии, но на этом его спектр действия не ограничивается. Препараты ботулинического токсина типа А (БТА), к которым принадлежит и ботокс, надежно помогают в неврологии при лечении мигрени по специальной схеме PREEMPТ, а также при повышенном гипергидрозе, невротических тиках, дистониях, контрактурах, парезе лицевого нерва и т. д.
Ботокс влияет на блокирование выработки определенных медиаторов воспаления, которые запускают мигренозный приступ. Если механизмы их выработки длительны, это ведет к сенситизации периферических болевых рецепторов, а затем и центральных. Тем самым нарушается работа противоболевых механизмов, что в свою очередь ведет к хронификации мигрени, которая нивелируется с помощью инъекций ботокса. Препарат вводят шприцом локально в напряженные мышцы по определенной схеме PREEMPТ, специально разработанной и принятой к использованию при лечении хронической мигрени. Это блокирует выработку воспалительных медиаторов на периферическом и далее на центральном уровне, и таким образом приступы мигрени регрессируют на длительный срок (2-6 мес.).
После проведения таких инъекций пациенты отмечают существенное облегчение.
- не имеет побочных эффектов;
- отличная альтернатива медикаментозной терапии при хронической мигрени;
- процедура проводится однократно и по необходимости (раз в полгода);
- процедура «два в одном»: дает терапевтический и косметический эффект.
Частые осложнения при косметическом использовании ботулотоксинов
Фото и видео пациентов с неудачно проведенной ботулинотерапией в сомнительных клиниках свидетельствуют о профессиональной непригодности врачей. Результат их работы — осложнения, которые проявляются в виде таких побочных эффектов:
- Покраснения, гематомы, уплотнения, отеки в месте введения препарата;
- Нависание бровей, опускание век и уголков рта;
- Перекос губ;
- Изменение мимики;
- Выраженная асимметрия лица.
При неправильно подобранной дозировке или нарушении технологии введения возможно искажение формы лица.
В целом осложнения после введения ботулинического токсина — редкое явление. Благодаря тому, что он имеет обратимое действие, внешний вид пациента восстанавливается через 1-2 месяца.
Безопасность
- Ботулинотерапия — это направление медицины, которое существует уже более 20 лет.
- Препараты на его основе применяются более чем в 60 странах мира.
- До получения официального разрешения все препараты проходят длительные клинические испытания.
- Фармацевты сходятся во мнении, что курс инъекций менее вреден для организма, чем длительный прием некоторых лекарственных средств.
- Все возможные побочные эффекты ботулотоксина преходящи и не опасны для здоровья.
- За время существования метода лечение получили десятки миллионов человек.
- За 20 лет удалось исследовать не только кратковременные реакции на токсин, но все возможные долговременные отрицательные эффекты — их нет.
Врачебные рекомендации
Лечебные мероприятия требуются не всегда. Если больной страдает от цефалгии напряжения или мигрени в период инфекционного заболевания, есть возможность уменьшить выраженность болевых ощущений и частоту появления приступов. Для этого нужно соблюдать следующие рекомендации специалистов:
Потребление достаточного количества жидкости. Инфекционный процесс приводит к накоплению в организме большого количества токсинов. Взрослому человеку следует выпивать не меньше 2 литров воды в день для быстрого выведения вредных веществ с мочой.
Соблюдение постельного режима. Вызванное инфекцией воспаление истощает ресурсы организма, поэтому не нужно дополнительно нагружать себя физическими нагрузками
Важно оставаться в постели хотя бы в течение первых 3-5 дней протекания коронавирусной инфекции.
Массаж шеи и затылка. Осторожные массирующие движения в затылочной и шейной зонах улучшат кровообращение и устранят избыточный мышечный тонус.
Перечисленные рекомендации необходимо рассматривать только в качестве дополнения к назначенной специалистом схемы лечения.
Необычные ощущения
Бывает так, что человек может чувствовать в области лица и головы несвойственные обычному состоянию явления. Они носят название парестезий, проявляются такими симптомами:
- покалывание;
- жжение;
- «ползание мурашек»
- онемение;
- зуд и высыпания.
Нередко парестезии лица имеют органическую основу, и становятся признаком заболевания:
- неврит, невралгия черепно-мозговых нервов;
- рассеянный склероз;
- инсульт и другие нарушения кровообращения в головном мозге;
- опоясывающий лишай;
- мигрень;
- сахарный диабет;
- эпилепсия;
- гипертония.
В определенных случаях непривычные ощущения наблюдаются в отдельных частях лица. Например, подобные проявления в языке могут появиться по вышеперечисленным причинам, но часто имеют и другую этиологию. Провоцирует их рак языка и гортани, а также травматизация осколком зуба или протезом.
Стоматологические манипуляции вызывают онемение и другие нетипичные чувства, особенно после удаления зуба. Другим основанием к их появлению может стать неудобная поза во время сна или неподходящая подушка. Но ощущения, вызванные подобными явлениями, обычно вскоре проходят.
Другую группу провоцирующих факторов составляют психогенные и неврогенные расстройства.
Послеоперационная головная боль: причины
Послеоперационные головные боли или мигрени могут иметь множество причин, в том числе:
Анестезия
Одной из основных причин послеоперационных головных болей может быть реакция на анестезию. По данным Американского общества анестезиологов, головные боли после анестезии чаще всего возникают после спинальной блокады или эпидуральной анестезии.
Во время одной из этих процедур игла может проколоть твердую мозговую оболочку и вызвать утечку спинномозговой жидкости, что может вызвать головную боль.
Этот тип головной боли возникает не из-за мигрени, но может вызвать изнуряющую боль. Хотя у некоторых это может вызывать только легкие симптомы.
Головная боль и другие симптомы, такие как тошнота, обычно возникают в течение 24–48 часов после эпидуральной анестезии, но могут возникать в любое время в течение 12 дней. Симптомы могут исчезнуть без лечения в течение 14 дней.
Другие причины
Есть несколько потенциальных причин послеоперационных головных болей. А в некоторых случаях пациент или врач могут не знать точной причины.
Например, исследование 2015 г., обнаружило, что пациенты, перенесшие амбулаторную операцию, часто испытывают послеоперационные головные боли. Исследователи отметили, что, хотя у многих пациентов в анамнезе и были первичные головные боли, они обнаружили лишь несколько связей между хирургическими процедурами и теми, кто испытывал их.
Несколько факторов могут способствовать возникновению послеоперационных головных болей или вызвать мигрень, например:
- анестетики
- предоперационное голодание
- боль от операции
- нахождение в больнице, а не в знакомой обстановке
- отказ от кофеина
- изменения в диете
Как часто болит голова при коронавирусе?
Цефалгия относится к часто встречающимся жалобам среди пациентов, страдающих от COVID-19. Поскольку клиническая картина и симптоматика инфекции в значительной степени варьируются, точно определить время появления неприятных ощущений в области головы с момента заражения невозможно. Зачастую боль возникает на ранних стадиях, когда отсутствуют явные респираторные симптомы в виде кашля, насморка и чихания. У многих пациентов жалоба появляется на поздних этапах и сохраняется в течение нескольких недель после выздоровления.
Проведенные исследования показали, как часто возникает цефалгия на фоне коронавирусной инфекции. Среди госпитализированных пациентов такой симптом обнаруживается примерно в 20% случаев. По результатам исследования Всемирной организации здравоохранения, болезненность в области головы развивается у каждого десятого больного. Позднее возникновение цефалгии ассоциировано с ухудшением течения болезни.
Головную боль нельзя рассматривать в качестве специфического признака ковида. Подобный недуг характерен для разных патологий инфекционной и неинфекционной природы. Острые респираторные вирусные инфекции, включая грипп, почти всегда протекают с цефалгией. Частота появления того или иного признака не всегда связана с особенностями патологического процесса.
Часто задаваемые вопросы
В каких еще случаях может применяться ботулинотерапия?
Существуют патологии, при которых использование ботулотоксина является перспективным методом лечения:
- непроизвольные спазмы мышц различной локализации;
- нарушения, связанные с двигательной активностью;
- болевые синдромы, связанные с травмами связок, суставов и костей;
- повышенное слюноотделение;
- хроническая головная боль, не связанная с мигренью и другие.
В настоящее время список показаний становится все больше.
Какие схемы лечения применяются?
Схема лечения подбирается индивидуально для каждого пациента. Кому-то бывает достаточно одного укола, кому-то может потребоваться небольшой курс инъекций. Перед назначением такой терапии пациента в обязательном порядке врач-невролог направит на комплексное обследование для уточнения диагноза. Врач оценивает показания и противопоказания, после чего пациента информируют о том, как будет проходить процедура. Дополнительной подготовки не требуется. Процедура занимает не более 20 минут.
Насколько болезненна эта процедура?
Введение препарата безболезненно, могут возникать неприятные ощущения, стандартные для подкожного укола. Для инъекций используются очень тонкие иглы, проколы практически не оставляют следов. При желании пациента и возможности (в зависимости от зоны введения препарата) может применяться местная аппликационная анестезия.
Почему лечение ботулотоксином не помогло
Лечение ботулотоксином иногда не дает результата. Это возникает по следующим причинам:
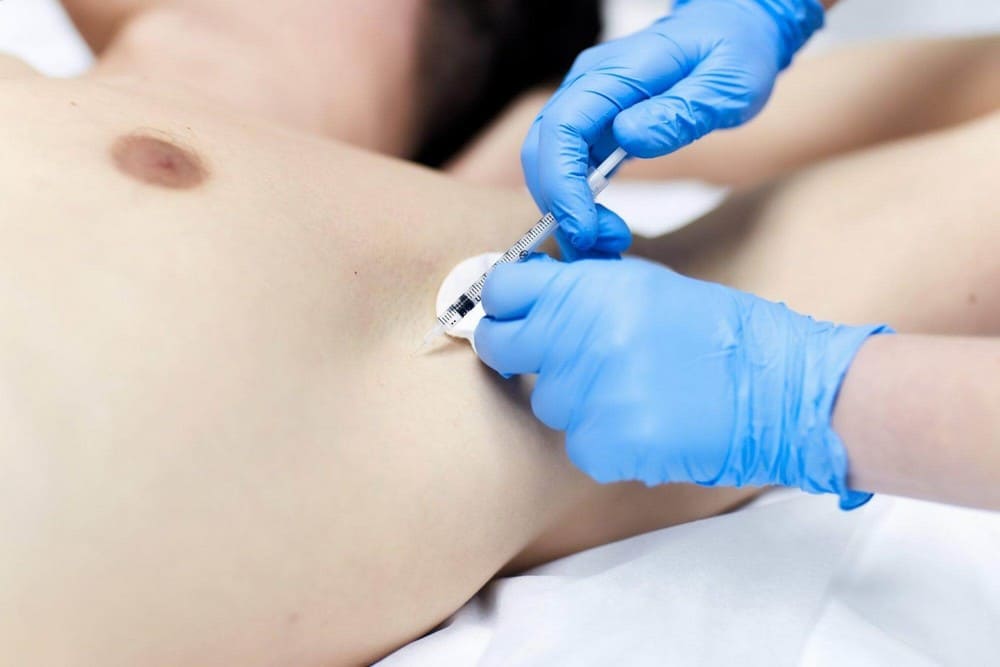
- Нечувствительность организма пациента. Не более 3% людей невосприимчивы к действию токсина ботулина.
- Предоставление врачу неполной информации о состоянии здоровья пациента.
- Характер морщин. Слишком глубокие возрастные морщины и заломы на коже инъекциями ботулина не удаляются.
- Непрофессионализм врача или низкое качество препарата. При недостаточном обследовании тканей перед процедурой, а также при неправильном подборе средства и нарушении техники его введения лечение может быть нерезультативным или сопровождаться побочными эффектами.
Невыполнение правил транспортировки и хранения препарата снижает его эффективность.
Профилактика
Головная боль не возникнет или быстро пройдет самостоятельно, если пациент воспользуется мерами профилактики
Во время протекания инфекционного процесса важно отказаться от любых вредных привычек, провоцирующих развитие болевого синдрома. Не следует курить, употреблять кофе или алкогольные напитки
Необходимо отказаться от физических нагрузок вплоть до полного выздоровления. Повышенная сонливость на фоне коронавируса приводит к нарушению режима дня, поэтому нужно стараться спать только ночью.
Если в анамнезе есть любое заболевание сердечно-сосудистой или нервной системы, следует проводить лечение согласно врачебным назначениям после инфицирования. Контроль артериального давления, пульса и сатурации поможет вовремя обнаружить ухудшение состояния или обострение имеющейся патологии. При выявлении любых опасных признаков нужно сразу обратиться за врачебной помощью.
Какие осложнения могут возникнуть
Осложнения вследствие стоматологического вмешательства обычно развиваются из-за плохой послеоперационной гигиены ротовой полости и несоблюдения рекомендаций доктора. Реже проблемы возникают в результате ошибки врача. После удаления зуба возможны следующие осложнения:
Альвеолит. Выражается в воспалении альвеолярной лунки и тканей вокруг удаленной единицы.
Симптомы альвеолита:
- острые, пульсирующие боли,
- отечность,
- серовато-зеленый оттенок тканей,
- выделения экссудата из раны,
- гнилостный запах изо рта,
- ухудшение самочувствия.
Сухая лунка. В альвеоле не образовался кровяной сгусток. Пациент удалил его при полоскании рта, чистки зубов, или нарушена свертываемость крови.
Симптомы осложнения:
- альвеола сухая даже при влажной полости рта, в ней нет сгустка;
- серый налет в области травмы;
- сильные болевые ощущения.
Кровотечение из альвеолярной лунки. Вызвано нарушением свертываемости крови, высокой степенью травмирования тканей, кровяных сосудов или надломом лунки в ходе процедуры.
Периостит. Гнойное воспаление тканей надкостницы в области альвеолярного отростка.
Симптомы:
- зубная боль с иррадиацией в ухо, висок, глазницу;
- повышенная температура тела (до 38℃);
- нагноение воспаленной области с образованием абсцесса;
- опухлость десен с последующим развитием отечности от глазниц до подчелюстной системы, асимметрия лица;
- гиперемия (переполнение кровью) тканей слизистой оболочки;
- набухание, боли шейных, околоушных, заглоточных, поднижнечелюстных лимфоузлов;
- онемение в области языка, щек, губ (реже немеют крылья носа);
- костные новообразования в области пораженной надкостницы, нарушающие симметрию челюсти.
- ухудшение общего самочувствия (слабость, отсутствие аппетита, тошнота, нервозность).
Остеомиелит (некроз челюсти). Поражение гнойно-некротического характера в кости и костном мозге челюсти. Развивается вследствие злоупотребления алкоголем и сигаретами после операции или проникновения инфекции в заживающую альвеолу.
Симптоматика остеомиелита:
- пульсирующая, ноющая боль в висках, ушах;
- температура тела до 39℃;
- отек тканей десны и слизистой;
- подвижность больного зуба, а затем соседних;
- онемение губ и ухудшение вкусовых ощущений (иногда);
- опухание лимфоузлов подчелюстного и шейного отделов;
- недомогание, нарушение сна.
Перфорация дна гайморовой пазухи. Подразумевает нарушение целостности костной пластины при удалении верхних зубов.
Причины перфорации:
- анатомические особенности пациента (корень извлеченного зуба был внедрен в полость пазухи);
- экстракция единицы с повышенной нагрузкой на нее;
- экстракция ретинированного зуба на верхней челюсти.
О перфорации пазухи сигнализируют:
- кровотечение с пузырьками воздуха, хлюпаньем, посвистыванием из места удаления единицы;
- желтоватые или красноватые выделения из носа;
- изменение тембра голоса.
Невралгия тройничного (лицевого) нерва. Подобная травма редко, но случается при сложном удалении дистопированных и ретинированных зубов. При их экстракции распиливается кость, используются специальные инструменты. Сильные нагрузки при близком расположении тройничного нерва повышают риск его повреждения.
Симптомы:
Лечение
Головная боль при мигрени чаще не купируется стандартными обезболивающими препаратами, а только специфическими. Их может назначить только невропатолог, а аптеки отпускают по рецепту.
Лечение принципиально включает два направления: купирование приступа мигрени и профилактическое лечение, т.е. направленное на уменьшение частоты приступов. Последнее в свою очередь включает немедикаментозные методы и медикаментозные.
Немедикаментозные методы подразумевают избегание триггерных факторов, в том числе оптимизацию режима труда и отдыха, гигиену сна, прогулки на свежем воздухе и дозированные физические нагрузки.
Для медикаментозной профилактики используются препараты самых разных классов, поэтому доктор подбирает препарат с учетом индивидуальных особенностей пациента.
Профилактическая терапия подразумевает под собой ежедневный прием препарата на протяжении 6-12 мес.
Самой современной группой препаратов для профилактики мигрени являются моноклональные антитела, которые действуют на так называемый белок СGRP (кальцитонин-ген связанный пептид) или его рецептор. Этот белок – один из медиаторов боли, который выделяется в системе тройничного нерва и отвечает за головную боль при приступе мигрени.
Описанные препараты блокируют путь возникновения боли, в котором участвует белок CGRP. Препарат вводится в виде подкожной инъекции 1 раз в месяц.
Если вы обнаружили у себя признаки мигрени – обратитесь к врачу и он определит наиболее эффективную индивидуальную тактику.
В нашем медицинском центре работают доктора, прошедшие специализированную подготовку по диагностике и лечению головной боли. Они установят диагноз, подберут необходимый курс лечения и определят стратегию профилактики головной боли.
Лекарственное средство и дозу специалист подбирает персонально. Лечебно-профилактическая тактика при мигрени разная на разных этапах состояния, поэтому самолечение недопустимо.
Дополнительные методы лечения – физиотерапия и иглорефлексотерапия. Также необходима работа с психологом, направленная на преодоление хронических стрессов и депрессивных состояний.
Пациенту рекомендуется как до первого визита, так и во время лечения вести так называемый «дневник головной боли», который легко найти в сети интернет в свободном доступе. С его помощью можно отследить количество приступов в месяц, индивидуальные провоцирующие факторы, точные характеристики каждого приступа головной боли и в последующем отследить эффективность проводимого лечения.
Без квалифицированного лечения мигрени могут развиться осложнения – неврозы, психосоматические заболевания, депрессии. Может также присоединиться фоновая головная боль, плохо поддающаяся лечению.