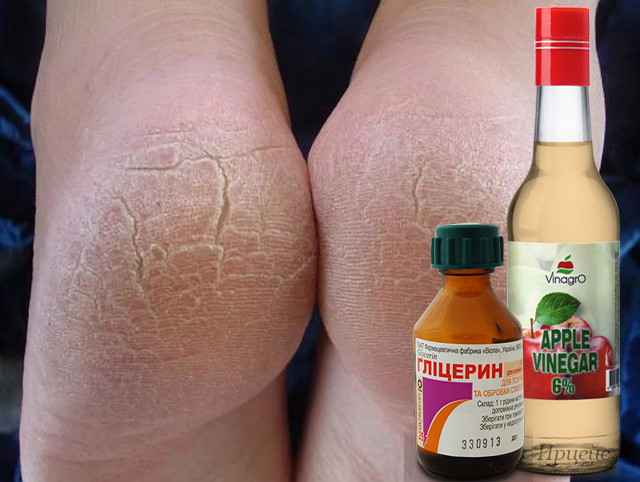
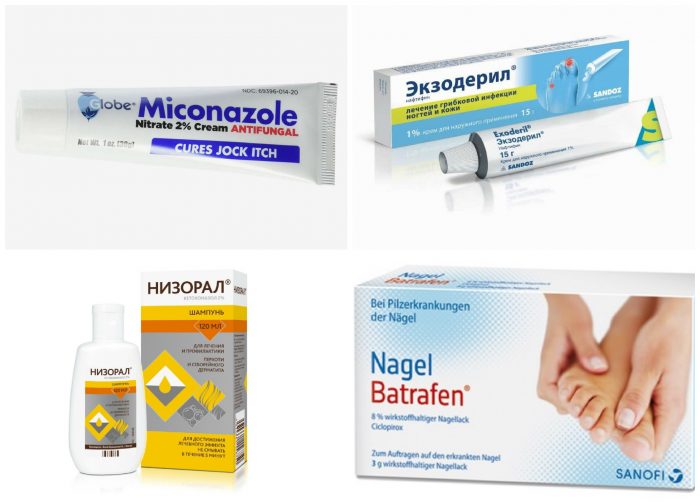
Местные препараты для лечения анальных трещин
Нифедипин
Принцип работы нифедипина основан на снижении внутреннего давления анального сфинктера. Нифедипин выпускается в форме таблеток для других терапии других заболеваний (например, для лечения высокого АД). Но его используют не по показаниям для лечения трещин.
Готовят 0,2–0,3% мазь: таблетки растирают и смешивают с вазелином. Мазь наносится непосредственно на перианальную кожу 2-4 раза в день. У данного лечения мало побочных эффектов.
Нитроглицерин
Нитроглицерин снижает давление внутреннего анального сфинктера, что уменьшает боль и еще больше способствует заживлению.
Мазь готовят на заказ, 0,2–0,4% концентрации. Смешивают содержимое капсулы нитроглицерина с вазелином. Наносят небольшое количество препарата размером с горошину (0,3-0,5 мл) вокруг анального отверстия два раза в день.
Очень важно использовать правильно приготовленную нитроглицериновую мазь и ее количество (прописывает врач), чтобы избежать побочных эффектов. Также важно мыть руки после нанесения мази
Побочные эффекты включают головную боль и низкое АД. Головные боли обычно легкие, длятся менее 30 минут и проходят через две недели после окончания лечения. Возможно головокружение, после применения лучше немного полежать. Нитроглицерин не следует использовать в течение 24 часов после приема лекарств, используемых для лечения эректильной дисфункции. К ним относятся: Виагра (силденафил), Сиалис (тадалафил) и Левитра (варденафил). Он снижает их действие.
Дилтиазем
Научные исследования указывают на наибольшую эффективность мазей с дилтиаземом (препарат блокирует кальциевые каналы в клетках, составляющих мышцу, что приводит к ее расслаблению).
Инъекции ботулотоксина А
Ботулинический токсин – это мощный нейротоксин, вырабатываемый бактерией Clostridium botulinum, связывающийся с пресинаптическими холинергическими нервными окончаниями и ингибирующий выход ацетилхолина. Паралич мышц наступает в течение нескольких часов, а эффект сохраняется в течение 3–4 месяцев, пока не произойдет регенерация аксонов с образованием новых нервных окончаний.
Механизм действия. В наружном анальном сфинктере токсин, вероятно, вызывает расслабление, подавляя высвобождение ацетилхолина из нервных окончаний. Однако ацетилхолин способствует расслаблению гладких мышц внутреннего сфинктера, поэтому блокада его высвобождения ботулиническим токсином должна повышать анальный тонус. Механизм, как ботулотоксин снижает тонус внутреннего сфинктера, остается неясным.
Поскольку он включает инъекцию (а не местное применение), он обычно предназначен для пациентов, не реагирующих на местную терапию. Заживление трещины наблюдается в 60-80% случаев.
Методика. Во внутренний сфинктер по обеим сторонам от трещины вводят 10-100 ЕД Ботулотоксина А. Дозировка, кратность, количество инъекций подбирается индивидуально. Его можно вводить в кабинете врача без анестезии или седативных средств. Доза чрезвычайно мала и практически не вызывает отравления ботулизмом.
| Побочные эффекты | Может вызывать временное легкое недержание мочи (утечка газа или стула) у отдельных пациентов (7% в одном исследовании). Возможен рецидив, тогда процедуру повторяют, результаты лечения хорошие. |
| Преимущества | Имеет продолжительный эффект (хоть и временный), позволяет избежать риска необратимого повреждения механизма анального сфинктера. |
| Недостатки | Инвазивен и связан с осложнениями – перианальная гематома, сепсис и боль во время инъекции токсина. |
Психогенная природа жжения и зуда
Термин «психосоматика» в наше время довольно распространен. Он определяется как появление телесных проявлений на основе психологических факторов.
Если в процессе обследования больного не удается найти объективных причин, вызывающих подобные впечатления, дело, наверняка, в психической сфере человека. А точнее, в ее негативных проявлениях.
Например, зудящие и жгучие ощущения в теле развиваются на фоне перенесенной стрессовой ситуации. Если она была однократной, то после ее устранения проходят и неприятные проявления.
Что касается хронического стресса, то данные симптомы могут сохраняться либо даже усиливаться. Это, в свою очередь, увеличивает нервное напряжение и усугубляет ситуацию. Получается замкнутый круг.
Появлению кожных парестезий при психологических расстройствах есть вполне доступное к пониманию объяснение. При негативных эмоциях в организме повышается выработка серотонина и дофамина. Именно эти нейромедиаторы и провоцируют возникновение зуда и жжения, как правило, без видимых кожных элементов. Но иногда возможно появление и сыпи, сухости и шелушения.
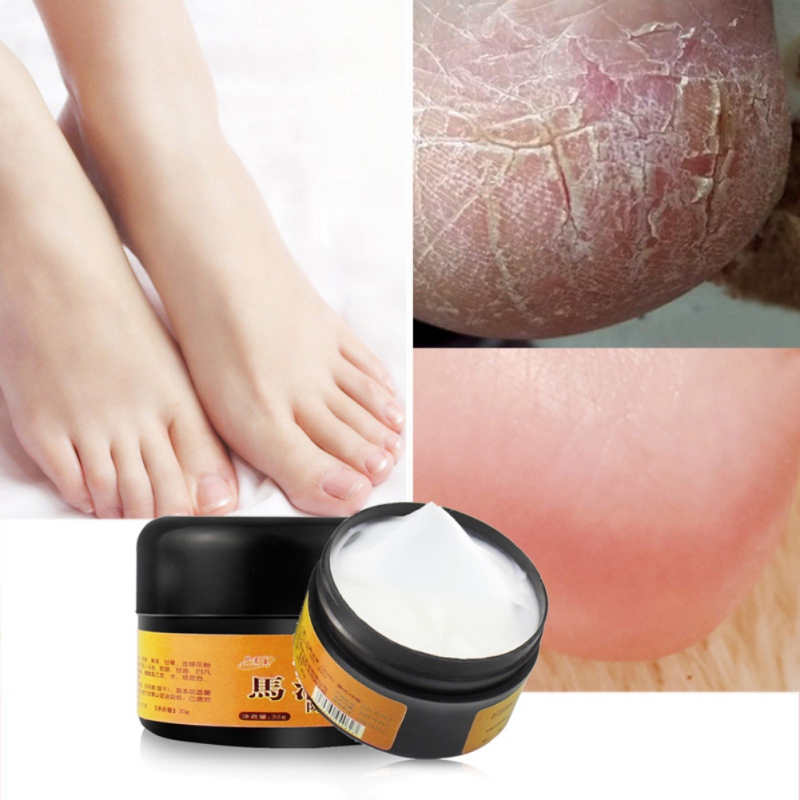
Шелушится кожа на локтях фото
Первое, что нужно сделать, если шелушится кожа на локтях – посетить врача. Не лишним будет комплексный анализ на гормоны и на наличие сопутствующих заболеваний.
Помимо внутреннего атрибута, необходимых организму витаминов, следует ввести в свой арсенал специальные, эффективные средства для решения проблем с потемнением, сухостью и огрубением кожи на локтях.
Причину, почему шелушатся локти у женщин можно попытаться решить, воспользовавшись услугами хорошего косметолога. Однако стоит помнить, что нельзя удалять ороговевшие клетки эпидермиса при помощи грубого пиллинга. Кожа на такое грубое воздействие наверняка отзовется еще более интенсивным ороговением. Еженедельные мягкие скрабы и гоммаж помогут справиться с проблемой максимально деликатно.
А лучше не забивать шкаф кучей баночек и тюбиков, а воспользоваться универсальным и проверенным дерматологами косметическим средством для особенной кожи. В составе крема для локтей и коленей EVO содержится оптимальная концентрация Витамина В3 (5%), который помогает оперативно восстановить здоровый цвет кожи и защитить её от негативного внешнего воздействия.
Нормализация дефекации
Размягчение каловых масс предотвращает травму анального канала, способствуя заживлению трещины. Увеличение количества клетчатки в рационе – один из лучших способов смягчить и увеличить объем стула. Клетчатка содержится во фруктах и овощах. Рекомендуемое количество пищевых волокон от 20 до 35 г/день.
В продаже имеются пищевые добавки с клетчаткой, содержащие:
- псиллиум (Метамуцил);
- метилцеллюлозу (Цитруцел);
- целлюлозу микрокристаллическую (МКЦ Анкир-Б);
- декстрин пшеницы (например, Benefiber);
- поликарбофил кальция (Fibercon).
Их принцип работы: поглощают воду и увеличивают объем стула, что улучшает регулярность работы кишечника и смягчает стул.
Как избавиться от сухости? Методы лечения
Лечение болезни необходимо начать с посещения лор-врача. Грамотно и эффективно избавиться от дискомфорта в носовой полости, определив его причину и назначив корректное лечение, поможет только оториноларинголог.
Схема эффективного устранения заболевания может включать:
лечение носовой полости солевыми растворами — большой популярностью пользуются спреи «Аквамарис, «Аквалор» и подобные препараты;
полный отказ от сосудосуживающих препаратов либо корректировка дозировки — лечить носовую полость сосудосуживающими каплями в этом случае нужно под строгим контролем лор-врача с выполнением всех его рекомендаций;
закапывание масла в носовые ходы — лечить с помощью масел (персикового, облепихового, льняного и т.п.) можно при образовании корочек; но и с таким лечением важно не переборщить: длительное применение масел может пагубно отразиться на работе «ресничек» слизистой — они начинают терять свою подвижность;
лечение мазями;
при частых носовых кровотечениях назначается препарат «Аскорутин»;
физиотерапевтические процедуры в лор-клинике.
Также необходимо обеспечить должный уровень влажности в помещении: с этой задачей прекрасно справляются воздухоувлажнители. Нельзя забывать и регулярном проветривании, особенно в разгар отопительного сезона.
Нужно помнить, что самостоятельно лечить дискомфорт и прочие болезни носовой полости без консультации с оториноларингологом нельзя! Только врач может определить причину неприятного симптома и назначить корректное лечение.
Чтобы записаться на приём в «Лор Клинику Доктора Зайцева», пожалуйста, звоните по телефонам: +7 (495) 642-45-25 и +7 (926) 384-40-04.
Мы вам обязательно поможем!
Всегда ваш, Доктор Зайцев.
Об авторе: ЛОР врач высшей категории, кандидат мед. наук.
Профилактика заболеваний бронхов и легких — закаливание
Принято считать, что в профилактике заболеваний бронхов и легких на первом месте стоит выбор одежды, исключающий переохлаждение. Поэтому в любую погоду можно увидеть на улице тепло одетых детей. На самом деле перегрев также приведет к простуде.
Нелегко бывает убедить человека в том, что привычка кутаться, вредна, прежде всего, для людей часто простуживающихся. Если человек одет излишне тепло, особенно в теплое белье, он легко вспотеет. А мокрое от пота белье из согревающего превращается в охлаждающее.
Чтобы не стать жертвой первого же сквозняка, надо закаливаться. Закалка должна быть постепенной.
- Этап 1. Начинать надо с обтираний по утрам сухим жестким мохнатым или грубым холщовым полотенцем. Сначала обтирают только грудь и спину, затем — все тело. После 10-14 дней сухих обтираний переходят к следующему этапу закаливания.
- Этап 2. Конец полотенца смачивают холодной водой, хорошо отжимают, встряхивают, и этим влажным концом короткими, резкими движениями быстро «обколачивают» грудь, спину, бока. Тут же растирают тело сухим концом полотенца. Так делают 10-14 дней.
- Этап 3. Обколачивание смоченным в холодной воде, слегка отжатым, но не стряхнутым полотенцем, также с последующим растиранием сухим концом — в течение еще 10-14 дней. Сухие растирания после обколачивания делают не торопясь, но так, чтобы кожа покраснела.
- Этап 4. Можно переходить к обливанию холодной водой с последующим растиранием сухим полотенцем досуха и докрасна.
Главное в процедуре закаливания — не прекращать ее в периоды возможных вначале обострений. Холодная вода попадает не на легкие, не на бронхи, а на кожу. Кожные же раздражения вплоть до холодных обливаний издавна применялись при лечении легочных заболеваний. Если же сделать перерыв, то затем придется начинать все сначала и до результата дело так и не дойдет.
Что такое узелки Гебердена и Бушара?
Узелки Гебердена и Бушара – это твердые костные выступы, которые возникают при деформирующем артрозе пальцев. Их образовывают краевые остеофиты – разрастания костной ткани, при помощи которых организм пытается защитить больной сустав от разрушения. Также они могут быть следствием метаболической патологии (из-за чего их часто ошибочно называют “отложениями солей). При разрастании узелков пальцы могут искривляться внутрь, оставаться полусогнутыми в спокойном состоянии.
Узелки Гебердена всегда симметричные и твердые, размеры их колеблются от рисового зерна до горошины. Внешнее прогрессирование узлов далеко не всегда сопряжено с усилением симптомов остеоартрита. Хотя иногда они препятствуют движению в суставе, сами по себе узелки безболезненны. В процессе формирования узлы Гебердена и Бушара могут вызывать дискомфорт – покалывание, жжение в руках, чувство онемения. Со временем эти симптомы уходят сами собой (когда рост узелков прекращается).
Стоит отличать узелки Гебердена и Бушара от подагрических тофусов – уплотнений подкожной клетчатки, которые могут локализоваться на мочках ушей, локтях, коленях, пальцев и, реже, на любых других участках. Иногда они располагаются прямо над узелками Гебердена и Бушара. Последние возникают только у основания средних фаланг пальцев (узелки Бушара) или в дистальных суставах (сразу за ногтем – узелки Гебердена) – это их главное отличие от подагрического и ревматоидного артрита, которое можно установить самостоятельно. Также не стоит путать их с муциновыми кистами, которые могут появляться позади ногтевого ложа. Поэтому лучше, когда причины и лечение узелков Гебердена устанавливает врач.
Лучше всего узелки Бушара заметны на указательном и среднем пальцах. Реже они встречаются на безымянных пальцах и мизинцах. На больших пальцах их не бывает никогда.
Симптомы подагры
биохимического анализа кровиобщая слабостьзуд кожизапоры
Собственно о подагре стоит говорить с момента начала острых подагрических атак. Спровоцировать приступ подагрического артрита могут:
приём алкоголя (единократное употребление значительной дозы);
переохлаждение;
травма сустава;
обычное ОРЗ.
В первую очередь, как правило, страдает сустав большого пальца ноги (I плюснефаланговый сустав). Типично поражение сустава только на одной ноге. Довольно часто затрагиваются другие мелкие суставы – лучезапястные или фаланги пальцев. В дальнейшем от подагрических атак могут пострадать и остальные суставы. У женщин заболевание может охватить сразу же несколько суставов уже в самом начале.
Обычно приступ подагрического артрита длится не более 5-7 дней, после чего наступает полная ремиссия (какие бы то ни было симптомы исчезают) – до следующего приступа. Такое течение подагры называют интермиттирующей («интервальной») стадией. Затем заболевание может перейти в хроническую стадию.
Приступ подагрического артрита
Приступ подагрического артрита проявляется острой болью в суставе. Довольно быстро область поражённого сустава отекает и краснеет. Цвет кожи над суставом может приобрести синюшный оттенок. Больной ощущает озноб, повышается температура, – возможно повышение до 38 °C и выше. Любое прикосновение к суставу усиливает боль, сустав полностью теряет подвижность. Боль может быть очень интенсивной и не сниматься анальгетиками.
В большинстве случаев приступ случается ночью, к утру боль обычно ослабевает. Однако в тяжелых случаях сильная боль может продолжаться до 3-х дней, потом её интенсивность медленно уменьшается.
Хроническая подагра
Если приступы подагрического артрита становятся частыми и протекают достаточно тяжело (периоды боли преобладают над периодами ремиссии), диагностируется хроническая подагра. Хроническая форма заболевания характеризуется усилением дисфункции пораженных суставов, а поскольку больной перестаёт ими пользоваться, развивается атрофия суставных мышц.
Специфическим симптомом подагры является образование тофусов. Тофус – это подкожное или внутрикожное скопление уратов (солей мочевой кислоты). Тофусы выглядят как узелки – плотные образования округлой формы. Диаметр их может варьироваться от 2-х мм до 5 см и более. Тофусы появляются обычно приблизительно через 5 лет после первого приступа подагры, медленно увеличиваясь в размерах. Однако при неблагоприятном течении их образование может идти более быстро. Типичные места, где они возникают – это пальцы рук и ног, ушные раковины, коленные и локтевые суставы, стопы, надбровные дуги. Трогать эти образования не больно. Кожа над тофусами, как правило, сухая и шероховатая, так как её кровоснабжение нарушено. Со временем в этом месте может образоваться свищ, сквозь который выделяется белая пастообразная масса (собственно ураты).
Тофусы образуются не всегда (только у 50-60% больных).
Хроническая подагра также часто становится причиной мочекаменной болезни. Ураты могут образовывать камни в почках, которые способны вызывать почечные колики, блокировать отток мочи, способствовать развитию пиелонефрита.
Уход за кожей
Одна из самых частых причин сухости кожи тела – неподходящий уход: использование кремов и косметических средств, не подходящих к типу кожи, необоснованно частое применение скрабов для кожи без последующего увлажнения.
Сухость кожи живота часто бывает у беременных женщин. Она связана с растяжением кожи.
Солнце, воздух и вода
Такая проблема может быть связана как с генетической предрасположенностью, так и с применением средств, не соответствующих типу кожи.
Сухость и шелушение кожи лица могут быть вызваны неправильным уходом, в том числе при угревой сыпи (например, применением агрессивных спиртосодержащих препаратов). Солнечные ожоги, химические пилинги, воздействие холодных температур могут сильно повредить кожу и вызвать последующее отшелушивание погибших клеток.
Внимание: дети!
Шелушение кожи лица и тела может наблюдаться при инфекциях, например, кори, скарлатине, стафилококковой инфекции и др.
Сухость кожи губ
И дело не только в зимних поцелуях
Сухость кожи губ – частое проявление атопического дерматита и пищевой аллергии. Также сухость губ связана с недостаточным употреблением жидкости.
Тяжёлые заболевания, протекающие с потерей жидкости, плохим самочувствием в виде головной и мышечной боли, а также высокой температурой, сопровождаются сухостью кожи губ.
Агрессивные внешние факторы: солнечные ожоги, длительный контакт с холодным воздухом, ветер, пребывание в помещении с кондиционированным сухим воздухом (в том числе в салоне автомобиля, самолёта) – приводят к сухости и шелушению губ.
Сухость кожи рук
История про Золушку.
Сухость кожи на руках, трещины – одна из наиболее частых дерматологических проблем, обусловленная следующими причинами:
- Частое мытьё рук
- Применение агрессивных средств при мытье посуды, ручной стирке, рабочей деятельности

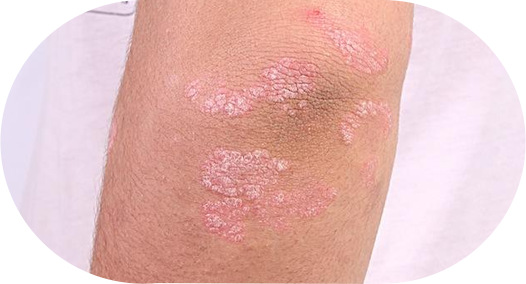
Сухость кожи на локтях при псориазе сопровождается наличием плотных приподнимающихся над поверхностью кожи шелушащихся бляшек. При попытке убрать чешуйки появляется капелька крови.
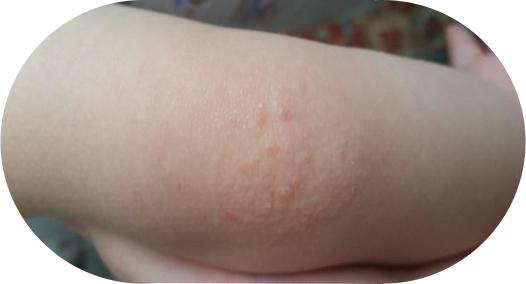
Сухость кожи на локтях при атопическом дерматите обычно сочетается с высыпаниями в виде папул (бугорков) ярко- или бледно-розового цвета, часто со следами расчёсов.
Сухость кожи на ногах
Бритва и другие враги кожи.
Причины сухости кожи на ногах:
- Общая сухость кожи
- Сухость кожи после эпиляции
- Сухость кожи при соматических, эндокринных и других заболеваниях
- Заболевания кожи (ихтиоз, атопический дерматит, экземы, псориаз и др.)
- Последствия обморожений
- Нарушение кровообращения в сосудах нижних конечностей (заболевания артерий и вен)
- Другие причины
Сухость кожи стоп
Обувь – это важно!
Частая причина сухости кожи стоп – неправильный уход и ношение неудобной обуви. Сухость стоп может сопровождаться появлением сухих болезненных мозолей.
Сухость кожи, трещины наиболее характерны для ступней и пальцев рук. Кожный покров на этих участках более толстый и требует тщательного и глубокого увлажнения.
Сухость кожи от воды
Вся правда о горячей ванне
Сухость кожи от воды может быть связана не только с качеством самой воды (её жесткостью, наличием большого количества дезинфицирующих компонентов, таких, например, как хлор в бассейнах), но и с купанием в горячей воде.
Горячий душ или длительное пребывание в ванне с горячей водой – одна из самых частых причин сухости кожи. Сухость и шелушение кожи тела после горячей ванны нередко сопровождаются зудом и покраснением кожи.
Что делать если локти трескаются и шелушатся
Первое, что нужно сделать, если шелушится кожа на локтях – посетить врача. Не лишним будет комплексный анализ на гормоны и на наличие сопутствующих заболеваний.
Пересмотреть свое отношение к питанию и поменять ежедневное меню. Сбалансировать меню нужно не только когда локти начали царапать крышку обеденного стола, а желательно еще при первых симптомах изменения состояния кожи. Чрезмерное увлечение слишком жирной пищей либо, наоборот, отказ от продуктов животного происхождения неминуемо влечет за собой проблемы с кожей. Для большей уверенности рекомендуется два раза в год пропивать поливитаминный комплекс, содержащий витамины группы А, В, Е.
Помимо внутреннего атрибута, необходимых организму витаминов, следует ввести в свой арсенал специальные, эффективные средства для решения проблем с потемнением, сухостью и огрубением кожи на локтях.
Причину, почему шелушатся локти у женщин можно попытаться решить, воспользовавшись услугами хорошего косметолога. Однако стоит помнить, что нельзя удалять ороговевшие клетки эпидермиса при помощи грубого пиллинга. Кожа на такое грубое воздействие наверняка отзовется еще более интенсивным ороговением. Еженедельные мягкие скрабы и гоммаж помогут справиться с проблемой максимально деликатно.
О диагностике синдрома неполного опорожнения кишечника
Причиной чувства неполного опорожнения может быть неправильное питание.
Диагностировать синдром неполного опорожнения кишечника можно при помощи специальных медицинских тестов.
Однако прежде, чем получить направление на подобное обследование от своего лечащего врача, пациенту предстоит самостоятельно исключить вероятность наличия у него других заболеваний, имеющих аналогичную симптоматику.
В частности, зачастую, причиной нарушения пищеварительных функций является неправильное питание или чрезмерное употребление так называемых «пищевых раздражителей» (кофеина, избыточно жирных или острых блюд и т.п.). По этой причине перед обследованием, призванным выявить синдром неполного опорожнения кишечника, больного сажают на строгую диету:
- Полностью исключают продукты, вызывающие повышенное газообразование. К таковым относятся мучное и большинство овощей (например, капуста).
- Ограничивают употребление некоторых медикаментов (антибиотиков, слабительных, а также – препаратов, обогащенных калием и железом).
- Вводят в рацион продукты, характеризующиеся высоким содержанием клетчатки (некоторые крупы, фрукты, пшеничные отруби).
- Меняют подход к приготовлению пищи. В частности, пациент должен отдавать предпочтение блюдам, приготовленным на пару (особенно, если речь идет о рыбе или мясе).
- Назначают дробное питание (регулярное, но маленькими порциями).
- Рекомендуют отказаться от привычных напитков (чаи, лимонады, алкоголь и т.п.), отдав предпочтение негазированной минеральной воде.
В том случае, если диета не приносит желаемых результатов (пациент по-прежнему ощущает дискомфорт в процессе или после дефекации) и диагноз «синдром неполного опорожнения кишечника» предварительно подтверждается, больному, для его уточнения, назначаются следующие обследования:
- стандартный анализ кала;
- исследование биохимии крови;
- ирригоскопия (иначе говоря, рентген кишечника, заполненного контрастным веществом);
- колоноскопия (визуальный осмотр кишечника при помощи специального оборудования);
- ректороманоскопия (или – исследование эндоскопом).
В том случае, если описанное всестороннее обследование подтвердит неутешительный диагноз, пациенту немедленно назначается комплексное лечение.
Симптомы питириаза
Клинические проявления розового лишая обусловлены воздействием инфекционных возбудителей и развитием аллергических реакций. Кожное заболевание проявляется следующими симптомами:
- Общая слабость, увеличение лимфоузлов, повышенная температура тела.
- Образование на теле небольших розоватых, а также розовато-лиловых пятен, имеющих симметричную форму и проступающих по линиям Лангера. Высыпания появляются на спине, конечностях, на груди, на шее, в паху и на других участках тела.
- Появление на коже 2-3 ярко-красных материнских бляшек (их диаметр – 4 см), усеянных чешуйками. Через неделю из этих больших пятен образуются небольшие высыпания-отсевы розового оттенка.
- Пятна-отсевы распространяются по всему телу и увеличиваются в размерах (их диаметр – 1-2 см), могут шелушиться, по форме напоминают медальоны.
- Сильный кожный зуд.
- Повышенная раздражительность.
При грамотной терапии симптомы питириаза пропадают через 5-8 недель, пациент полностью выздоравливает. Более продолжительная терапия требуется, если высыпания имеют плотные узелки, волдыри или папулы. В исключительных случаях розовый лишай переходит в экзему, развиваются гнойные воспаления кожи, фолликулиты, стрептококковые инфекции и пр. Развитию осложнений способствует чрезмерная потливость пациента, склонность к аллергии, постоянное трение кожи и неправильное лечение.
Как лечить губы при хейлите
Самое важное в лечении хейлита – это выявить его причину, что сложно сделать без профессиональной помощи. Придется обращаться к специалисту
Сначала лучше пойти к терапевту, а уже он направит вас к врачу узкого профиля.
Обычно лечение заболеваний губ и кожи вокруг рта основывается на устранении не симптомов, а первопричины. Оно включает изменение образа жизни, правильное питание, прием медикаментозных препаратов.
Если причиной воспаления стало инфекционное или грибковое поражение, в терапию включаются препараты местного действия. Обычно больным назначают различные лечебные мази для наружного применения, которые необходимо наносить на поврежденную кожу по несколько раз в день:
- противовоспалительные – Тетрациклиновая, Эритромициновая;
- противогрибковые – Клотримазол;
- гормональные – Преднизолон.