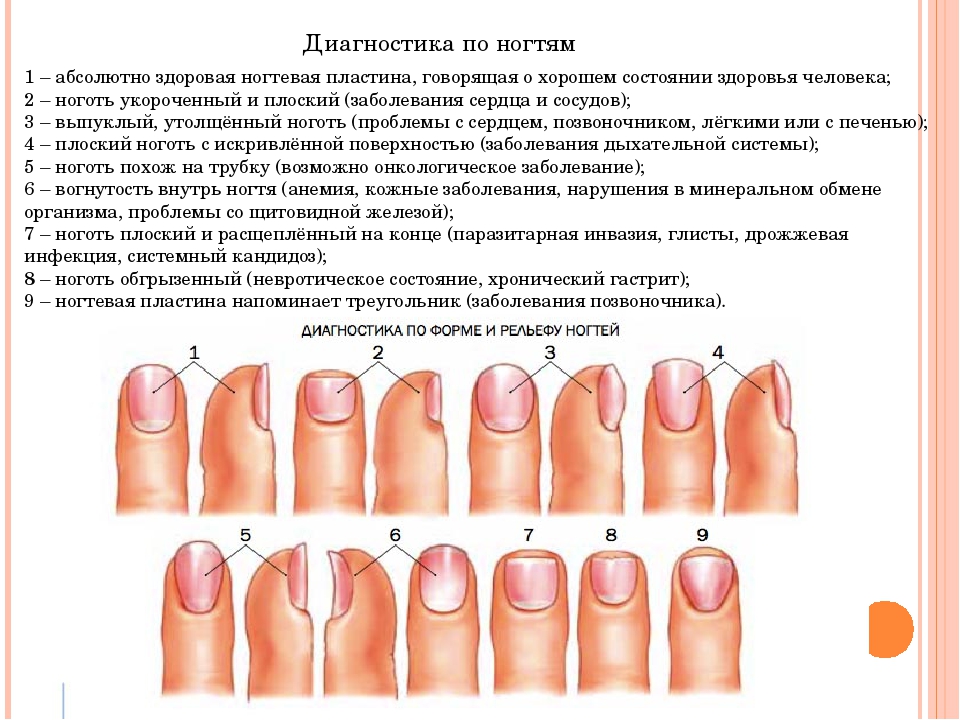
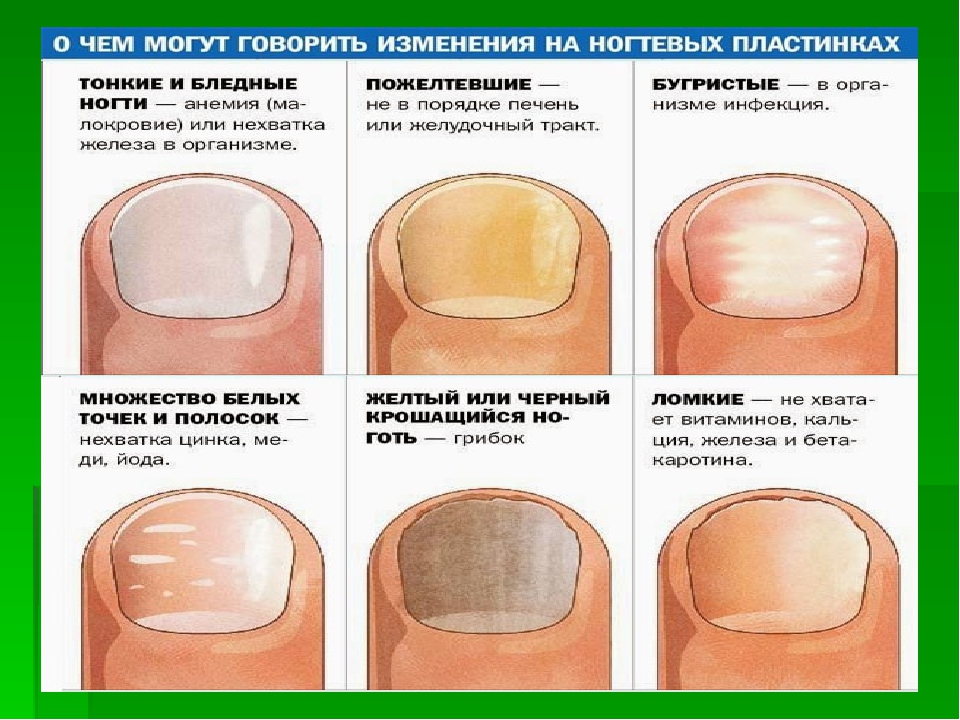
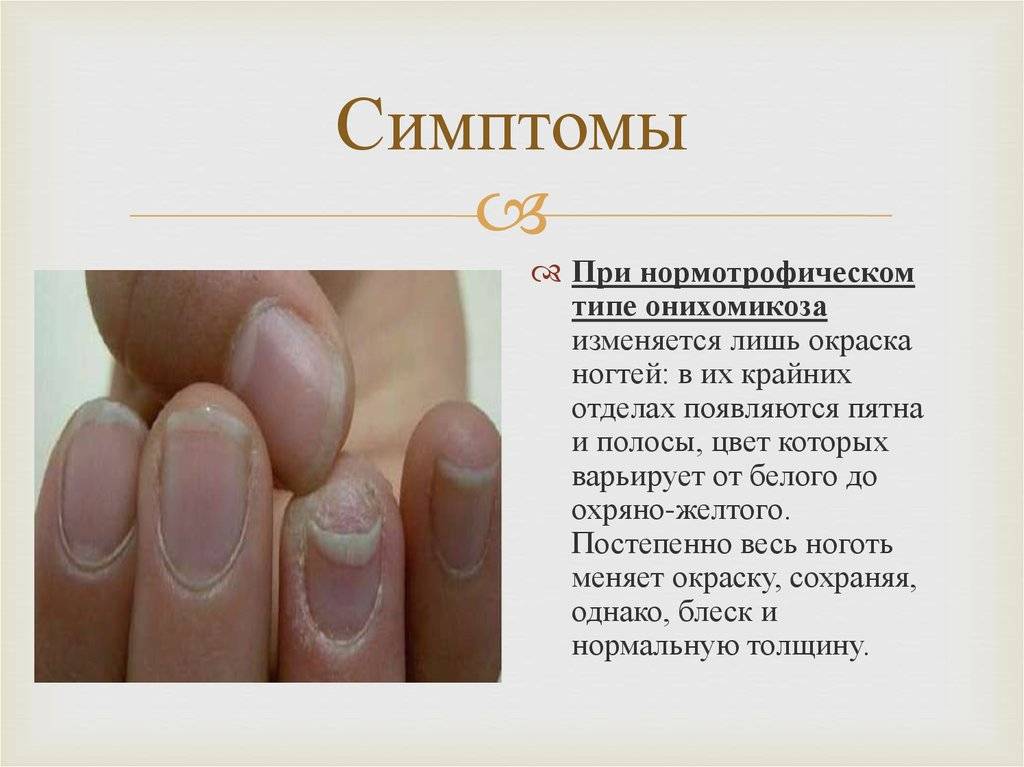
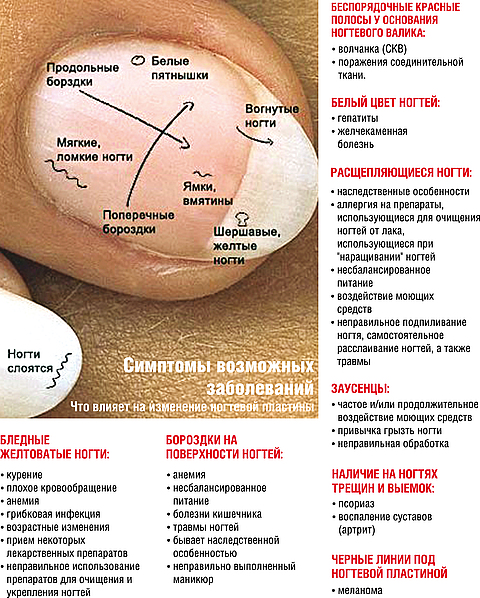
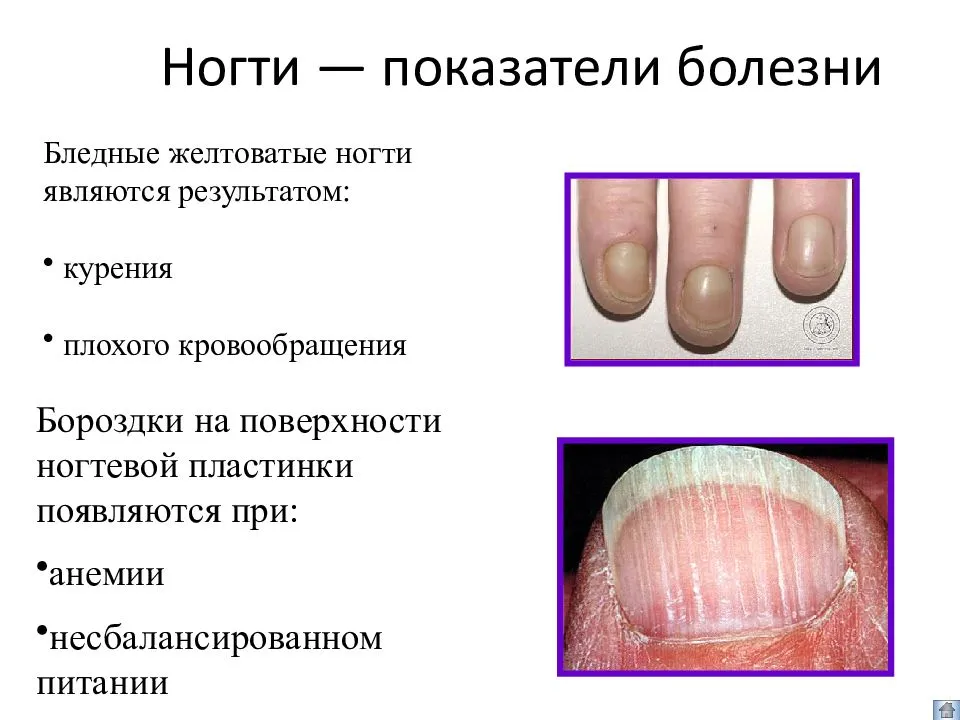
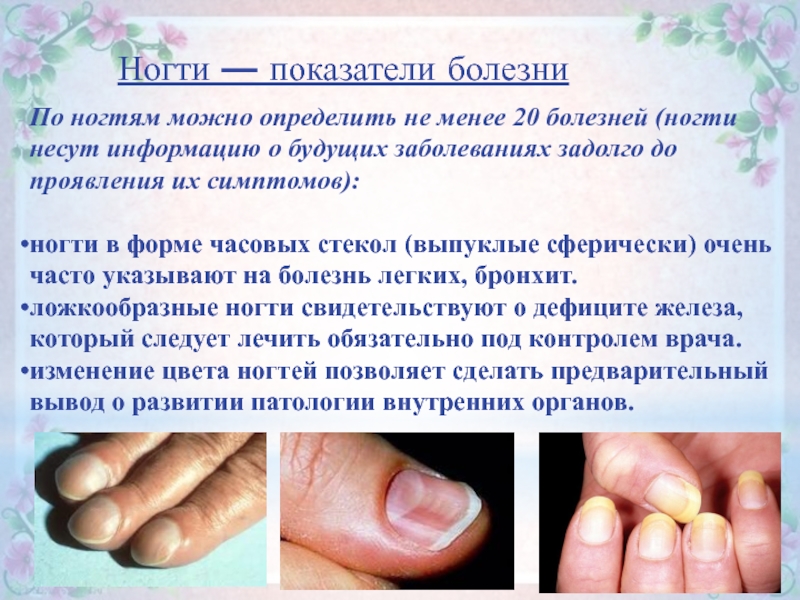
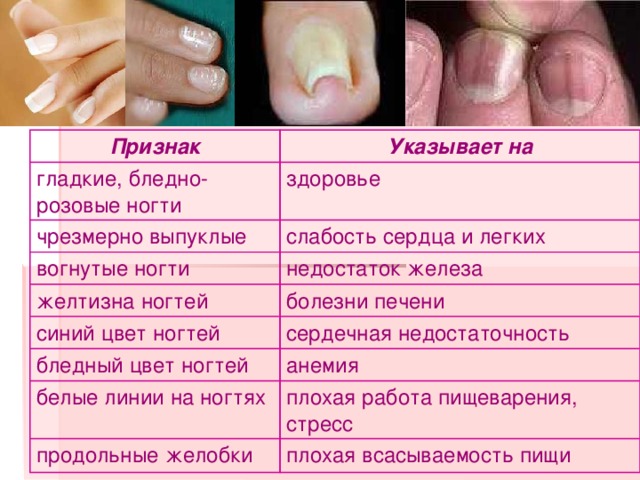
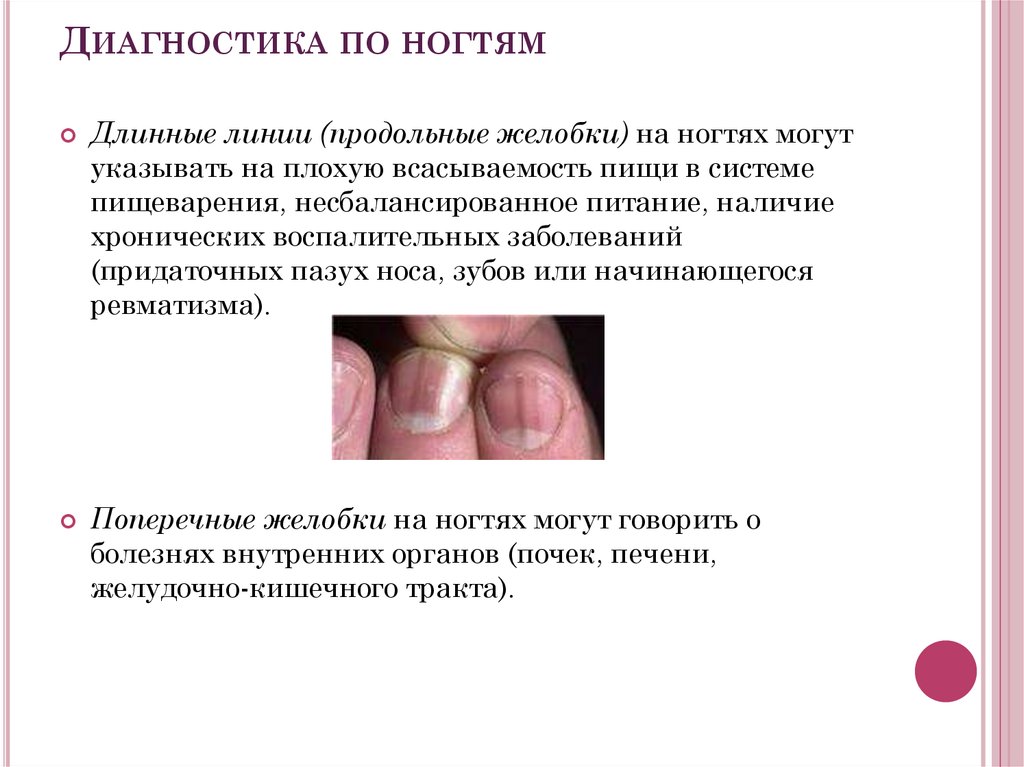
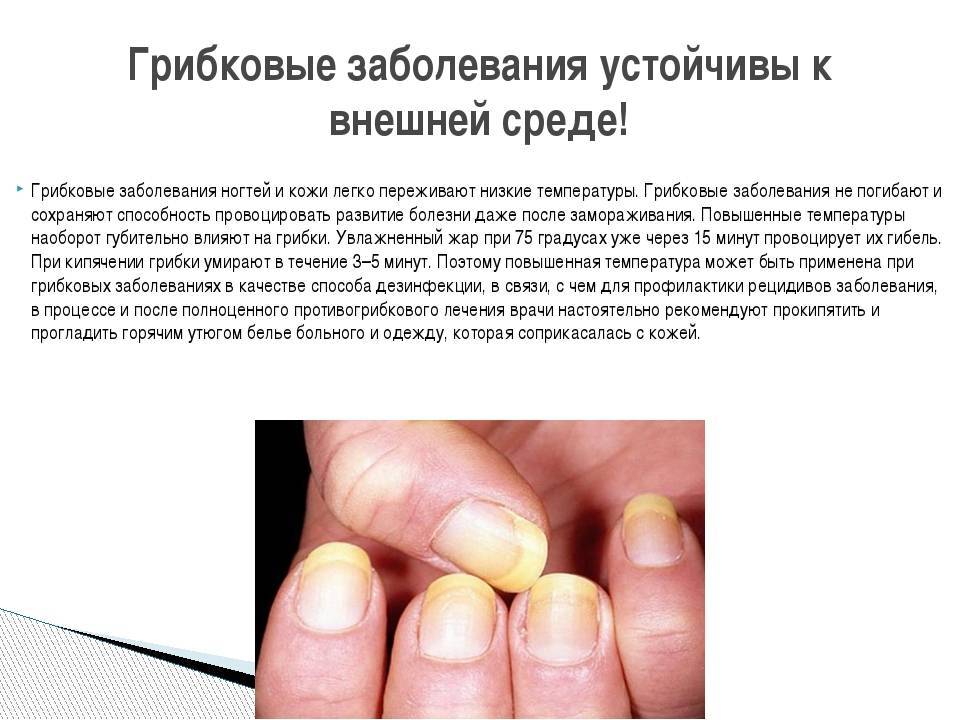
Удаление стержневых мозолей
Стержневые мозоли затрагивают не только поверхностные слои кожи, но и повреждают эпидермис. Справиться с ситуацией с помощью народных средств или популярными кремами от мозолей этого типа не удается. Откажитесь от самолечения и посетите кабинет медицинского педикюра.
Основные причины формирования стержневых мозолей:
- дефекты стелек обуви;
- механические повреждения стопы;
- обувь из синтетических материалов;
- неправильно подобранная обувная колодка;
- инфекция.
Обувь с плоской подошвой или высокими каблуками часто становится причиной появления образований.
В ходе лечения специалист медицинского педикюра использует несколько методов:
- криодеструкция – обработка мозолей жидким азотом. Справляется с мозолями на всех стадиях формирования. Сеанс займет около 1 минуты. Развитие рецидива маловероятно;
- лазерная деструкция – лучом выжигается структура стержневой мозоли на всю глубину;
- аппаратное удаление – используется фрезер с абразивными насадками. Вся структура мозоли вырезается, образовавшаяся полость обрабатывается антисептическими средствами для предотвращения воспалительных процессов.
После лечения подолог назначает уходовые процедуры – самостоятельную обработку кожи стоп пемзой или скрабом, посещение кабинета классического педикюра для регулярного ухода за ногами.
Важно устранить причину образования стержневой мозоли – выбрать новую удобную обувь с учетом рекомендаций подолога. Обувь должна быть не тесной, удобной и из натуральных материалов
Желательно поменять стельки.
Что такое гиперкератоз и как его лечить?
Увеличение числа кератиновых клеток приводит к образованию ороговевшего слоя. Это заболевание получило название гиперкератоз и справиться с ним можно только с помощью врача-подолога, требуются терапевтические и аппаратные средства лечения.
Характерные симптомы для гиперкератоза:
- сухость и шелушение кожи стоп;
- участки с уплотненной и огрубевшей кожей;
- изменение оттенка кожи на участках с уплотнениями;
- розовый цвет натоптышей меняется на белый или желтый оттенок.
При этих симптомах следует обратиться в кабинет медицинского педикюра. Специалист выполнит осмотр и проведет визуальную диагностику, назначит процедуры.
Среди наиболее эффективных процедур:
- обработка стопы размягчающими составами – кератолитиками;
- удаления слоя ороговевших клеток с помощью скальпеля;
- шлифовка огрубевших участков фрезами с насадками разной абразивности.
К специализированным методам обработки пораженных участков относятся:
- воздействие лазером – энергетический луч выжигает ороговевший слой. Методика эффективна, но оставляет небольшой рубец;
- обработка жидким азотом;
- удаление натоптышей с помощью электроножа.
Современные методы дают быстрый и прогнозируемый результат.
Правила профилактики дерматологических заболеваний
- Соблюдение базовых гигиенических правил. Ежедневное очищение кожных покровов при помощи воды с применением специальных гигиенических средств дает возможность предотвратить размножение и активацию жизнедеятельности 40 тысяч микробов, которые составляют микрофлору эпидермиса и в случае создания благоприятных условий могут приобретать патологический характер. Кроме того, простое очищение кожи позволяет избавиться от загрязнений, пыли, сального секрета желез, а также удалить омертвевшие клетки рогового слоя эпидермиса.
- Полноценное питание. Правильный рацион, включающий все необходимые витамины, минералы, микроэлементы, сбалансированный питательный и калорийный состав дают возможность насытить клетки кожи полезными веществами и как следствие — добиться ее устойчивости к любым повреждающим факторам внешней и внутренней природы.
- Поддержание общего здоровья органов и систем. Многие острые и хронические заболевания сказываются на состоянии кожных покровов. Так, например, патологии печени, желудочно-кишечного тракта и гормональные расстройства способны вызвать серьезные дерматологические проблемы в виде таких косметологических дефектов, как угри, комедоны, гиперпигментация, купероз, нездоровый цвет и неровная структура кожи.
- Разумный подход к ультрафиолетовым нагрузкам. Умеренность в процессе естественного солнечного загара и посещения солярия обеспечит нормальное функционирование кожных структур, а также предотвратит развитие заболеваний и преждевременное старение кожи.
- Своевременное обеззараживание раневых поверхностей. Нарушение целостности кожных покровов может коснуться каждого человека, однако только своевременная дезинфекция места повреждения позволит избежать инфицирования раневой поверхности с дальнейшим развитием воспалительно-нагноительных состояний.
Получить полноценную консультацию высококлассных специалистов относительно правильной организации профилактики кожных заболеваний, а также пройти комплексный дерматологический осмотр можно в нашем современном медицинском центре, который оснащен новейшим аппаратным оборудованием.
Когда стоит посетить дерматолога
Многие нарушения ногтей происходят из-за внедрения грибковых инфекций. Они вызывают появление на ногтях трещин, отслоения и изменяют цвет и текстуру. Эти инфекции часто оказывается трудно вылечить, поэтому мы предлагаем помощь наших специалистов.
Если симптомы не проходят – лучше всего посетить дерматолога, особенно, если ногти начинают отделяться от основания или появляется боль в ногтях.Изменение текстуры, формы или цвета, неправильный рост, образование дырок и ямок в ногтях, появление черных полосок на ногтях и кутикуле, или непроходящие наросты на ногтевой пластине говорят о необходимости посетить дерматолога, потому что могут быть проявлениями заболеваний, в т.ч. плоскоклеточного рака кожи.
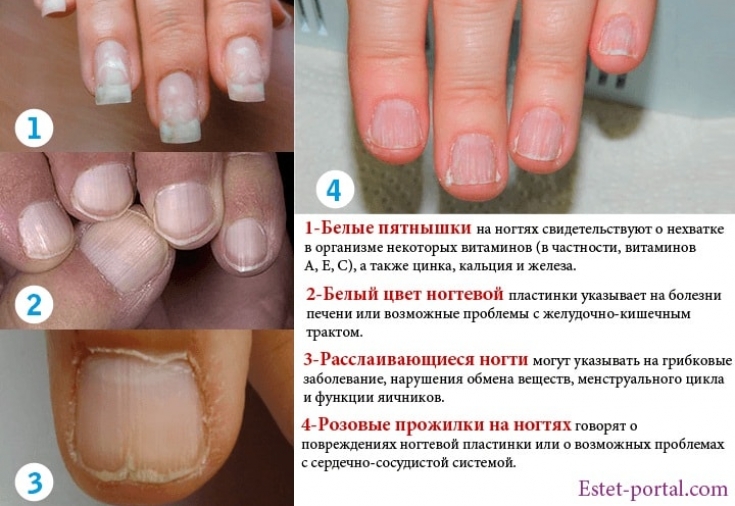
Признаки недостатка витаминов
Гиповитаминоз А
Проявляется ухудшением зрения в темное время суток, ксерофтальмией, сухостью слизистых оболочек и кожи, снижением активности сперматозоидов. Кожа склонна к гиперкератозу, выпадают волосы, ногти становятся ломкими, на них появляется поперечная исчерченность. У детей наблюдается задержка роста и развития.
Гиповитаминоз Е
Нарушается острота зрения, кожа сухая, развивается дистрофия мышц, дегенеративные изменения миокарда, анемия, неврологическая симптоматика, расстройство репродуктивной функции.
Гиповитаминоз Д
Витамин Д имеет две модификации Д2 – эргокальциферол поступает в организм только с пищей и Д3 – холекальциферол синтезируется в кожу под влиянием ультрафиолета, а также находится в продуктах питания.
Недостаток витамина Д способствует развитию у детей признаков рахита.
У взрослых нехватка витамина Д приводит к повышенной утомляемости, мышечной слабости, к снижению аппетита. Могут быть судороги в мышцах, частые переломы костей вследствие остеомаляции.
Гиповитаминоз К
Недостаточная свертываемость крови при гиповитаминозе К способствует кровотечениям. Нехватка витамина К у новорожденных вызывает геморрагическую болезнь.
Гиповитаминоз С
Классической картины проявления недостатка витамина С – цинги (скорбута) в настоящее время не встречается. Патогенез складывается из повышенной проницаемости сосудистой стенки, снижении активности окислительно-восстановительных процессов. Из симптомов присутствует слабость, кровоточивость десен, подкожные кровоизлияния, боли в ногах. Снижение иммунитета обуславливает склонность к частым инфекционным заболеваниям.
Гиповитаминоз В2
При недостатке витамина В2 развиваются глосситы и стоматиты, губы растрескиваются, на кожных покровах экзематозные поражения, отмечаются частые конъюнктивиты с нарушением остроты зрения и светобоязнью.
Гиповитаминоз В3
У детей следствием дефицита витамина В3 служит задержка роста и увеличение массы тела. Нарушения функции нервной системы выражаются в виде слабости, неустойчивости психоэмоционального фона (апатия, раздражительность. За счет изменения чувствительности нервных окончаний возникают парестезии. Страдает работа пищеварительной и дыхательной систем.
Гиповитаминоз В6
В симптоматике гиповитаминоза В6 ведущую роль играют кожные заболевания: дерматиты, экземы, себорея. Отмечается сухость кожи, трещины в уголках губ, язык «лаковый» в результате атрофии сосочков. Имеются нарушения функций центральной нервной системы. Происходит снижение иммунитета, развитие гипохромной анемии; у детей задержка роста, судороги.
При недостаточности витамина В12 выявляются нарушения кроветворной, пищеварительной и нервной систем. Развиваются анемия, атрофический гастрит, снижение чувствительности мышц и кожи.
На практике редко встречаются дефицит только одного витамина, так как недостаточное поступление одного из них порождает нарушение усвоения и других.
Гиповитаминоз Вс (фолиевой кислоты)
Отмечаются гематологические нарушения (анемия), расстройства со стороны ЖКТ (поносы, вторичный синдром мальабсорбции), снижение концентрации внимания и памяти.
Часто задаваемые вопросы
Какие отеки должны стать поводом для обращения к врачу?
Записаться на прием к врачу рекомендуется при опухшей, растянутой или блестящей коже. Немедленно обратитесь в больницу, если появляется одышка, боль в груди и затруднение дыхания. Это могут быть признаки отека легких, который требует оперативного лечения.
Как отличить почечные отеки от сердечных?
При нарушении почечных функций наблюдается снижение суточной выработки мочи, заметны отеки век и одутловатость лица особенно по утрам. К концу дня симптоматика уменьшается или исчезает.
При сердечных нарушениях жидкость распространяется вверх от ступней и голеней. Клинические проявления не претерпевают изменений в зависимости от времени суток и питания. Сопутствующие симптомы – боли за грудиной, сердечные приступы и чувство нехватки воздуха.
Как отличить отеки при болезнях конечностей от почечных?
Отечность при патологиях крови и лимфы, при ревматизме и травмах неравномерная. С одной стороны тела она будет выражена более сильно. Процесс сопровождается покраснением кожного покрова, ухудшением самочувствия и повышением температуры тела.
Почечная отечность не характеризуется появлением местных признаков. В данном случае эффективны мочегонные препараты. При заболеваниях конечностей помочь могут только противовоспалительные и нормализующие процессы кровообращения средства.
Чем отличаются отеки при болезнях щитовидной железы от других?
Отечность, вызванная дисфункцией щитовидной железы, имеет ряд отличий. Главная из них – отсутствие ямки после надавливания на кожу. Это связано с тем, что в тканях скапливается слизь, а не вода.
При недостаточности гормона щитовидной железы также присоединяется сухость и желтушность кожного покрова. Лицо по внешнему виду напоминает маску. Начинают выпадать ресницы и брови, борода и усы. Наблюдается опухание боковой поверхности шеи. Прием мочегонных препаратов не дает результата.
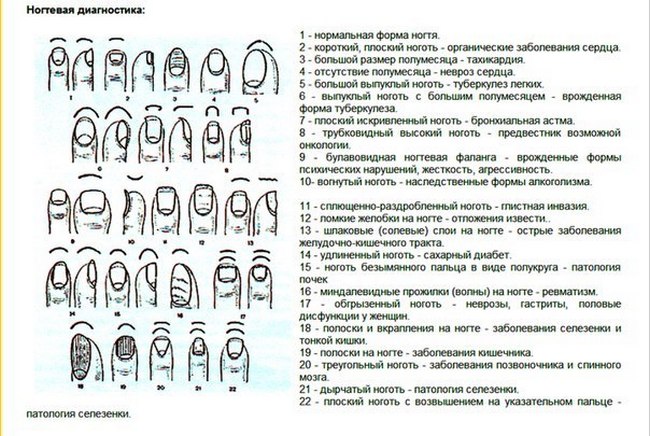
Ногтевые патологии
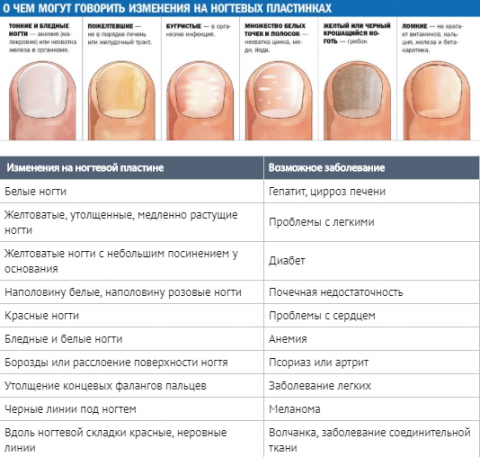
Нарушения ногтей очень многочисленны. Те, которые приводят к изменению трофики («состояния питания организма или его части») ногтя, называются ониходистрофиями.
Это группа патологий различной этиологии, но ее объединяют очевидные симптомы, такие как ломкость ногтей, склонность к осколкам и шелушению, микротрещины, изменение цвета, волнистая или неровная поверхность, желтоватый или непрозрачный цвет.
Ониходистрофии, как и онихомикозы, могут поражать любой ноготь, как кисти, так и стопы; однако чаще они включают большой палец руки и ноги.
В происхождении онихомикоза есть грибковая инфекция, вызванная грибками дерматофитов, а также дрожжами и плесенью, вездесущими микроорганизмами окружающей среды, которые находят благоприятную среду в кератинизированной ткани ногтя.
Ногти на ногах чаще всего поражаются грибковыми инфекциями из-за влажной среды (из-за присутствия пота) и микротравм, которые ногти получают из-за обуви: грибковая инфекция фактически типична для васкулопатических диабетиков, при которых микроциркуляция замедляется или предотвращается, так что недостаток кислорода определяет гипоксическую среду, благоприятную для размножения микроорганизмов.
При онихомикозах ноготь не только становится ломким и деформированным, но и имеет тенденцию шелушиться и приобретать типичные оттенки (желтый, зеленый, черный), становясь толще.
Если инфекцию быстро не лечить лекарством, ноготь может выпасть. Влажная среда, синтетические носки и общественные места, такие как плавательные бассейны, способствуют размножению грибов и повышают вероятность поражения онихомикозом.
Однако онихомикоз — не единственная причина изменения внешнего вида ногтя. Артрозная дистрофия ногтевой пластинки является распространенным заболеванием после 60 лет, которое изменяет микроциркуляцию и нервные окончания, вызывая изменения в ногтевой пластине.
Не только: среди эндогенных причин ониходистрофии также существует недостаток микроэлементов (железо, кальций), полезных для питания ногтя и его конституции.
Посттравматическая дистрофия ногтей также широко распространена, вызванная повторяющимися механическими напряжениями в области ногтя и, следовательно, типична для спортсменов, которые практикуют бег или ходьбу; этот тип ониходистрофии также может привести к необратимому повреждению ногтя.
Часто хронические воспалительные или иммунологические патологии, такие как псориаз, экзема и атопический или аллергический дерматит, могут вызывать изменения ногтей, а также повторение агрессивных эстетических процедур, таких как восстановление ногтей химическими продуктами, которые могут вызвать реакции сенсибилизации.
В некоторых случаях описанных в медицине серьезных состояний, поражающих щитовидную железу, легкие и сосудистую систему, патологическая гипертрофия костей конечностей пальцев приводит к аномальному росту ногтей, которые становятся очень большими, округлыми и толстыми.
Проблемы, затрагивающие ногти, являются не только эстетической проблемой, но они часто являются признаком и симптомом изменения внутренних органов, и по этой причине ими нельзя пренебрегать.
Обычно, при устранении причины, внешний вид ногтя возвращается к норме. Однако необходимо не недооценивать внезапные или хронические изменения внешнего вида ногтей и своевременно обращаться к врачу для проведения необходимых оценок.
Диагностика и лечение
устанавливает диагноз на основе клинического проявления заболевания, а также изучения истории болезни пациента. Диагностика включает в себя забор крови, чтобы определить активность фосфатазы щелочи.
Кроме того, применяются такие методики, как:
- соскоб с ногтевой пластины для анализа на грибок;
- детальное обследование, которое позволяет отследить динамику и причины изменения кожи и ногтя;
- конфокальная микроскопия — исследование биоматериала под микроскопом.
Врач измеряет промежуток от ногтевого корня до очага поражения, чтобы определить начало заболевания. Вывод будет основываться на том, что ноготь растет не более чем на 0,15 мм в сутки.
Лечение ониходистрофии требует большое количество времени, иногда терапия может занять несколько лет. Чтобы предотвратить прогрессирование болезни, необходимо при первых подозрительных симптомах обратиться за медицинской консультацией.
Комплексная терапия включает в себя прием лекарственных средства и местное нанесение медикаментов, прием комплекса витаминов, проведение процедур медицинского маникюра и педикюра, а также массажа рук и ступней для улучшения кровоснабжения, ионофореза, применение ванночек и компрессов. Иногда назначают обработку ногтевой пластины лазером.
- Фотодерматозы
- Лекарственная токсикодермия
Профилактические меры для здоровья ногтей в пожилом возрасте
- Носите только удобную обувь. Для пожилых людей она должна быть с широким носом, не сдавливать и не стеснять пальцы ног, из натуральных дышащих материалов;
- Не примеряйте чужую обувь;
- Не допускайте потливости ног, чаще меняйте чулочно-носочные изделия, если пожилой человек имеет привычку носить их постоянно;
- Ежедневно производите гигиену ног;
- Если есть необходимость, делайте ванночки с травяным настоем каждый день. Для профилактики достаточно одного раза в неделю;
- Не обрезайте ногти без предварительного распаривания;
- Не срезайте глубоко уголки ногтей;
- Все маникюрные инструменты должны быть индивидуальными! Храните их в закрытом футляре, а после использования протирайте спиртовым раствором;
- При обнаружении симптомов онихомикоза или онихокриптоза незамедлительно обратитесь к врачу.
Группы риска
Бывает нейродермит у детей и у взрослых. Обычно первые признаки дерматита возникают у малышей в возрасте от 6 месяцев до 7 лет. Болезнь протекает как пищевая аллергия. С наступлением полового созревания у 60-80% детей нейродермит самостоятельно устраняется, однако кожа по-прежнему остается очень чувствительной.
Нейродермит передается по наследству и носит семейный характер. Если ваши близкие родственники страдают аллергией, то у вас высокий риск появления болезни.
В группе риска находятся люди с патологиями нервной системы и гормональными нарушениями. В этом случае для того, чтобы спровоцировать болезнь, человеку достаточно испытать серьезный стресс.
Согласно статистике, городские жители из-за плохой экологии наиболее подвержены этому дерматологическому недугу, чем те, кто постоянно проживает в сельской местности.
3.Симптомы и диагностика
В зависимости от того, в какую сторону смещается ассоциированный со щитовидной железой гормональный баланс, метаболические процессы в организме либо патологически ускоряются, либо угнетаются
Соответственно, при появлении «необъяснимой» сухости кожи, ломкости ногтей и выпадения волос следует также обратить внимание на аппетит, быстрый набор или утрату массы тела, стабильность АД, состояние когнитивных функций и общей интеллектуальной продуктивности, эмоциональной устойчивости (неврастенические раздражительность и утомляемость очень характерны для дисфункции щитовидки), у женщин – на регулярность менструального цикла. Нездоровые, «неживые» кожа, волосы и ногти чаще всего сигнализируют о сниженной гормональной активности щитовидной железы – гипотиреозе
Диагностика включает тщательный и подробный сбор анамнестических сведений (касающихся наследственности, преобладающего рациона питания, перенесенных и фоновых заболеваний, психофизических нагрузок и мн. др.), пальпаторное исследование (размеры железы, наличие узелковых образований), УЗИ, сцинтиграфию; по показаниям может быть назначен гистологический анализ (биопсия).
Виды болезней ногтей
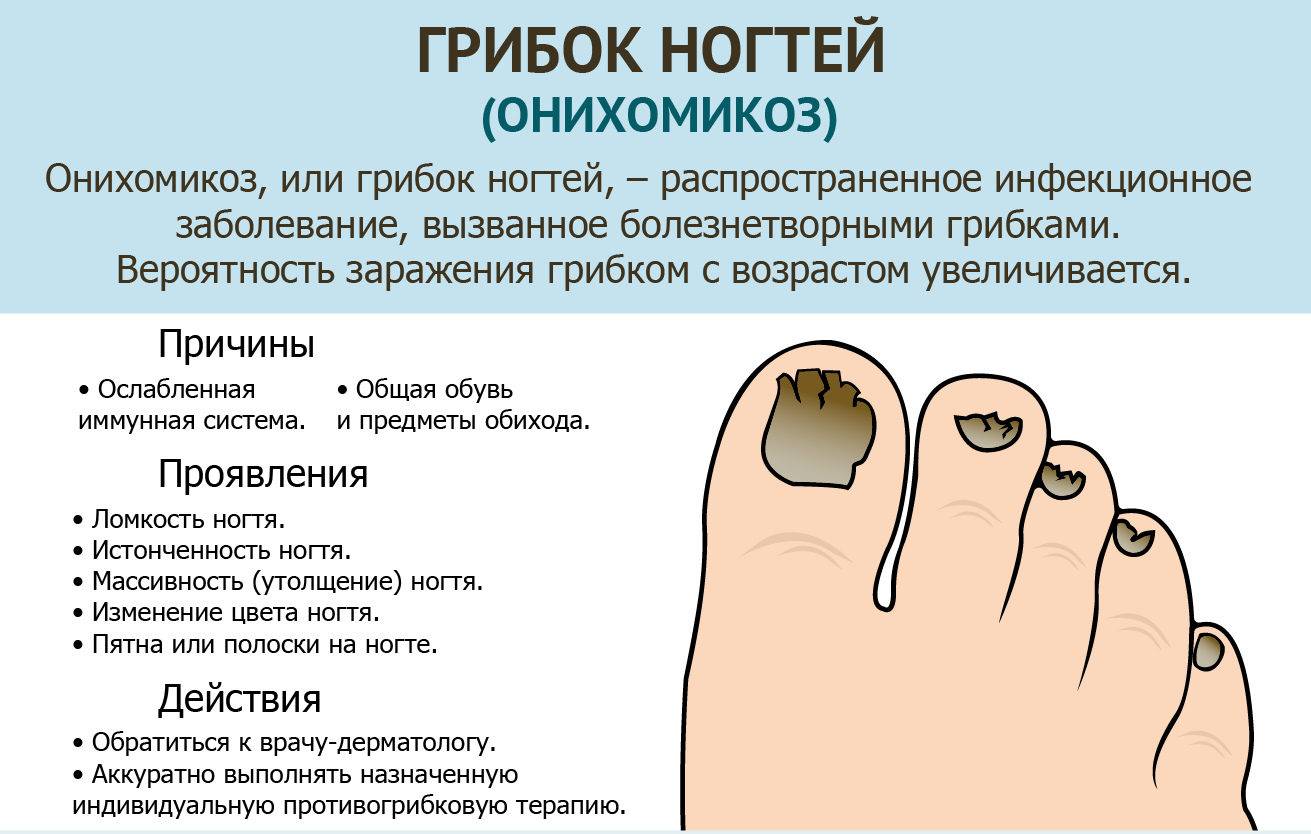
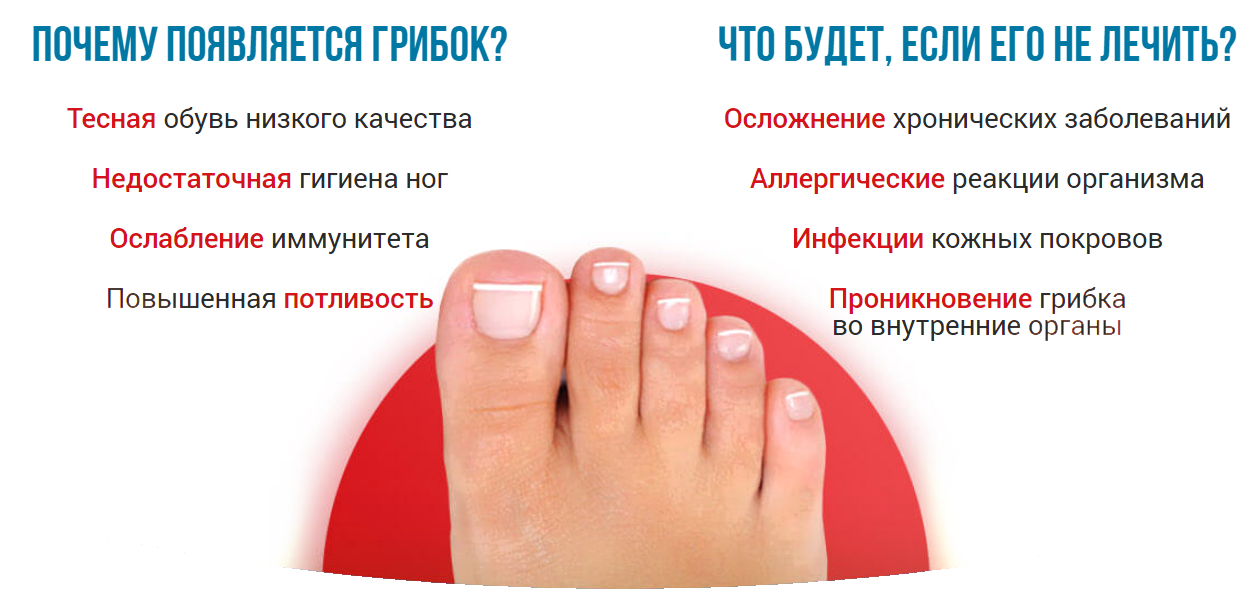
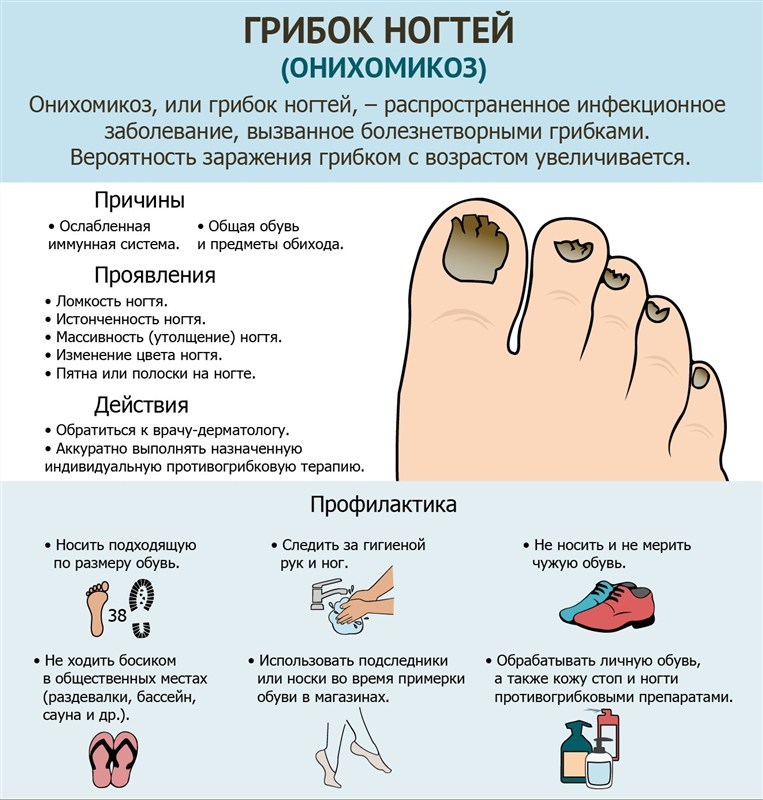
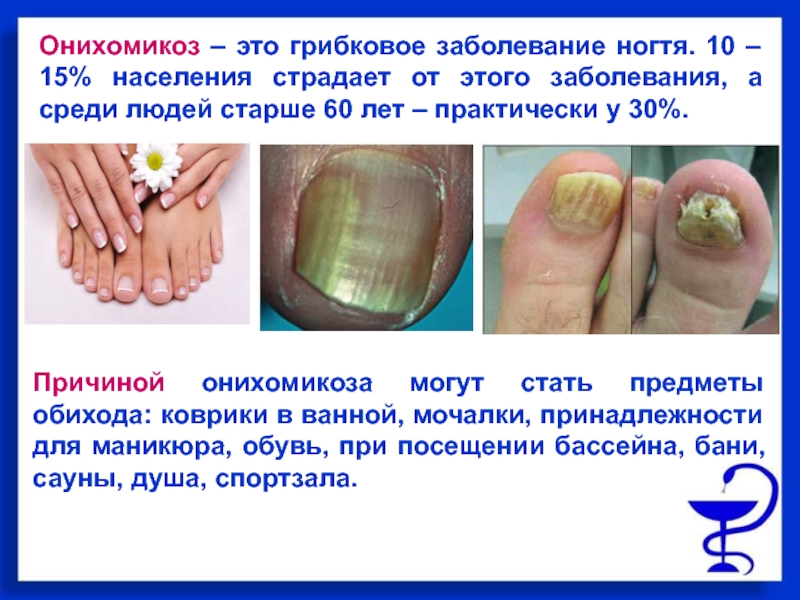
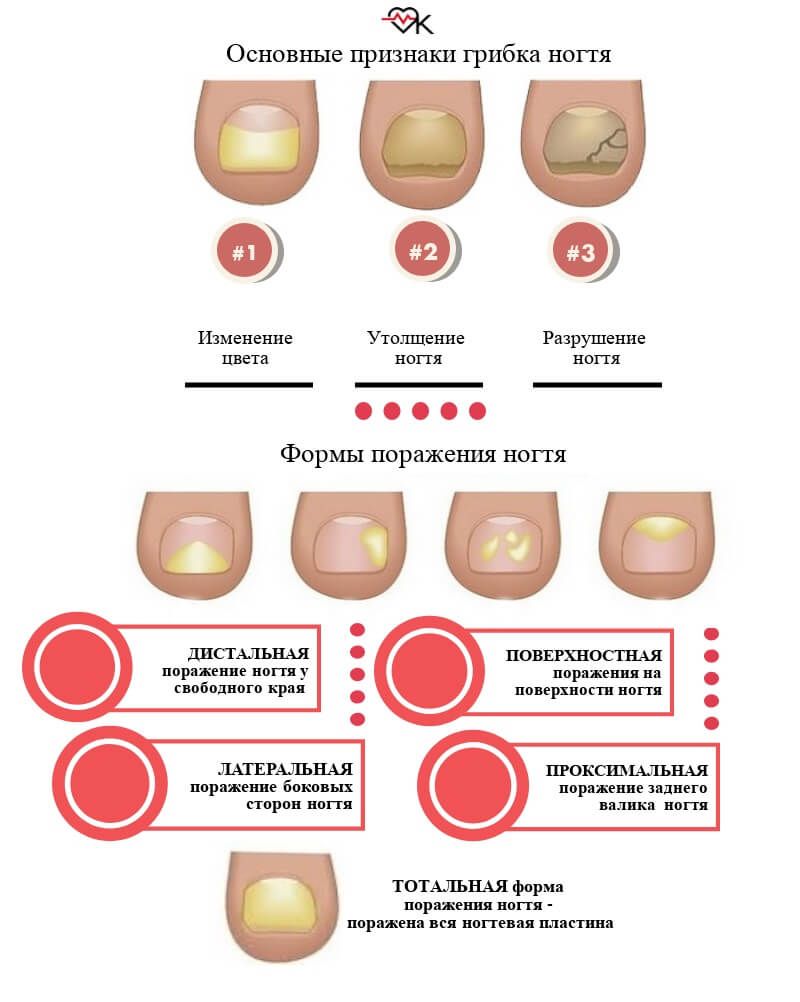
Грибок ногтей – микоз
Пожалуй, это самое распространенное заболевание ногтей, с которым сталкивается около 3 человек из 10. Грибок очень опасен для ногтевой пластины и кожи стоп и рук, им легко заразиться, однако вылечить очень сложно. Как правило, заражение происходит в общественных местах (бассейн, сауна, баня), а также при несоблюдении правил личной гигиены и при общении с человеком, уже зараженным грибком ногтей. Подробнее о микозе ногтей можно узнать тут.
Понять, что ногти поражены грибком можно по следующим симптомам:
- ноготь желтеет или чернеет;
- крошится;
- слоится;
- кожа вокруг ногтя зудит и болит;
- кожа начинает шелушиться.
Это признаки грибка ногтей, при их обнаружении стоит незамедлительно обратиться к врачу. Чем раньше начать лечение, тем быстрее можно справиться с данным недугом.
Псориаз
Как не странно звучит, но псориаз бывает не только на коже, но и на ногтях. Данное заболевание поражает ногтевые пластины рук и ног. До сих пор ученые не могут назвать точную причину появления псориаза. Однако большинство склоняется к двум версиям:
- нарушение работы иммунной системы;
- склонность к псориазу передается генетически.
Первыми симптомами псориаза ногтей являются:
- желтый цвет ногтевой пластины;
- постепенное расслаивание;
- шероховатая поверхность ногтей;
- полное или частичное отделение ногтевой пластины.
Псориаз необходимо лечить только под контролем врачей. В большинстве случаев самолечение не дает никаких результатов, но при этом может нанести больший вред ногтям.
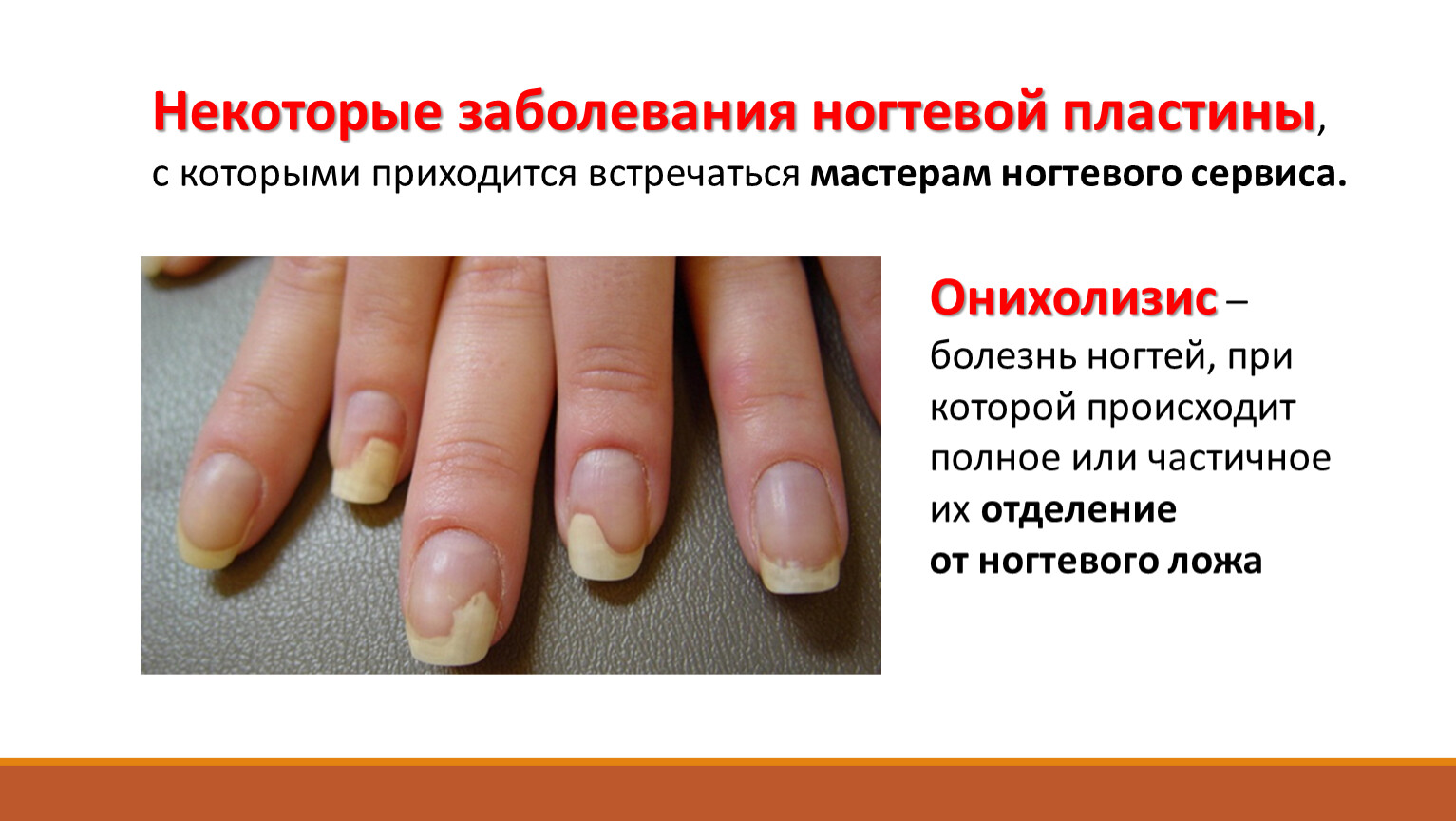
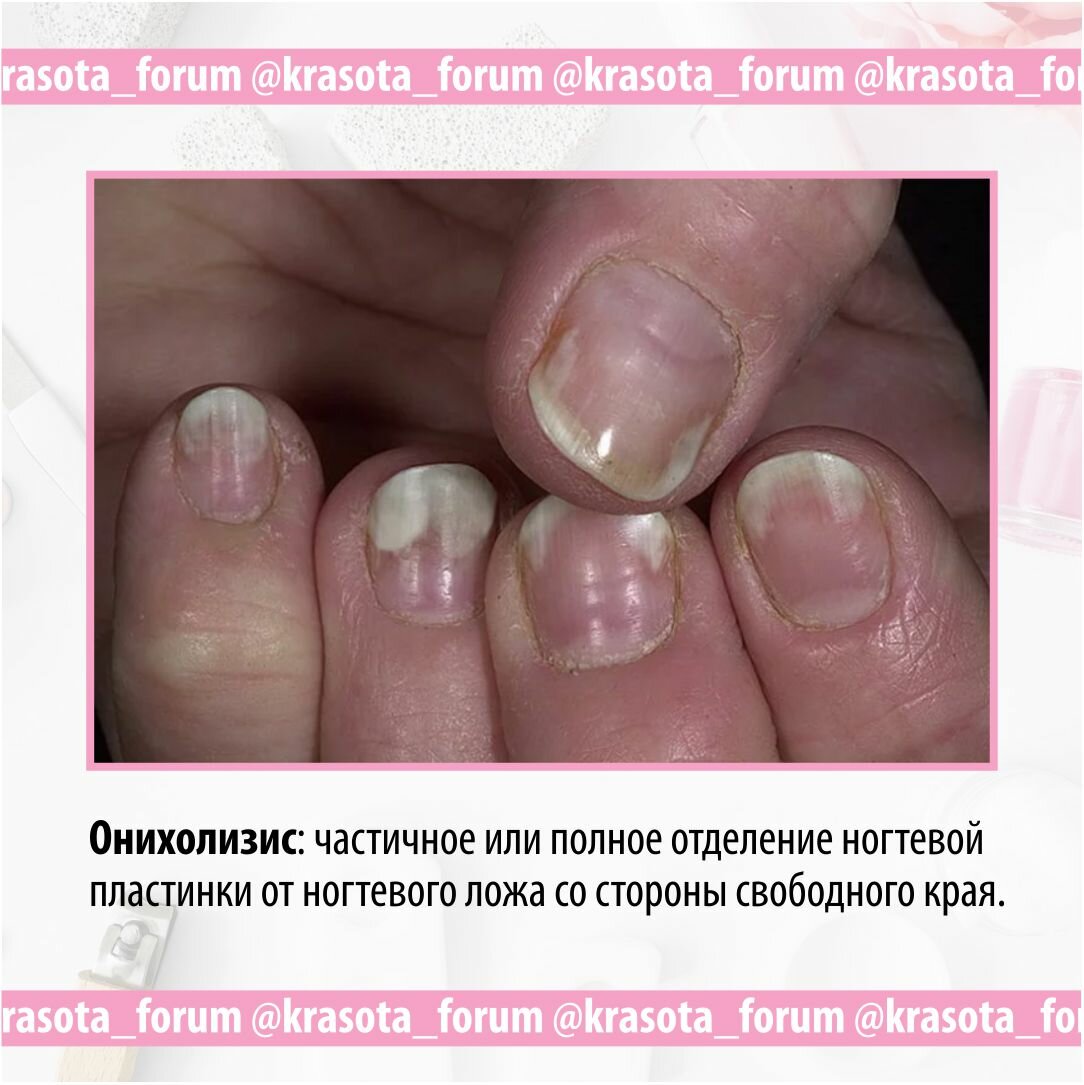
Онихолизис
Онихолизис – это дистрофия ногтевой пластины. При этом заболевании ноготь деформируется и отходит от ногтевого ложа. Причинами могут стать различные заболевания, нехватка витаминов, долгий прием антибиотиков, проблемы с сердечнососудистой системой, а также частое использование бытовой химии без перчаток.
Онихолизис проявляется как:
- изменение цвета ногтя;
- деформация ногтевой пластины;
- истончение;
- отторжение ногтя от ногтевого ложа.
Лечение данного заболевания в первую очередь следует начать с установления причины его появления. В дальнейшем, после комплексного лечения, необходимо следить за своим здоровьем.
Врастание ногтя
Вросший ноготь – это еще одно заболевание ногтей. Оно может проявляться как на ногах, так и на руках. Причиной врастания в первую очередь становится неправильное подстригание ногтей. Многие стремятся сделать форму полукруглой, но врачи советуют стричь ногти прямо, без закругления уголков, особенно на ногах. Второй причиной может стать неправильная и тесная обувь, которая при долгом ношении давит на палец и не дает ногтю расти правильно.
Первыми признаками вросшего ногтя являются:
- покраснение кожи около ногтя;
- боль, усиливающаяся при ходьбе;
- опухание кожи;
- воспаление, выделение гноя из-под ногтя.
Все это явно дает понять, что ноготь растет неправильно и нужно обратиться к врачу за дальнейшей помощью.
Что предлагают врачи?
Сегодня лечение болезней ногтевых пластин проходит с помощью лазерных технологий. Лазер легко справляется с любыми грибками, уничтожая их полностью и не давая возможности размножаться. Также с помощью лазера лечат псориаз, как на коже, так и на ногтях. Очаги псориаза становятся намного меньше, а период между рецидивами увеличивается до нескольких лет.
Коррекция ногтевого ложа и удаление части вросшего ногтя с помощью лазера – одна из самых безопасных и эффективных процедур. Ноготь не травмируется, как при хирургическом удалении, лазер вырезает лишь вросшую часть. При этом полностью исключается риск нового врастания. О том, как проходит процедура удаления вросшего ногтя лазером можно прочитать здесь.
Лазерное лечение болезней ногтей имеет ряд преимуществ:
- Безболезненно;
- 100% результат;
- Нет риска рецидива;
- Короткий реабилитационный период;
- Возможность проходить процедуры амбулаторно.
Виды
Поверхностные стафилодермии
Наиболее распространены фолликулит, вульгарный сикоз, остиофолликулит, эпидемическая пузырчатка новорожденных.Остиофолликулит – гнойничок, окруженный зоной легкой гиперемии, пронизанный волосом.
При фолликулите гнойничок расположен на фоне болезненного узелка синюшно-розового цвета.Вульгарным сикозом называют множественные, рецидивирующие остиофолликулиты и фолликулиты на фоне уплотненной синюшно-розовой кожи, чаще в области усов и бороды.Эпидемическая пузырчатка новорожденных – тяжелое, контагиозное заболевание первых дней жизни.
Кроме ладоней и подошв кожа ребенка покрывается крупными пузырями, которые в дальнейшем образуют корки и обширные эрозии.
Глубокие стафилодермии
Наиболее известны фурункул, карбункул, гидраденит.
Фурункул развивается из остиофолликулита или фолликулита.
Вначале появляется болезненный узел в толще кожи, который увеличивается, в его центре формируется крупная пустула, вскрывающаяся с последующим отделением гнойно-некротического стержня. После чего, образовавшаяся язва постепенно рубцуется.
Карбункул это несколько расположенных в одном месте тесно прилегающих друг к другу фурункулов на фоне общего плотноватого, отечного инфильтрата синюшно-багрового цвета.
Образовавшаяся после вскрытия карбункула глубокая язва заживает грубым рубцом.
Гидраденит – гнойное воспаление апокриновых потовых желез, часто рецидивирующее.
В подмышечных впадинах, аногенитальной области, вокруг сосков молочных желез появляются глубокие, болезненные узлы, над которыми кожа окрашена в синюшно-розовый цвет.
Узлы вскрываются с выделением жидкого гноя.
Поверхностные стрептодермии
Наиболее распространенным является стрептококковое импетиго.
Это заболевание возникает чаще на лице у детей и женщин молодого возраста. На фоне слегка гиперемированной кожи появляются фликтены (пузыри с опалесцирующим содержимым), ссыхающиеся в желтоватые корки или эрозирующие.
При присоединении стафилококков корки становятся зеленовато-желтыми или иногда геморрагическими (вульгарное импетиго).
Без лечения заболевание может охватить обширные участки кожи.Простой лишай, чаще у детей, это абортивная форма стрептококкового импетиго. Выражен появлением беловатых или светло-розовых, слегка шелушащихся пятен.
Глубокие стрептодермии
Вульгарная эктима. При данном заболевании возникают глубокие пустулы, ссыхающиеся в корки гнойно-кровянистого характера, под которыми обнаруживают язвы.
Через 2-3 нед язвы рубцуются.
Симптоматика
Главным признаком данного заболевания является зуд, усиливающийся ночью. Постепенно на кожном покрове появляются красные пятна, шелушится кожа на лице, локтях и коленях. Болезнь отличается длительностью, с зимним обострением.
У маленьких детей симптоматика даёт о себе знать уже вначале его жизни. Появляется небольшой отек лица, покраснения, кожа начинает шелушиться. Возможно появление пластинок, светлого оттенка, вокруг бровей, в области родничка, за ушами. Корочки желтовато-коричневого цвета атакуют щеки. Постепенно, с течением болезни глаза, нос, половые органы могут также покрыться корочкой, кожа огрубеть. Всё это указывает на хронический характер болезни.
Нейродермит может отступать, на время нескольких недель или даже лет. Такой период называют ремиссией, ведь вся симптоматика в это время угасает или пропадает вовсе. Если такое состояние тянется семь и более лет, то можно сказать о том, что болезнь отступила совсем. Ещё одним случаем, когда болезнь отходит, является половое созревание. Лишь в самых тяжелых случаях ремиссия не наступает вовсе, а болезнь остается неизлечимой.
Заболевания ногтей – лечение
При обнаружении каких-либо симптомов, нужно обратиться к дерматологу. Необходимо найти причину изменения и исключить серьезные заболевания, такие как: заболевание щитовидной железы, сифилис, анемия, нехватка микро и макро элементов.
Лечение зависит от типа и тяжести заболевания. Некоторые из них лечатся местными препаратами. В более тяжёлых случаях, может потребоваться хирургическое вмешательство. Терапия подбирается индивидуально с учетом потребностей пациента.
К сожалению, заболевания ногтей довольно распространены. Чаще всего, им подвержены женщины, которые используют косметические процедуры в салонах, где гигиенические условия не соблюдаются должным образом.
Забор материала для микробиологического обследования
 Чтобы определить заболевание и тип возбудителя в обязательном порядке производится забор биологического материала с ногтя. Для этого делают соскоб или берут кусочек ногтевой пластины. Какой метод лучше использовать решает врач.
Чтобы определить заболевание и тип возбудителя в обязательном порядке производится забор биологического материала с ногтя. Для этого делают соскоб или берут кусочек ногтевой пластины. Какой метод лучше использовать решает врач.
Если площадь поражения минимальная делают соскоб с помощью специального шпателя, который снимает часть поверхности. При более масштабном поражении, в случае, если патология затронула наружный край пластины, производится срез ногтя. Полученный материал складывается в специальный контейнер и отправляется на исследования.
При
необходимости процедуру можно провести в домашних условиях. Для этого нужно
вызвать нашего специалиста по указанным телефонам на дом. Он проведет осмотр
места поражения и соберет биологический материал. Результат анализов можно
получить в электронном виде.
Подробнее о приеме врача дерматолога:
- Лечение кожных заболеваний
- Дерматология – наука о кожных болезнях
- Консультация дерматолога
- Профилактика кожных заболеваний
- Прием дерматолога
- Осмотр дерматолога
- Детский дерматолог
- Кожный врач
- Платный дерматолог
Данная статья размещена исключительно в познавательных целях и не является научным материалом или профессиональным медицинским советом.
Назад в раздел
Что происходит с ногтями?
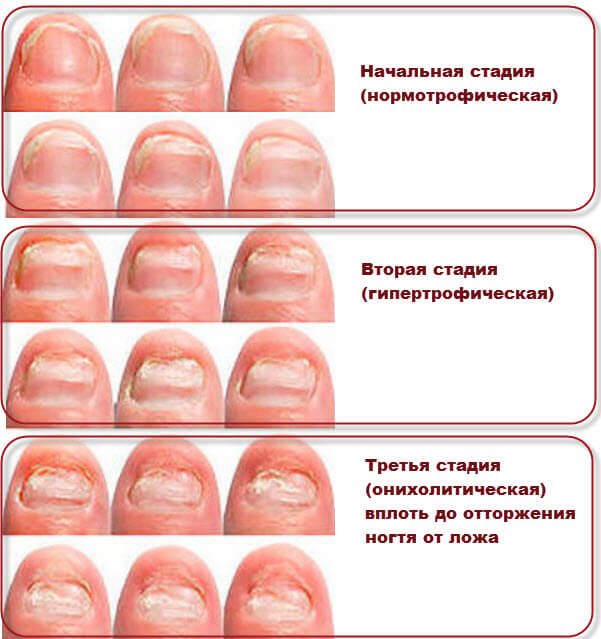
Специалисты выделяют три стадии развития патологического процесса:
- Центральная (начальная)
Появляются маленькие пятна и штрихи в центре ногтевой пластины, либо на одной из сторон.
- Вторая
Пятна и штрихи разрастаются, ноготь начинает расслаиваться.
- Дистрофическая (третья)
Ногтевой пластина разрушается, образуются трещины. Поверхность ногтя расслаивается, и начинается воспалительный процесс близлежащих тканей эпидермиса.
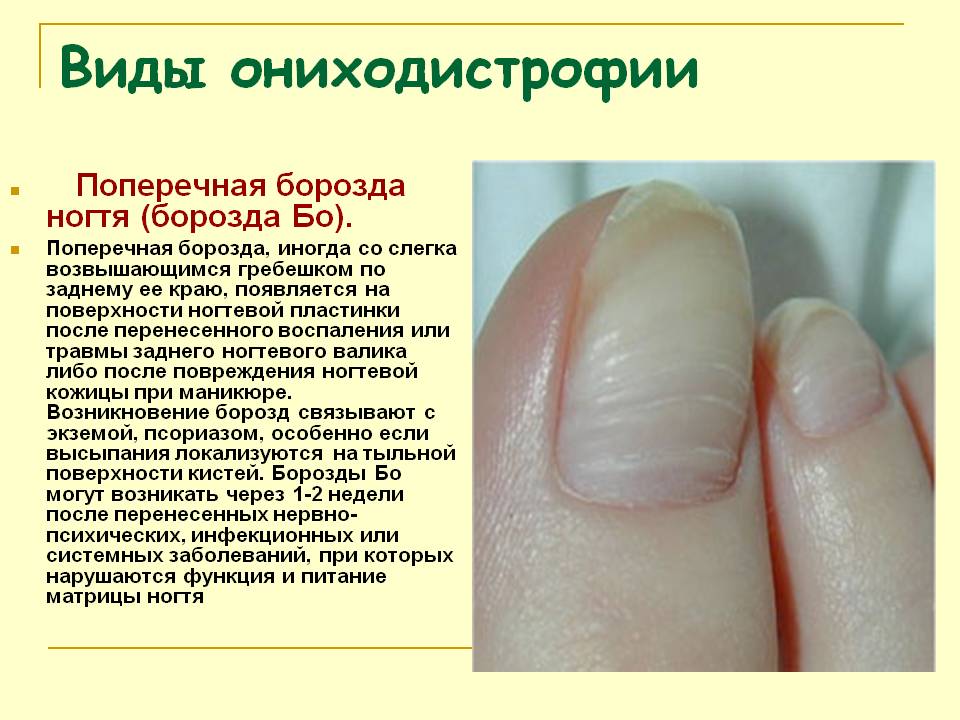
Ониходистрофия дифференцируется различными видами, и симптомы каждого из них имеют свои характерные особенности:
- Псориатический
Ноготь меняется в цвете и толщине, наблюдаются полосы и точки под ногтевой пластиной.
- Онихорекси
На свободном крае ногтя появляется трещина, которая при отсутствии терапии, поднимается до корневой части пластины.
- Онихолизис
Расслаивание ногтя берет начало от крайнего участка ногтя и распространяется на всей поверхности на более поздних стадиях.
- Онихомадезис
Если кисти руки и пальцы ног травмируются, то под ногтем скапливается гной, который впоследствии вызывает его отслоение всей ногтевой пластины.
- Койлонихия
Ноготь приобретает форму блюдца, а на поверхности образуются заметные вмятины.
- Гаполонихия
Ногтевая пластина размягчается и приобретает ломкость.
- Онихогрифоз
Ноготь становится толще, тускнеет. Поверхность становится шершавой, неровной.
- Склеронихия
Ноготь уплотняется и отделяется от ложа, приобретает коричневый или желтый оттенок, а также начинает медленнее расти.
- Трахионихия
Верхний слой ногтя становится шероховатой, утрачивается блеск, происходит отслаивание пластинок.
- Анонихия
Врожденное отклонение, при котором ноготь полностью отсутствует.
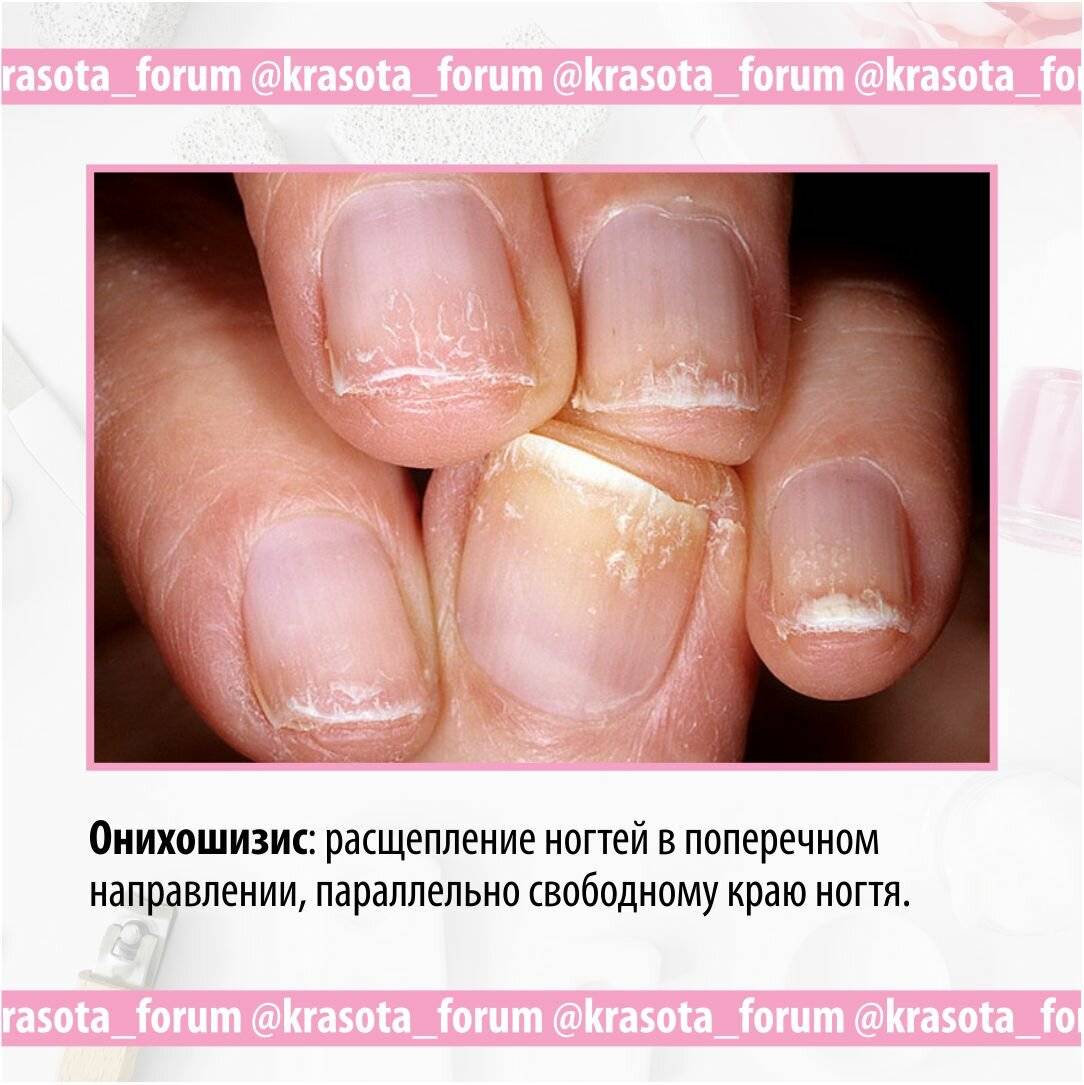
- Онихошизис
Негативное химическое или физическое воздействие, из-за которого появляются поперечные полосы, а ноготь приобретает волнообразную форму.
Наши врачи

Разумова Светлана Алексеевна
Врач- дерматовенеролог, кандидат медицинских наук, врач высшей категории
Стаж 25 лет
Записаться на прием

Тараторкин Валентин Валентинович
Врач – дерматовенеролог
Стаж 23 года
Записаться на прием

Котова Лариса Константиновна
Врач – дерматовенеролог, кандидат медицинских наук
Стаж 26 лет
Записаться на прием

Перлина Анастасия Дмитриевна
Врач-дерматовенеролог, косметолог
Стаж 5 лет
Записаться на прием
Диагностика и лечение
устанавливает диагноз на основе клинического проявления заболевания, а также изучения истории болезни пациента. Диагностика включает в себя забор крови, чтобы определить активность фосфатазы щелочи.
Кроме того, применяются такие методики, как:
- соскоб с ногтевой пластины для анализа на грибок;
- детальное обследование, которое позволяет отследить динамику и причины изменения кожи и ногтя;
- конфокальная микроскопия — исследование биоматериала под микроскопом.
Врач измеряет промежуток от ногтевого корня до очага поражения, чтобы определить начало заболевания. Вывод будет основываться на том, что ноготь растет не более чем на 0,15 мм в сутки.
Лечение ониходистрофии требует большое количество времени, иногда терапия может занять несколько лет. Чтобы предотвратить прогрессирование болезни, необходимо при первых подозрительных симптомах обратиться за медицинской консультацией.
Комплексная терапия включает в себя прием лекарственных средства и местное нанесение медикаментов, прием комплекса витаминов, проведение процедур медицинского маникюра и педикюра, а также массажа рук и ступней для улучшения кровоснабжения, ионофореза, применение ванночек и компрессов. Иногда назначают обработку ногтевой пластины лазером.
- Фотодерматозы
- Лекарственная токсикодермия
Симптомы артроза кистей
Начинается незаметно, протекает в течение длительного времени с постоянно нарастающей симптоматикой. Чаще всего симметрично поражаются дистальные (конечные, наиболее отдаленные от ладони) межфаланговые суставчики (ДМФС), реже – проксимальные (расположенные ближе к ладони) межфаланговые (ПМФС) и запястно-пястный сустав 1 пальца (1 ЗППС). Совсем редко поражаются пястно-фаланговые суставные сочленения (ПФС). Симметричность поражения отсутствует только в том случае, когда причиной развития артроза суставов кистей явилась травма (посттравматический артрит).
Первые признаки
Они незначительны – это небольшая болезненность в руках, особенно, после значительных нагрузок и легкая скованность по утрам. Такие симптомы могут беспокоить в течение длительного времени, нарастая медленно и незаметно.
Важно знать: именно на этой стадии лечение будет наиболее эффективно.
Явные симптомы
Постепенно боли после физических нагрузок нарастают, держатся длительно. Появляются ночные боли, нарушается сон. Утром все сложнее восстанавливать нормальную двигательную активность – ладони все труднее сгибать. Иногда в месте поражения боль нарастает, возникают небольшое покраснение и отечность – признаки асептического воспаления в суставной синовиальной оболочке.
Боли становятся постоянными, появляется суставной хруст, снижается функция руки. Появляются ограничения подвижности кисти, вызванное разрастанием неэластичной соединительной ткани (контрактуры). Становится трудно выполнять обычные профессиональные действия, работу по дому, а также ухаживать за собой. В это время у некоторых пациентов появляются необходимость в смене работы.
Постепенно в области пораженных суставчиков появляются костные наросты, деформирующие кисть. Особенно выражены такие наросты в межфаланговых суставчиках при артрозе пальцев кисти рук. В области дистальных межфаланговых сочленений это узелки Гебердена, проксимальных – Бушара. Нарушения подвижности стойкие, постоянные.
Опасные симптомы
Не все обращают внимание на такие «мелочи», как легкие боли в руках, тем более, что на ранних стадиях они быстро проходят. Поэтому, чтобы как можно раньше обращаться к специалисту, стоит обратить внимание на следующие симптомы:
- боли после физической нагрузки могут беспокоить весь день и даже ночью;
- утром ладонь сгибается и разгибается с трудом;
- иногда мелкие суставчики руки и пальцев воспаляются – усиливаются боли, появляются покраснения и отек, ухудшается общее состояние; все это через некоторое время проходит без лечения;
- вы больше не можете качественно выполнять мелкую работу руками и даже не всегда можете удерживать предметы.
Появление таких симптомов говорит о том, что у вас пока есть время, руки еще не полностью утратили свою функцию. Но тянуть не стоит: инвалидность не за горами. Помочь сможет только опытный квалифицированный специалист.